โรคหัวใจและหลอดเลือด
และ Florian Tiefenböck คุณหมอMarian Grosser ศึกษาการแพทย์ของมนุษย์ในมิวนิก นอกจากนี้ แพทย์ผู้สนใจในหลายๆ สิ่ง กล้าที่จะออกนอกเส้นทางที่น่าตื่นเต้น เช่น ศึกษาปรัชญาและประวัติศาสตร์ศิลปะ ทำงานทางวิทยุ และสุดท้ายก็เพื่อ Netdoctor ด้วย
ข้อมูลเพิ่มเติมเกี่ยวกับผู้เชี่ยวชาญของFlorian Tiefenböck ศึกษาการแพทย์ของมนุษย์ที่ LMU มิวนิก เขาเข้าร่วม ในฐานะนักเรียนในเดือนมีนาคม 2014 และได้สนับสนุนทีมบรรณาธิการด้วยบทความทางการแพทย์ตั้งแต่นั้นเป็นต้นมา หลังจากได้รับใบอนุญาตทางการแพทย์และการปฏิบัติงานด้านอายุรศาสตร์ที่โรงพยาบาลมหาวิทยาลัยเอาก์สบูร์ก เขาได้เป็นสมาชิกถาวรของทีม ตั้งแต่เดือนธันวาคม 2019 และเหนือสิ่งอื่นใด ยังรับประกันคุณภาพทางการแพทย์ของเครื่องมือ
กระทู้เพิ่มเติมโดย Florian Tiefenböck เนื้อหา ทั้งหมดได้รับการตรวจสอบโดยนักข่าวทางการแพทย์คำว่า "คาร์ดิโอไมโอแพที" หมายถึงโรคต่างๆ ของกล้ามเนื้อหัวใจ ในทุกรูปแบบ เนื้อเยื่อของกล้ามเนื้อจะเปลี่ยนโครงสร้างและสูญเสียประสิทธิภาพ ผู้ที่ได้รับผลกระทบมักมีอาการหัวใจล้มเหลว ในกรณีที่เลวร้ายที่สุด โรคกล้ามเนื้อหัวใจอาจทำให้หัวใจวายเฉียบพลันได้ ค้นหาข้อมูลทุกอย่างเกี่ยวกับรูปแบบต่างๆ ของคาร์ดิโอไมโอแพที สาเหตุและสิ่งที่คุณสามารถทำได้
รหัส ICD สำหรับโรคนี้: รหัส ICD เป็นรหัสที่เป็นที่ยอมรับในระดับสากลสำหรับการวินิจฉัยทางการแพทย์ สามารถพบได้เช่นในจดหมายของแพทย์หรือในใบรับรองความสามารถในการทำงาน I43I42

Cardiomyopathy: คำอธิบาย
แพทย์ใช้คำว่า "คาร์ดิโอไมโอแพที" เพื่อสรุปโรคต่างๆ ของกล้ามเนื้อหัวใจ (กล้ามเนื้อหัวใจ) ซึ่งกล้ามเนื้อหัวใจทำงานไม่ถูกต้องอีกต่อไป
เกิดอะไรขึ้นกับคาร์ดิโอไมโอแพที?
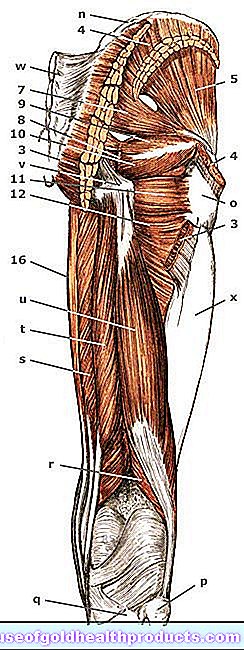
หัวใจเป็นเครื่องสูบน้ำของกล้ามเนื้ออันทรงพลังที่ช่วยให้การไหลเวียนโลหิตดำเนินต่อไปโดยการดูดและขับเลือดออกมาอย่างต่อเนื่อง
เลือดที่ขาดออกซิเจนจากร่างกายไปถึง vena cava ขนาดใหญ่ผ่านทางเส้นเลือดที่เล็กกว่า เรือลำนี้นำเลือดไปยังเอเทรียมด้านขวา จากนั้นจะไปถึงช่องด้านขวาผ่านลิ้นหัวใจไตรคัสปิด สิ่งนี้จะสูบฉีดเลือดผ่านวาล์วปอดไปยังปอดซึ่งอุดมไปด้วยออกซิเจนสด แล้วไหลกลับสู่หัวใจ ตรงไปยังเอเทรียมด้านซ้ายอย่างแม่นยำยิ่งขึ้น เลือดที่อุดมด้วยออกซิเจนจะไหลผ่านลิ้นหัวใจไมตรัลเข้าไปในห้องด้านซ้าย จากนั้นจะปั๊มเข้าไปในระบบไหลเวียนของร่างกาย
ในโรคหัวใจและหลอดเลือดทั้งหมด เนื้อเยื่อของกล้ามเนื้อหัวใจ (กล้ามเนื้อหัวใจตาย) ยังคงเปลี่ยนแปลงตลอดช่วงของโรค สิ่งนี้จำกัดการทำงานของหัวใจ ผู้ป่วยมีอาการต่างกันไป ขึ้นอยู่กับชนิดของโรคกล้ามเนื้อหัวใจขาดเลือดและความรุนแรงของอาการ
มี cardiomyopathies อะไรบ้าง?
แพทย์โดยทั่วไปแยกความแตกต่างระหว่าง cardomyopathies ปฐมภูมิและทุติยภูมิ cardiomyopathy หลักเกิดขึ้นโดยตรงที่กล้ามเนื้อหัวใจในกรณีของ cardiomyopathy ทุติยภูมิ ในทางกลับกัน โรคอื่น ๆ ของร่างกายที่มีอยู่ก่อนหรือที่มีอยู่ก็สร้างความเสียหายต่อกล้ามเนื้อหัวใจตายด้วยเช่นกัน
คาร์ดิโอไมโอแพทีปฐมภูมิสามารถเกิดขึ้นได้ แต่กำเนิดหรือได้มา กล่าวคือ สามารถปรากฏได้ในช่วงชีวิตเท่านั้น นอกจากนี้ยังมีโรคกล้ามเนื้อหัวใจที่มีมา แต่กำเนิดและได้มาในรูปแบบผสม แผนกย่อยนี้สอดคล้องกับคำจำกัดความของ American Heart Association (AHA) และคำนึงถึงสาเหตุที่เป็นไปได้ด้วย
ในทางตรงกันข้าม ผู้เชี่ยวชาญของ European Society of Cardiology (ESC) จ่ายให้กับแผนกประถมศึกษาและมัธยมศึกษา นอกจากนี้ยังไม่นับรวมในโรคหัวใจเช่นโรคช่องไอออนเช่นกลุ่มอาการ QT ยาวเนื่องจากโครงสร้างกล้ามเนื้อไม่เปลี่ยนแปลง
เกี่ยวกับการทำงานและโครงสร้างของกล้ามเนื้อหัวใจที่เปลี่ยนแปลงไป พวกเขาแบ่ง cardiomyopathy ออกเป็นสี่หรือห้าประเภทหลัก เหล่านี้คือ:
- คาร์ดิโอไมโอแพทีขยาย (DCM)
- Hypertrophic cardiomyopathy (HCM) แบ่งออกเป็นรูปแบบอุดกั้น (HOCM) และรูปแบบไม่อุดกั้น (HNCM)
- คาร์ดิโอไมโอแพที จำกัด (RCM)
- หัวใจเต้นผิดจังหวะหัวใจห้องล่างขวา (ARVC)
นอกจากนี้ยังมีสิ่งที่เรียกว่า cardiomyopathies ที่ไม่จำแนกประเภท (NKCM) ซึ่งรวมถึงตัวอย่างเช่น Tako Tsubo cardiomyopathy
cardiomyopathy ขยาย
ในบรรดา cardiomyopathies ที่ไม่มีสาเหตุที่สามารถระบุได้ทันที รูปแบบที่ขยายออกนั้นพบได้บ่อยที่สุด หัวใจสูญเสียความแข็งแรงเนื่องจากการยืดกล้ามเนื้อหัวใจมากเกินไป อ่านทั้งหมดเกี่ยวกับเรื่องนี้ในข้อความพอง cardiomyopathy!
คาร์ดิโอไมโอแพที Hypertrophic
ในคาร์ดิโอไมโอแพทีประเภทนี้ กล้ามเนื้อหัวใจหนาเกินไปและมีความยืดหยุ่นจำกัด ค้นหาทุกสิ่งเกี่ยวกับโรคกล้ามเนื้อหัวใจรูปแบบนี้ในข้อความ hypertrophic cardiomyopathy!
คาร์ดิโอไมโอแพที จำกัด
cardiomyopathy ที่ จำกัด นั้นหายากมากและไม่ทราบสาเหตุของมันอย่างแน่นอน สิ่งนี้จะทำให้ผนังหัวใจห้องล่างแข็งขึ้น โดยเฉพาะอย่างยิ่งของช่องซ้าย เนื่องจากมีการสร้างเนื้อเยื่อเกี่ยวพันในกล้ามเนื้อมากขึ้น เป็นผลให้ผนังกล้ามเนื้อมีความยืดหยุ่นน้อยลงซึ่งเป็นอุปสรรคต่อไดแอสโทลเป็นหลัก Diastole เป็นช่วงการผ่อนคลายที่ห้องหัวใจเต็มไปด้วยเลือด
เนื่องจากช่องไม่สามารถขยายได้อย่างถูกต้องอีกต่อไป เลือดจึงเข้าสู่โพรงจากเอเทรียมน้อยลง ส่งผลให้สะสมอยู่ที่เอเทรียมด้านซ้าย นี้มักจะทำให้ atria ขยายใน cardiomyopathy ที่เข้มงวด ในทางกลับกัน ห้องหัวใจมักจะมีขนาดปกติ คุณสามารถสูบฉีดเลือดต่อไปได้ตามปกติในช่วงระยะการขับออก (systole) ส่วนใหญ่
หัวใจเต้นผิดจังหวะหัวใจห้องล่างขวา (ARVC)
ใน ARVC กล้ามเนื้อของช่องท้องด้านขวาจะเปลี่ยนไป เซลล์กล้ามเนื้อหัวใจตายบางส่วนและถูกแทนที่ด้วยเนื้อเยื่อเกี่ยวพันและไขมัน เป็นผลให้กล้ามเนื้อหัวใจบางและช่องด้านขวาจะขยายออก นอกจากนี้ยังส่งผลต่อระบบการนำไฟฟ้าของหัวใจ ภาวะหัวใจเต้นผิดจังหวะอาจเกิดขึ้นได้ซึ่งส่วนใหญ่เกิดขึ้นในระหว่างการออกแรงทางกายภาพ
ภาวะหัวใจเต้นผิดจังหวะในหัวใจห้องล่างขวามักพบในนักกีฬาชายหนุ่ม ในกลุ่มนี้ ARVC ทำให้เกิดการเสียชีวิตอย่างกะทันหันประมาณสิบถึงยี่สิบเปอร์เซ็นต์ ไม่ทราบสาเหตุที่แน่ชัดของรูปแบบคาร์ดิโอไมโอแพทีรูปแบบนี้
โรคหัวใจและหลอดเลือดอื่น ๆ
นอกจากรูปแบบหลักสี่รูปแบบแล้ว ยังมีโรคกล้ามเนื้อหัวใจอื่นๆ คาร์ดิโอไมโอแพทีที่ "ไม่จำแนกประเภท" เหล่านี้รวมถึง ตัวอย่างเช่น คาร์ดิโอไมโอแพทีที่ไม่บีบอัด รูปแบบที่มีมา แต่กำเนิดซึ่งได้รับผลกระทบเฉพาะช่องซ้ายเท่านั้น และคาร์ดิโอไมโอแพทีจากความเครียด หรือที่เรียกว่าโรคหลอดเลือดหัวใจตีบหรือทาโกะ-สึโบะคาร์ดิโอไมโอแพที
นอกจากนี้ยังมีคำว่า อธิบายถึงโรคกล้ามเนื้อหัวใจที่เกิดจากความดันโลหิตสูงเรื้อรัง (ความดันโลหิตสูง) ในผู้ป่วยโรคความดันโลหิตสูง หัวใจต้องสูบฉีดแรงขึ้น เช่น การขนส่งเลือดไปยังหลอดเลือดแดงตีบ เป็นผลให้ช่องซ้ายหนาขึ้นเรื่อย ๆ และสูญเสียประสิทธิภาพในที่สุด
พูดอย่างเคร่งครัด ความผิดปกติของหัวใจที่เกิดจากความดันโลหิตสูงไม่ได้เป็นของ cardiomyopathies เนื่องจากตามคำจำกัดความที่ยอมรับกันโดยทั่วไปของ American Heart Association (AHA) ความเสียหายของกล้ามเนื้อหัวใจซึ่งเป็นผลโดยตรงจากโรคหลอดเลือดหัวใจอื่นๆ ต้องมีความแตกต่างจากโรคหัวใจและหลอดเลือดที่เกิดขึ้นจริง
ในคำจำกัดความของพวกเขา ผู้เชี่ยวชาญ AHA จึงปฏิเสธคำว่า ischemic cardiomyopathy แพทย์ใช้คำอธิบายนี้เพื่ออธิบายโรคกล้ามเนื้อหัวใจโดยเฉพาะที่เกิดขึ้นเนื่องจากกล้ามเนื้อหัวใจไม่ได้รับออกซิเจนเพียงพอ เป็นกรณีนี้ เช่น กับโรคหลอดเลือดหัวใจ ตัวแปรสูงสุดของคุณคืออาการหัวใจวาย นอกจากนี้ โรคกล้ามเนื้อหัวใจที่เกิดจากข้อบกพร่องของลิ้นหัวใจไม่ได้เป็นของโรคหัวใจและหลอดเลือด
อาการหัวใจสลาย (Tako Tsubo cardiomyopathy)
คาร์ดิโอไมโอแพทีรูปแบบนี้เกิดจากความเครียดทางอารมณ์หรือร่างกายที่รุนแรง และมักจะหายได้โดยไม่มีผลกระทบใดๆ อ่านสิ่งที่สำคัญที่สุดเกี่ยวกับกลุ่มอาการหัวใจสลายที่นี่
Cardiomyopathy มีผลต่อใคร?
โดยหลักการแล้ว cardiomyopathy สามารถส่งผลกระทบต่อทุกคน เป็นไปไม่ได้ที่จะสร้างแถลงการณ์ทั่วไปเกี่ยวกับอายุโดยทั่วไปที่เริ่มมีอาการหรือการกระจายเพศ เนื่องจากค่าเหล่านี้ขึ้นอยู่กับรูปแบบของ cardiomyopathy ตามลำดับ
ตัวอย่างเช่น โรคหัวใจและหลอดเลือดปฐมภูมิส่วนใหญ่มีมาแต่กำเนิดและสามารถทำให้ตนเองรู้สึกได้ตั้งแต่อายุยังน้อย ในทางกลับกัน โรคกล้ามเนื้อหัวใจรูปแบบอื่นๆ ซึ่งส่วนใหญ่เป็นรูปแบบรอง ก็ปรากฏขึ้นในภายหลัง ในทำนองเดียวกัน คาร์ดิโอไมโอแพทีบางประเภทส่งผลกระทบต่อผู้ชายมากกว่า ในขณะที่ยังมีตัวแปรที่เกิดขึ้นในผู้หญิงเป็นหลัก
โรคหัวใจและหลอดเลือด: อาการ
ด้วย cardiomyopathy ทุกรูปแบบ บางส่วนของกล้ามเนื้อหัวใจ บางครั้งทั้งหัวใจก็ทำงานไม่ถูกต้องอีกต่อไป ดังนั้นผู้ป่วยจำนวนมากต้องทนทุกข์ทรมานจากอาการทั่วไปของภาวะหัวใจล้มเหลว (หัวใจล้มเหลว) และภาวะหัวใจเต้นผิดจังหวะ
อ่อนเพลีย
ด้วย cardiomyopathy บางครั้งหัวใจก็ไม่แข็งแรงพอที่จะสูบฉีดเลือดเข้าไปในหลอดเลือดแดงในปริมาณที่เพียงพออีกต่อไป (ความล้มเหลวไปข้างหน้า) ผู้ป่วยมักรู้สึกเหนื่อยและอ่อนแอ และประสิทธิภาพโดยรวมลดลง หากเลือดที่อุดมด้วยออกซิเจนไปเลี้ยงสมองน้อยเกินไป ผู้ที่ได้รับผลกระทบจะง่วงนอนหรือสับสน เนื่องจากการไหลเวียนของเลือดถูกรบกวนและมักจะช้า เนื้อเยื่อจึงดึงออกซิเจนออกจากเลือดมากขึ้น สิ่งนี้แสดงให้เห็นโดยการเปลี่ยนสีผิวที่เย็นและเป็นสีน้ำเงิน (ตัวเขียวส่วนปลาย) - มักจะเป็นที่มือและเท้าก่อน
อาการบวมน้ำ
ในบางกรณี เลือดยังสำรองในหลอดเลือดและเส้นเลือดในปอด (ความล้มเหลวย้อนหลัง) เป็นผลให้ของเหลวไหลจากหลอดเลือดไปยังปอดและเนื้อเยื่อของร่างกาย ผลที่ตามมาคือ ตัวอย่างเช่น อาการบวมน้ำที่แขนและขา รวมถึงน้ำที่เยื่อหุ้มปอด (การสะสมของของเหลวรอบปอด) หากของเหลวสะสมในเนื้อเยื่อปอด แพทย์จะพูดถึงอาการบวมน้ำที่ปอด
หากคาร์ดิโอไมโอแพทีทำให้เกิดภาวะหัวใจล้มเหลวอย่างเด่นชัด เลือดก็จะสำรองในอวัยวะภายใน เช่น ตับ กระเพาะอาหาร หรือไต ผู้ที่ได้รับผลกระทบจะรู้สึกอยากอาหารน้อยลง ท้องอืด หรือมีอาการปวดบริเวณตับ (ช่องท้องด้านบนขวา) บางครั้งเส้นเลือดที่คอก็เด่นชัดเช่นกัน อาการของภาวะหัวใจล้มเหลวย้อนกลับเรียกอีกอย่างว่า "อาการแออัด"
ตัวเขียว
เมื่อเริ่มมีอาการบวมน้ำที่ปอด ผู้ที่ได้รับผลกระทบจะต้องไอบ่อยขึ้นขณะนอนราบและในเวลากลางคืน หากอาการบวมน้ำที่ปอดเพิ่มขึ้น ผู้ที่ได้รับผลกระทบจะได้รับอากาศที่แย่ลงและแย่ลง (หายใจลำบาก) จากนั้นคุณไอมีสารคัดหลั่งที่เป็นฟองและหายใจไม่ออกอย่างเห็นได้ชัด หากมีของเหลวมากเกินไปในเนื้อเยื่อปอด เลือดก็จะไม่สามารถดูดซับออกซิเจนได้เพียงพออีกต่อไป เยื่อเมือกของริมฝีปากหรือลิ้น เช่น มักปรากฏเป็นสีน้ำเงินเมื่อหัวใจอ่อนแอ (เขียวกลาง)
หัวใจเต้นผิดจังหวะ
เพื่อให้ร่างกายได้รับออกซิเจนเพียงพอแม้จะมีอาการของโรคคาร์ดิโอไมโอแพที หัวใจจะเต้นเร็วขึ้นตามลำดับ เป็นผลให้ผู้ป่วยจำนวนมากมีอัตราการเต้นของหัวใจเพิ่มขึ้น (อิศวร) นอกจากนี้ หัวใจมักจะเต้นผิดปกติ (arrhythmia) เพียงเพราะการเปลี่ยนแปลงทางพยาธิวิทยาใน cardiomyopathy ผู้ที่ได้รับผลกระทบมองว่านี่เป็นการสะดุดของหัวใจ (ใจสั่น) พวกเขายังบ่นถึงอาการวิงเวียนศีรษะหรือคาถาเป็นลมสั้น ๆ (เป็นลมหมดสติ)
หากคุณรู้สึกว่ามีอาการคาร์ดิโอไมโอแพทีคุณควรไปพบแพทย์! การรักษาแต่เนิ่นๆ สามารถหยุดโรคไม่ให้เลวลงอย่างรวดเร็ว!
อาการที่กล่าวถึงอาจแตกต่างกันไปตามความรุนแรง ทั้งนี้ขึ้นอยู่กับชนิดของโรคกล้ามเนื้อหัวใจขาดเลือด ใช้เวลานานแค่ไหนก่อนที่อาการจะเกิดขึ้นขึ้นอยู่กับชนิดของโรคกล้ามเนื้อหัวใจ มันเกิดขึ้นซ้ำแล้วซ้ำอีกที่ cardiomyopathy ตรวจไม่พบเป็นเวลาหลายปี
ภาวะหัวใจเต้นผิดจังหวะด้านขวาของหัวใจเต้นผิดจังหวะมักจะสังเกตเห็นได้ชัดเจนในรูปแบบของอิศวรเด่นชัดซึ่งเกิดขึ้นเป็นหลักในระหว่างการออกแรงทางกายภาพ อาการเป็นลมหมดสติเป็นเรื่องปกติมากขึ้นในตัวแปรนี้ cardiomyopathy ที่ จำกัด มีแนวโน้มที่จะปรากฏขึ้นในหัวใจที่อ่อนแอด้วยการหายใจถี่และมีอาการแออัด
ภาวะแทรกซ้อน
ลิ่มเลือดมีแนวโน้มที่จะก่อตัวที่ผนังด้านในของหัวใจในผู้ที่เป็นโรคหัวใจขาดเลือดมากกว่าในคนที่มีสุขภาพดี เพราะหัวใจสูบฉีดได้ไม่ดีและไม่สม่ำเสมอ ส่งผลให้เลือดไหลเวียนได้ไม่ดี หมุนเวียนในบางจุดในหัวใจ และในที่สุดก็จับตัวเป็นก้อนที่นั่น การเกิดลิ่มเลือดที่เรียกว่าพัฒนา สามารถคลายและเคลื่อนย้ายต่อไปได้ทางระบบหลอดเลือด แพทย์จะพูดถึง embolus ซึ่งอาจปิดกั้นหลอดเลือดแดงในส่วนอื่นๆ ของร่างกาย ผลที่ตามมาที่น่ากลัวคือ ตัวอย่างเช่น เส้นเลือดอุดตันที่ปอดหรือโรคหลอดเลือดสมอง
เมื่อกล้ามเนื้อหัวใจเปลี่ยนแปลง ก็มักจะส่งผลต่อลิ้นหัวใจด้วยเช่นกัน ข้อบกพร่องของวาล์วเช่นการสำรอกลิ้นหัวใจไมตรัลสามารถเกิดขึ้นได้ในระหว่างการเกิดคาร์ดิโอไมโอแพที พวกเขายังลดการส่งออกของหัวใจ
ในบางกรณี ภาวะหัวใจเต้นผิดจังหวะในโรคกล้ามเนื้อหัวใจขาดเลือดในกะทันหันรุนแรงมากจนการไหลเวียนโลหิตทั้งหมดหยุดชะงัก หัวใจห้องล่างเต้นเร็วเกินไปจนแทบจะเติมเลือดระหว่างจังหวะแทบไม่ได้ (ventricular tachycardia) ความตายของหัวใจกะทันหันคุกคาม
โรคหัวใจและหลอดเลือด: สาเหตุและปัจจัยเสี่ยง
เกี่ยวกับสาเหตุของโรคหัวใจและหลอดเลือด การแยกความแตกต่างระหว่างรูปแบบปฐมภูมิและทุติยภูมิของโรค
สาเหตุของโรคหัวใจและหลอดเลือดปฐมภูมิ
โรคหัวใจและหลอดเลือดปฐมภูมิมักมีสาเหตุทางพันธุกรรม ผู้ที่ได้รับผลกระทบมีความโน้มเอียงทางครอบครัวต่อโรคกล้ามเนื้อหัวใจ ซึ่งอาจมีความรุนแรงต่างกัน
มีรูปแบบต่างๆ ที่มีแนวโน้มมากที่จะส่งต่อไปยังคนรุ่นต่อไปภายในครอบครัว กับคนอื่น ๆ ลูกหลานมีความเสี่ยงเพิ่มขึ้นเพียงเล็กน้อยในการเกิดโรคด้วยตัวเอง โรคหัวใจและหลอดเลือดที่มีสาเหตุทางพันธุกรรมมักเกิดขึ้นตั้งแต่แรกเกิด อย่างไรก็ตาม การร้องเรียนมักจะปรากฏในภายหลังเท่านั้น เช่น ในวัยหนุ่มสาว
การศึกษาทางวิทยาศาสตร์ในช่วงไม่กี่ปีที่ผ่านมาเผยให้เห็นการเปลี่ยนแปลงในจีโนมมากขึ้นเรื่อยๆ ข้อบกพร่องทางพันธุกรรมเหล่านี้บั่นทอนการก่อตัวของโปรตีนพิเศษในคาร์ดิโอไมโอแพทีที่มีภาวะ hypertrophic เป็นต้น สิ่งนี้ขัดขวางโครงสร้างและความมั่นคงของหน่วยกล้ามเนื้อที่เล็กที่สุด (ซาร์โคเมียร์) และท้ายที่สุดคือการทำงานของกล้ามเนื้อหัวใจ
สาเหตุที่แท้จริงของโรคคาร์ดิโอไมโอแพทีทางพันธุกรรมปฐมภูมินั้นส่วนใหญ่ไม่ทราบ แพทย์พูดถึงคาร์ดิโอไมโอแพทีที่ไม่ทราบสาเหตุ ตัวอย่างเช่น ในประมาณครึ่งหนึ่งของผู้ป่วยที่มีภาวะกล้ามเนื้อหัวใจตายแบบจำกัด ไม่พบสาเหตุของโรค
สาเหตุของโรคหัวใจและหลอดเลือดทุติยภูมิ
มีโรคมากมายที่ทำลายหัวใจและอวัยวะอื่น ๆ และทำให้เกิดอาการคาร์ดิโอไมโอแพที ยาบางชนิดอาจทำให้เกิดโรคกล้ามเนื้อหัวใจตายได้ เช่น ยาต้านมะเร็งบางชนิด
สาเหตุของโรคหัวใจและหลอดเลือดทุติยภูมิมีความหลากหลายและรวมถึง:
- โรคภูมิต้านตนเอง (เช่น scleroderma, lupus erythematosus, โรคข้ออักเสบรูมาตอยด์)
- โรคที่สารบางชนิดสะสมในกล้ามเนื้อหัวใจ (เช่น โรคอะไมลอยด์, โรคฮีโมโครมาโตซิส)
- การอักเสบ (เช่น sarcoid การติดเชื้อที่ทำให้เกิดโรคกล้ามเนื้อหัวใจตาย)
- โรคเนื้องอกหรือการรักษา (เช่น การฉายรังสี เคมีบำบัด)
- การขาดวิตามินที่เด่นชัด (เช่น การขาดวิตามินซีอย่างรุนแรงในโรคเลือดออกตามไรฟัน หรือการขาดวิตามินบีอย่างรุนแรงในโรคเหน็บชา)
- โรคที่ส่งผลต่อระบบประสาทเป็นหลัก (เช่น อาการเสียของฟรีดรีช) และ/หรือกล้ามเนื้อโครงร่าง (เช่น โรคกล้ามเนื้อเสื่อม Duchenne)
- ความผิดปกติของระบบเมตาบอลิซึม (เช่น เบาหวาน ต่อมไทรอยด์ทำงานผิดปกติ)
- ยาพิษ (พิษคาร์ดิโอไมโอแพที)
หากแพทย์ทราบสาเหตุของโรคคาร์ดิโอไมโอแพที แพทย์จะเริ่มการรักษาทันที เพื่อป้องกันไม่ให้โรคดำเนินไป ด้วยโรคหัวใจและหลอดเลือดที่ไม่ทราบสาเหตุในท้ายที่สุดอาการเท่านั้นที่สามารถบรรเทาได้
Cardiomyopathy: การตรวจและวินิจฉัย
หากสงสัยว่าคาร์ดิโอไมโอแพที วิธีการตรวจต่างๆ จะช่วยระบุโรคและหากจำเป็น สาเหตุของโรค
ซักประวัติและตรวจร่างกาย
แพทย์จะถามผู้ป่วยเกี่ยวกับประวัติการรักษาก่อน เมื่อต้องการทำเช่นนี้ เขาถามคำถามต่าง ๆ เช่น:
- มีการร้องเรียนอะไรบ้าง?
- เกิดขึ้นเมื่อไหร่?
- พวกเขาอยู่มานานแค่ไหนแล้ว?
เนื่องจากโรคหัวใจและหลอดเลือดจำนวนมากเป็นส่วนหนึ่งของกรรมพันธุ์ แพทย์จึงถามเกี่ยวกับญาติสนิทที่ป่วยด้วย (ประวัติครอบครัว) เขายังสนใจด้วยว่าเคยมีกรณีของภาวะหัวใจหยุดเต้นกะทันหันในครอบครัวหรือไม่
ในระหว่างการตรวจร่างกาย ผู้ตรวจจะให้ความสนใจกับอาการต่างๆ ของคาร์ดิโอไมโอแพที บางครั้งการฟังเสียงหัวใจก็ให้เบาะแสแรก (การฟังเสียง) ค่าเลือดบางอย่าง (โปรตีนพิเศษเช่นแอนติบอดีและ proBNP) ยังช่วยในการประเมินความเสียหายของหัวใจที่อาจเกิดขึ้นได้
การวินิจฉัยภายนอก
อุปกรณ์ทางการแพทย์เฉพาะทางมีบทบาทสำคัญในการวินิจฉัยโรคกล้ามเนื้อหัวใจ ซึ่งรวมถึง:
- การตรวจอัลตราซาวนด์ของหัวใจ (echocardiography) ด้วยความช่วยเหลือซึ่งสามารถกำหนดความหนาและความคล่องตัวของกล้ามเนื้อหัวใจตลอดจนโรคลิ้นหัวใจ แพทย์สามารถใช้เทคนิคนี้เพื่อวัดปริมาณเลือดที่สูบจากช่องท้องด้านซ้ายไปสู่การไหลเวียนของร่างกาย
- คลื่นไฟฟ้าหัวใจ (EKG) ซึ่งบันทึกกิจกรรมไฟฟ้าของหัวใจ มันลงทะเบียนสายล่าช้าหรือหัวใจเต้นผิดจังหวะ การวัดดังกล่าวยังสามารถทำได้ในระยะเวลานาน (EKG ระยะยาว) หรือภายใต้ความเครียด (ความเครียด EKG)
- การตรวจสายสวนหัวใจ: แพทย์ดันหลอดพลาสติกบาง ๆ ผ่านหลอดเลือดเข้าไปในหัวใจ เขาสามารถทำการวัดต่างๆ ผ่านท่อได้ เช่น ความดันใดที่มีผลเหนือส่วนต่างๆ ของหัวใจและหลอดเลือดใกล้กับหัวใจ
- การตรวจชิ้นเนื้อของกล้ามเนื้อหัวใจ: เป็นส่วนหนึ่งของการตรวจสายสวนหัวใจ สามารถนำชิ้นส่วนเล็กๆ ของกล้ามเนื้อหัวใจออกแล้วตรวจดูด้วยกล้องจุลทรรศน์ ด้วยวิธีนี้ อาจเป็นไปได้ที่จะเห็นว่าโครงสร้างของกล้ามเนื้อหัวใจเปลี่ยนแปลงไปอย่างไร
- รูปภาพของหัวใจด้วยความช่วยเหลือของการบันทึก X-ray, CT หรือ MRT: X-ray สร้างความประทับใจแรกด้วยการตรวจเอกซเรย์คอมพิวเตอร์ (CT) หรือการตรวจเอกซเรย์ด้วยคลื่นสนามแม่เหล็ก (MRT, การหมุนด้วยนิวเคลียร์) หัวใจสามารถแสดงรายละเอียดเพิ่มเติมได้ .
ในบางรูปแบบของ cardiomyopathy ยีนที่สามารถดัดแปลงเพื่อทำให้เกิดโรคได้ การทดสอบทางพันธุกรรมพิเศษสามารถใช้เพื่อตรวจสอบการกลายพันธุ์ดังกล่าวของผู้ป่วย
โรคหัวใจและหลอดเลือด: การรักษา
ตามหลักการแล้ว แพทย์จะระบุสาเหตุของโรคกล้ามเนื้อหัวใจขาดเลือด และรักษาตามนั้น (การบำบัดด้วยสาเหตุ) อย่างไรก็ตาม ปัจจัยกระตุ้นมักไม่เป็นที่รู้จักหรือไม่สามารถรักษาได้ ในกรณีเช่นนี้ แพทย์จะพยายามบรรเทาอาการ (การรักษาตามอาการ)
การบำบัดด้วยสาเหตุสำหรับ cardiomyopathy
ในการบำบัดเชิงสาเหตุ ตัวอย่างเช่น แพทย์สั่งยา พวกเขากำจัดการติดเชื้อ ยับยั้งปฏิกิริยาภูมิต้านตนเอง และชะลอกระบวนการเผาผลาญที่ถูกรบกวน การขาดวิตามินสามารถชดเชยได้ ความเสียหายเพิ่มเติมจากการอักเสบของกล้ามเนื้อหัวใจจากไวรัสสามารถป้องกันได้ผ่านการยับยั้งชั่งใจทางกายภาพอย่างสม่ำเสมอ
การรักษาตามอาการสำหรับคาร์ดิโอไมโอแพที
บ่อยครั้งด้วยโรคกล้ามเนื้อหัวใจขาดเลือด แพทย์สามารถพยายามบรรเทาอาการและป้องกันภาวะแทรกซ้อนที่อาจเกิดขึ้นได้เท่านั้น กลยุทธ์การรักษาที่สำคัญคือ:
- การรักษาภาวะหัวใจล้มเหลว: แพทย์ใช้ยาหลายชนิด เช่น ยาขับปัสสาวะ ยากลุ่ม ACE inhibitors หรือ beta blockers เพื่อบรรเทาอาการหัวใจวาย
- การป้องกันภาวะหัวใจเต้นผิดจังหวะ: ยาเช่น beta-blockers และ antiarrhythmics พิเศษสามารถช่วยได้
- ป้องกันการก่อตัวของลิ่มเลือดในหัวใจ: ทำได้โดยการใช้สารกันเลือดแข็งเป็นประจำ
- ความเครียดทางร่างกายในปริมาณที่พอเหมาะและควรปรึกษาแพทย์เท่านั้น
ในบางกรณี แพทย์ยังต้องผ่าตัด ตัวอย่างเช่น พวกเขาเอาส่วนต่าง ๆ ของกล้ามเนื้อหัวใจ (myectomy) ในบางกรณี พวกเขาจะฝังเครื่องกระตุ้นหัวใจหรือเครื่องกระตุ้นหัวใจ วิธีสุดท้าย หากการรักษาอื่นๆ ไม่ได้ผล ทางเลือกเดียวที่เหลืออยู่คือการปลูกถ่ายหัวใจ
การออกกำลังกายสำหรับคาร์ดิโอไมโอแพที
การออกกำลังกายด้วยคาร์ดิโอไมโอแพทีและรูปแบบใดขึ้นอยู่กับชนิดและความรุนแรงของโรค
คำแนะนำสำหรับการออกกำลังกายแตกต่างกันไปขึ้นอยู่กับความเจ็บป่วยและสุขภาพส่วนบุคคลของผู้ป่วยบางคนสามารถเล่นกีฬาที่มีความเข้มข้นต่ำได้หลังจากปรึกษาแพทย์ ผู้ป่วยรายอื่นมีความเสี่ยงที่จะเสียชีวิตด้วยโรคหัวใจกะทันหันมากขึ้นจนการออกแรงทางกายภาพอาจเป็นอันตรายได้
ในกรณีของโรคหัวใจและหลอดเลือด ยังไม่มีการวิจัยผลกระทบของการออกกำลังกายต่อการเกิดโรคและการพยากรณ์โรค ตัวอย่างเช่น นักวิทยาศาสตร์กำลังตรวจสอบว่าการฝึกความอดทนส่งผลต่อผู้ป่วยโรคคาร์ดิโอไมโอแพทีแบบพอง (Dilated Cardiomyopathy - DCM) อย่างไร
ก่อนที่ผู้ป่วยโรคกล้ามเนื้อหัวใจจะเริ่มออกกำลังกาย ควรปรึกษาแพทย์เพื่อหลีกเลี่ยงความเสี่ยงที่ไม่จำเป็น
หากโรคนี้อนุญาตให้มีการออกกำลังกายเบา ๆ ผู้ป่วยควรทำการฝึกความอดทนระดับความเข้มข้นต่ำ 30 นาทีประมาณสามครั้งต่อสัปดาห์ กีฬาที่เหมาะกับผู้ป่วยโรคหัวใจ เช่น
- (เร็ว) เดินเร็ว
- เดินหรือเดินนอร์ดิก
- จ็อกกิ้ง
- ปั่นจักรยาน (บนพื้นราบ) หรือการฝึก ergometer
- ธุดงค์
- ว่ายน้ำ
เพิ่มกิจกรรมประจำวัน
ผู้ที่ไม่สามารถเล่นกีฬาความอดทนเนื่องจากการเจ็บป่วยจะได้รับประโยชน์จากการออกกำลังกายมากขึ้นในชีวิตประจำวัน เพราะมันไม่จำเป็นต้องออกกำลังกายแบบขับเหงื่อเพื่อปรับปรุงสุขภาพของหัวใจ ที่แม้จะทำงานด้านข้าง
ต่อไปนี้คือเคล็ดลับบางประการสำหรับการใช้ชีวิตที่กระฉับกระเฉงมากขึ้นโดยไม่ทำให้เครียด:
- เดินระยะทางสั้น ๆ
- ลงรถสาธารณะเร็วกว่าปกติหนึ่งป้ายและเพิ่มระยะทางที่ครอบคลุม
- ปั่นจักรยานไปทำงาน
- สำหรับคนทำงานในสำนักงาน: ยืนขึ้นเป็นครั้งคราว
- ใช้บันไดแทนลิฟต์ (ถ้าโรคหัวใจทำให้เครียดได้)
- ใช้เครื่องนับก้าวที่กระตุ้นการติดตามให้เคลื่อนไหวมากขึ้น
แต่เช่นเดียวกันกับกิจกรรมประจำวัน: คุณควรปรึกษากับแพทย์โรคหัวใจของคุณล่วงหน้าว่าการออกกำลังกายแบบไหนที่เหมาะกับคุณและไม่ทำให้หัวใจทำงานหนักเกินไป
Cardiomyopathy: หลักสูตรโรคและการพยากรณ์โรค
โรคหัวใจและหลอดเลือดส่วนใหญ่เป็นโรคร้ายแรง รักษาได้ไม่บ่อยนัก และในหลายกรณี สุขภาพของผู้ได้รับผลกระทบจะแย่ลงเรื่อยๆ ไม่สามารถระบุข้อความทั่วไปเกี่ยวกับอายุขัยได้ การพยากรณ์โรคขึ้นอยู่กับชนิดและระยะของโรคกล้ามเนื้อหัวใจเป็นอย่างมาก
ในขณะที่ผู้ป่วยที่มีคาร์ดิโอไมโอแพทีที่มีภาวะ hypertrophic เด่นชัดจะมีอายุขัยที่เกือบปกติ แต่คาร์ดิโอไมโอแพทีแบบขยายและแบบจำกัดนั้นแย่กว่ามาก หากไม่มีการปลูกถ่ายหัวใจ ผู้ป่วยส่วนใหญ่เสียชีวิตในช่วง 10 ปีแรกหลังการวินิจฉัย
ภาวะหัวใจเต้นผิดจังหวะในหัวใจเต้นผิดจังหวะ (arrhythmogenic right ventricular cardiomyopathy) ไม่ได้มีการพยากรณ์โรคที่ดีเช่นกัน หากไม่มีการรักษา ประมาณ 70 เปอร์เซ็นต์ของผู้ที่ได้รับผลกระทบจะเสียชีวิตในช่วง 10 ปีแรกหลังการวินิจฉัย อย่างไรก็ตาม หากสามารถระงับภาวะหัวใจเต้นผิดจังหวะได้ อายุขัยแทบไม่จำกัดด้วยแบบฟอร์มนี้
บางครั้งผู้ที่ได้รับผลกระทบแทบจะไม่สังเกตเห็นโรคกล้ามเนื้อหัวใจเลยหรือแทบไม่สังเกตเลยตลอดชีวิต จากนั้นภาวะหัวใจเต้นผิดจังหวะอย่างกะทันหันของคาร์ดิโอไมโอแพทีโดยเฉพาะอย่างยิ่งจะกลายเป็นอันตราย
แท็ก: กีฬาฟิตเนส ผิว สัมภาษณ์


















.jpg)