การปลูกถ่าย
อัปเดตเมื่อ เนื้อหา ทั้งหมดได้รับการตรวจสอบโดยนักข่าวทางการแพทย์การปลูกถ่ายเป็นการผ่าตัดปลูกถ่ายเนื้อเยื่อ อวัยวะ หรือส่วนต่างๆ ของร่างกาย การปลูกถ่ายอาจมาจากคนอื่นและจากตัวผู้ป่วยเอง การปลูกถ่ายเป็นสิ่งจำเป็นในกรณีที่อวัยวะล้มเหลวโดยไม่สามารถเพิกถอนได้หรือได้รับบาดเจ็บสาหัส อ่านทุกสิ่งที่คุณจำเป็นต้องรู้เกี่ยวกับขั้นตอน เมื่อใดที่จะดำเนินการ และความเสี่ยงที่เกี่ยวข้อง

การปลูกถ่ายคืออะไร?
ในการปลูกถ่าย ศัลยแพทย์จะทำการปลูกถ่ายเซลล์ เนื้อเยื่อ อวัยวะ หรือแม้แต่ส่วนต่างๆ ของร่างกาย ตามที่มาของการปลูกถ่ายเหล่านี้ แพทย์แยกความแตกต่างระหว่างการปลูกถ่ายประเภทต่างๆ:
- การปลูกถ่ายอัตโนมัติ: ผู้บริจาคก็เป็นผู้รับเช่นกัน กรณีนี้อาจเป็นกรณีที่มีอาการบาดเจ็บจากการไหม้เป็นวงกว้าง - แผลไหม้นั้นถูกปกคลุมด้วยผิวหนังชิ้นใหญ่ที่ถูกดึงออกจากส่วนอื่นของร่างกาย
- การปลูกถ่าย Allogeneic: ผู้บริจาคได้รับการปลูกถ่ายจากบุคคลอื่น สิ่งนี้ได้เสียชีวิตไปแล้ว (การบริจาคอวัยวะหลังการชันสูตรพลิกศพ) หรือยังมีชีวิตอยู่ (การบริจาคที่มีชีวิต)
- การปลูกถ่าย Xenogenic: ที่นี่ผู้ป่วยได้รับการปลูกถ่ายจากสัตว์ (เช่นลิ้นหัวใจของสุกร)
อวัยวะและเนื้อเยื่อที่ปลูกถ่ายได้
การปลูกถ่ายครั้งแรกที่ประสบความสำเร็จอย่างถาวรดำเนินการโดยศัลยแพทย์ชาวอเมริกันในบอสตันในปี 2497 ผู้รับได้รับไตจากพี่ชายฝาแฝดของเขา ทุกวันนี้ อวัยวะหรือเนื้อเยื่อต่อไปนี้สามารถปลูกถ่ายได้โดยทั่วไป:
- หัวใจ
- ปอด
- ตับ
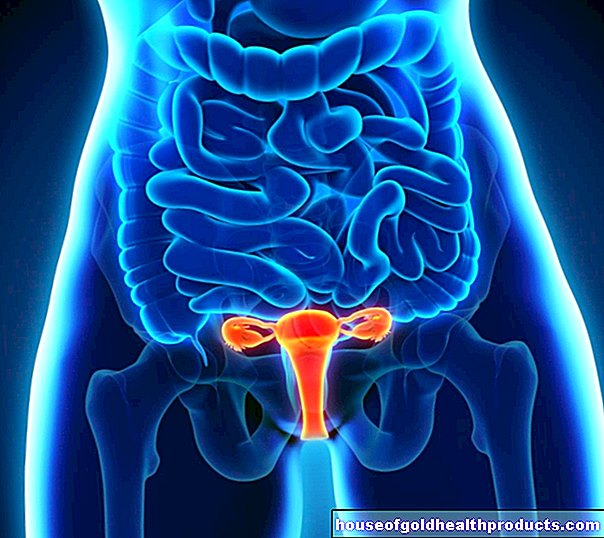
- ไต
- ลำไส้เล็ก
- ตับอ่อนหรือเซลล์ของมัน
- กระจกตา
- เซลล์ไขกระดูก
- กระดูกหู
- ผิวหนัง เส้นเอ็น กระดูก และเซลล์กระดูกอ่อน
- แขนขา
ในระหว่างนี้ ลูกคนแรกเกิดหลังการปลูกถ่ายมดลูก สิ่งนี้ทำให้ผู้หญิงที่ไม่มีบุตรที่ไม่ต้องการมีหนทางใหม่ในการเติมเต็มความปรารถนาที่จะมีลูก
การปลูกผมใช้สำหรับการบาดเจ็บจากการไหม้ เป็นต้น
คุณทำการปลูกถ่ายเมื่อไหร่?
การปลูกถ่ายจำเป็นเสมอเมื่อสูญเสียการทำงานของอวัยวะไปอย่างแก้ไขไม่ได้ และไม่มีทางเลือกอื่นในการรักษาอีกต่อไป เป็นกรณีนี้ ตัวอย่างเช่น กับการเจ็บป่วยหรือการบาดเจ็บดังต่อไปนี้:
- สูญเสียการทำงานของไตอย่างสมบูรณ์
- ภาวะหัวใจล้มเหลว (หัวใจล้มเหลว)
- โรคตับแข็งของตับ
- โรคปอดอุดกั้นเรื้อรัง (COPD)
- แผลไหม้หรือบาดเจ็บรุนแรงที่ผิวหนังและแขนขา
- รูปแบบที่รุนแรงของโรคเบาหวานที่ได้รับการรักษาด้วยอินซูลิน
- มะเร็งเม็ดเลือด (มะเร็งเม็ดเลือดขาว)
- หายจากมะเร็งผิวหนัง
คุณจะทำอย่างไรกับการปลูกถ่าย?
การบริจาคอวัยวะหลังชันสูตรพลิกศพ
การปลูกถ่ายหลายอย่างเป็นแบบ allogeneic - ผู้ป่วยจะได้รับอวัยวะของบุคคลอื่น ผู้บริจาครายนี้มักจะเป็นคนตาย กล่าวคือ บุคคลที่ถูกพบว่ามีสมองตาย (การบริจาคอวัยวะภายหลังการชันสูตรพลิกศพ) ก่อนที่ศัลยแพทย์ในศูนย์ปลูกถ่ายของเยอรมัน 49 แห่งจะทำการปลูกถ่ายอวัยวะดังกล่าวได้ ผู้ป่วยจะต้องได้รับอวัยวะผู้บริจาค เนื่องจากความต้องการอวัยวะและเนื้อเยื่อของผู้บริจาคมีมากเกินความจำเป็น การกระจายการปลูกถ่ายในเยอรมนีจึงได้รับการควบคุมและตรวจสอบอย่างเข้มงวดในพระราชบัญญัติการปลูกถ่าย
เพื่อให้ผู้ป่วยได้รับอวัยวะ แพทย์ที่รักษาพวกเขาจะต้องจัดรายการรอ ซึ่งกำหนดตำแหน่งที่แน่นอนตามความเร่งด่วนและความน่าจะเป็นของความสำเร็จ ในยุโรป องค์กรหลายแห่งเป็นตัวกลางในการบริจาคหลังชันสูตร เช่น Eurotransplant ซึ่งรับผิดชอบเยอรมนีด้วย
การบริจาคอวัยวะหลังชันสูตรต้องเป็นไปตามเงื่อนไข: ต้องได้รับความยินยอมอย่างชัดแจ้งในการบริจาคอวัยวะ - ผู้ตายได้ให้ความยินยอมในขณะที่ยังมีชีวิตอยู่ (เช่น ผ่านบัตรบริจาคอวัยวะ) หรือญาติยินยอมให้บริจาคอวัยวะภายหลัง การเสียชีวิตของผู้ป่วย นอกจากนี้ แพทย์สองคน (แพทย์ดูแลผู้ป่วยหนักที่ได้รับการฝึกอบรมมาเป็นพิเศษ) จะต้องตรวจสอบการเสียชีวิตของสมองของผู้ป่วยอย่างอิสระก่อนที่จะทำการกำจัดอวัยวะ
หากตรงตามข้อกำหนดเหล่านี้ แพทย์จะนำอวัยวะผู้บริจาคออก (คำอธิบาย) เพื่อป้องกันความเสียหายต่ออวัยวะที่ไม่ได้รับเลือดอีกต่อไป มันถูกเก็บไว้ในกล่องเย็นและขนส่งไปยังศูนย์ปลูกถ่ายโดยเร็วที่สุดเท่าที่จะเป็นไปได้ ซึ่งผู้รับได้เตรียมพร้อมสำหรับขั้นตอนแล้ว
บริจาคชีวิต
การบริจาคเพื่อดำรงชีวิตสามารถทำได้จากญาติสนิทเท่านั้น (เช่น คู่สมรส ลูกที่โตแล้ว พี่น้อง หรือพ่อแม่ / ปู่ย่าตายาย) หรือบุคคลอื่นที่ใกล้ชิดกับผู้บริจาค ไม่อนุญาตให้ปลูกถ่ายอวัยวะโดยไม่จ่ายเงิน แม้แต่การพยายามค้าอวัยวะก็ถือเป็นความผิดทางอาญา
ข้อมูลเพิ่มเติม : การปลูกถ่ายผิวหนัง
เมื่อใดที่ต้องทำการปลูกถ่ายผิวหนังและสิ่งที่คุณต้องพิจารณาในบทความ การปลูกถ่ายผิวหนัง
ข้อมูลเพิ่มเติม : การปลูกถ่ายหัวใจ
เมื่อใดที่ต้องทำการปลูกถ่ายหัวใจและสิ่งที่คุณต้องพิจารณาในบทความการปลูกถ่ายหัวใจ
ข้อมูลเพิ่มเติม : การปลูกถ่ายกระจกตา
เมื่อใดที่ต้องทำการปลูกถ่ายกระจกตาและสิ่งที่คุณต้องพิจารณาในบทความการปลูกกระจกตา
ข้อมูลเพิ่มเติม : การปลูกถ่ายตับ
เมื่อใดที่ต้องทำการปลูกถ่ายตับและสิ่งที่คุณต้องใส่ใจ อ่านบทความ การปลูกถ่ายตับ
ข้อมูลเพิ่มเติม : การปลูกถ่ายปอด
เมื่อใดที่ต้องทำการปลูกถ่ายปอดและสิ่งที่คุณต้องใส่ใจ อ่านบทความ การปลูกถ่ายปอด
ข้อมูลเพิ่มเติม : การปลูกถ่ายไต
เมื่อใดที่ต้องทำการปลูกถ่ายไตและสิ่งที่คุณต้องพิจารณาในบทความ การปลูกถ่ายไต
ความเสี่ยงของการปลูกถ่ายคืออะไร?
การปลูกถ่ายอาจมีความเสี่ยงสูง ทั้งนี้ขึ้นอยู่กับประเภทและขอบเขตของการผ่าตัด ตัวอย่างเช่น มีความเสี่ยงสูงที่จะมีเลือดออกหรือเลือดออกซ้ำ เนื่องจากศัลยแพทย์ยังแยกหลอดเลือดขนาดใหญ่ระหว่างการปลูกถ่ายและเย็บเข้าด้วยกันอีกครั้ง ความเสี่ยงของการติดเชื้อก็เพิ่มขึ้นเช่นกัน
อันตรายที่สุดคือการปฏิเสธอวัยวะผู้บริจาค ระบบภูมิคุ้มกันของผู้รับตระหนักดีว่าเซลล์ของการปลูกถ่ายไม่ได้มาจากร่างกายของตนเองและดังนั้นจึงต่อต้านพวกเขาอย่างแข็งขัน การปฏิเสธดังกล่าวเรียกว่า hyperacute (สองสามชั่วโมง) เฉียบพลัน (วันถึงสัปดาห์) หรือเรื้อรัง (เดือนถึงปี) ขึ้นอยู่กับระยะเวลาจนกระทั่งเริ่มมีปฏิกิริยา เพื่อป้องกันการปฏิเสธการปลูกถ่าย ผู้ป่วยจะได้รับยาที่กดภูมิคุ้มกันตั้งแต่เริ่มต้น ยากดภูมิคุ้มกันเหล่านี้อาจมีผลข้างเคียงที่รุนแรง แต่มีความจำเป็น อย่างไรก็ตามพวกเขาไม่รับประกันว่าร่างกายจะไม่ปฏิเสธอวัยวะต่างประเทศหลังจากทั้งหมด จึงต้องถอดออกอีกครั้ง
ผู้ป่วยจำนวนมากยังประสบปัญหาทางจิตหลังการปลูกถ่าย เช่น ความรู้สึกผิดต่อผู้บริจาคที่เสียชีวิต หรือต่อผู้ป่วยที่รออวัยวะต่อไป
ฉันต้องพิจารณาอะไรหลังจากปลูกถ่าย?
เพื่อให้พบภาวะแทรกซ้อนหลังการปลูกถ่ายอวัยวะได้อย่างรวดเร็ว คุณต้องเข้ารับการตรวจติดตามผลเป็นประจำ แพทย์จะปรึกษากับคุณว่าคุณควรประพฤติตัวอย่างไรในชีวิตประจำวันหลังการผ่าตัด ยาชนิดใดที่คุณต้องการ และผลข้างเคียงที่อาจเกิดขึ้นหลังการปลูกถ่าย
แท็ก: กายวิภาคศาสตร์ โรงพยาบาล อาการ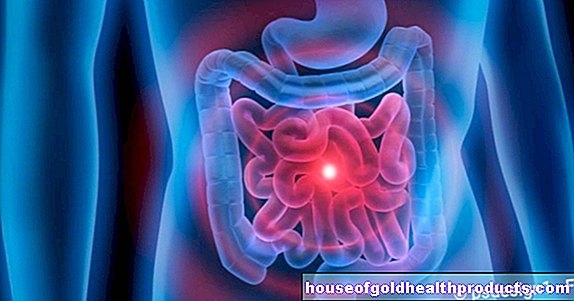




.jpg)