มะเร็งต่อมไทรอยด์
ดร. แพทย์ Fabian Sinowatz เป็นฟรีแลนซ์ในทีมบรรณาธิการด้านการแพทย์ของ
ข้อมูลเพิ่มเติมเกี่ยวกับผู้เชี่ยวชาญของ เนื้อหา ทั้งหมดได้รับการตรวจสอบโดยนักข่าวทางการแพทย์มะเร็งต่อมไทรอยด์เป็นมะเร็งที่หายากแต่ร้ายกาจ โดยปกติแล้วจะสังเกตเห็นได้เฉพาะเมื่อมีอาการเมื่อเนื้องอกได้แพร่กระจายไปยังเนื้อเยื่อรอบข้างแล้วเท่านั้น มะเร็งต่อมไทรอยด์มีสี่ประเภท ในสามกรณีนี้ โอกาสในการฟื้นตัวดีด้วยการรักษาที่เพียงพอ ประเภทที่สี่แทบจะไม่สามารถรักษาได้ อ่านทุกสิ่งที่คุณจำเป็นต้องรู้เกี่ยวกับประเภทและการรักษามะเร็งต่อมไทรอยด์ที่นี่
รหัส ICD สำหรับโรคนี้: รหัส ICD เป็นรหัสที่เป็นที่ยอมรับในระดับสากลสำหรับการวินิจฉัยทางการแพทย์ สามารถพบได้เช่นในจดหมายของแพทย์หรือในใบรับรองความสามารถในการทำงาน C73
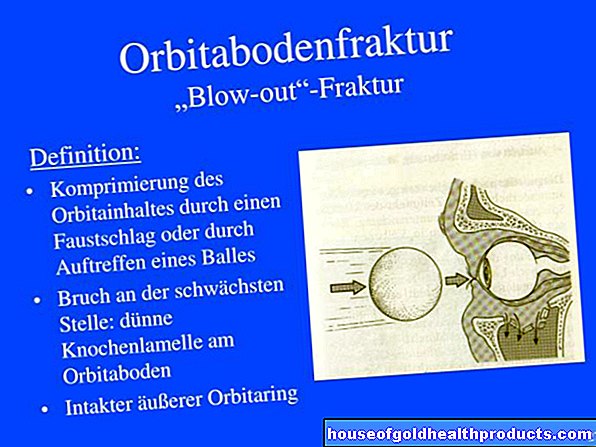
มะเร็งต่อมไทรอยด์: คำอธิบาย
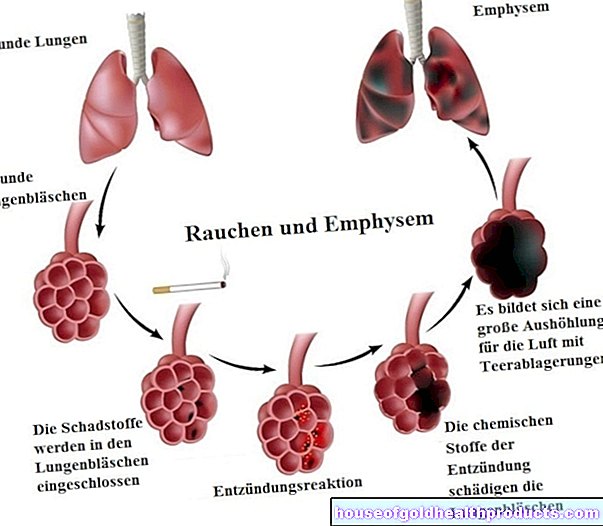
มะเร็งต่อมไทรอยด์ (มะเร็งต่อมไทรอยด์) เกิดขึ้นเมื่อเซลล์บางส่วนของอวัยวะเสื่อมสภาพ นั่นคือเนื่องจากการเปลี่ยนแปลงทางพันธุกรรม เซลล์เหล่านี้จึงกลายเป็นเซลล์มะเร็งและทวีคูณในลักษณะที่ไม่สามารถควบคุมได้ เป็นผลให้พวกเขาแทนที่เนื้อเยื่อที่มีสุขภาพดี นอกจากนี้ บางครั้งเซลล์มะเร็งก็ไม่สามารถทำงานได้ตามปกติ (เช่น การผลิตฮอร์โมนไทรอยด์)
มะเร็งต่อมไทรอยด์ 4 ชนิดที่พบบ่อยที่สุด
ในต่อมไทรอยด์มีเซลล์หลายประเภทที่มีหน้าที่ต่างกัน แพทย์จะแยกความแตกต่างระหว่างมะเร็งต่อมไทรอยด์ประเภทต่างๆ ทั้งนี้ขึ้นอยู่กับชนิดของเซลล์ที่เนื้องอกมาจากไหนและเติบโตอย่างไร มะเร็งต่อมไทรอยด์ส่วนใหญ่สามารถแบ่งได้เป็น 4 ประเภทต่อไปนี้
- มะเร็งต่อมไทรอยด์บริเวณลิ้นหัวใจ: ประมาณร้อยละ 80 ของผู้ป่วยมะเร็งต่อมไทรอยด์ทั้งหมด
- มะเร็งต่อมไทรอยด์ฟอลลิคูลาร์: ประมาณ 10 เปอร์เซ็นต์
- มะเร็งต่อมไทรอยด์เกี่ยวกับไขกระดูก (C-cell carcinoma, MTC): ประมาณ 5 เปอร์เซ็นต์
- มะเร็งต่อมไทรอยด์ anaplastic: ประมาณ 5 เปอร์เซ็นต์
มะเร็งต่อมไทรอยด์ชนิด papillary, follicular และ anaplastic ทั้งหมดเริ่มต้นจากเซลล์ไทรอยด์ที่สร้างฮอร์โมน (thyrocytes): เนื้องอกสองประเภทแรก (มะเร็งต่อมไทรอยด์ papillary และ follicular) เรียกอีกอย่างว่า "แตกต่าง" ที่นี่เซลล์มะเร็งส่วนใหญ่ยังคงคล้ายกับไทโรไซต์ที่มีสุขภาพดี และผลิตฮอร์โมนไทรอยด์ก็เช่นเดียวกัน
ในทางตรงกันข้าม มะเร็งต่อมไทรอยด์ชนิดแอนนาพลาสติกนั้น "ไม่แตกต่างกัน": เซลล์ของมันสูญเสียความคล้ายคลึงกับเซลล์ไทรอยด์ปกติและไม่มีพฤติกรรมเหมือนเซลล์เหล่านี้อีกต่อไป
ในที่สุด มะเร็งต่อมไทรอยด์เกี่ยวกับไขกระดูกไม่ได้เกิดขึ้นจากเซลล์ต่อมไทรอยด์ที่สร้างฮอร์โมน แต่เกิดจากเซลล์ชนิดอื่นในต่อมไทรอยด์ (เซลล์ C)
มะเร็งต่อมไทรอยด์ papillary
มะเร็งต่อมไทรอยด์บริเวณพาพิลลารีเป็นมะเร็งต่อมไทรอยด์ที่พบได้บ่อยที่สุด โดยคิดเป็นประมาณร้อยละ 80 มีลักษณะเป็นหูด (papilae) นอกจากนี้ เซลล์มะเร็งที่นี่ชอบที่จะแพร่กระจายผ่านระบบน้ำเหลือง (lymphogenic metastasis) นั่นคือเหตุผลที่ต่อมน้ำเหลืองที่คอมักได้รับผลกระทบจากมะเร็ง
ผู้หญิงมีแนวโน้มที่จะพัฒนา papillary ไทรอยด์ kracinoma มากกว่าผู้ชายอย่างมีนัยสำคัญ
มะเร็งต่อมไทรอยด์รูขุมขน
มะเร็งต่อมไทรอยด์ฟอลลิคูลาร์เป็นมะเร็งต่อมไทรอยด์ที่พบได้บ่อยเป็นอันดับสอง ที่นี่โครงสร้างรูปถุง (follicular) ก่อตัวในต่อมไทรอยด์ เซลล์มะเร็งส่วนใหญ่แพร่กระจายผ่านทางเลือด (การแพร่กระจายของเม็ดเลือด) - มักจะไปยังสมองหรือปอด
มะเร็งต่อมไทรอยด์ Follicular ยังส่งผลกระทบต่อผู้หญิงเป็นหลัก
มะเร็งต่อมไทรอยด์เกี่ยวกับไขกระดูก
ดังที่ได้กล่าวไว้ข้างต้น มะเร็งต่อมไทรอยด์เกี่ยวกับไขกระดูก (หรือที่เรียกว่า C-cell carcinoma) ไม่ได้เริ่มต้นจากเซลล์ไทรอยด์ที่สร้างฮอร์โมน (thyrocytes) แต่พัฒนามาจากเซลล์ที่เรียกว่า C-cells สิ่งเหล่านี้ผลิตฮอร์โมน calcitonin ซึ่งสำคัญมากสำหรับการควบคุมสมดุลของฟอสเฟตและแคลเซียม
เนื่องจากการเสื่อมสภาพและการสืบพันธุ์ของเซลล์ C ที่ไม่สามารถควบคุมได้ในมะเร็งต่อมไทรอยด์เกี่ยวกับไขกระดูก จึงมีการผลิตแคลซิโทนินมากเกินไป ทำให้ระดับแคลเซียมในเลือดลดลง ซึ่งสามารถแสดงออกได้ว่าเป็นการรบกวนทางประสาทสัมผัส นอกจากนี้ อาการท้องร่วงรุนแรงเป็นลักษณะของมะเร็งต่อมไทรอยด์เกี่ยวกับไขกระดูก เป็นผลมาจากสารบางชนิดที่ผลิตโดยเนื้องอก ("สาร vasoactive")
มะเร็งต่อมไทรอยด์ชนิดนี้พบได้บ่อยเท่าๆ กันทั้งชายและหญิง
มะเร็งต่อมไทรอยด์ Anaplastic
มะเร็งต่อมไทรอยด์ Anaplastic เป็นมะเร็งต่อมไทรอยด์ชนิดที่หายากที่สุดและแตกต่างจากมะเร็งชนิดอื่นอย่างมาก เนื้องอกที่ไม่แตกต่างกันเติบโตอย่างรวดเร็วและรุนแรง ดังนั้นจึงรักษาได้ยาก - อายุขัยของผู้ได้รับผลกระทบนั้นสั้นมาก ผู้หญิงและผู้ชายมีแนวโน้มที่จะพัฒนามะเร็งต่อมไทรอยด์ในรูปแบบนี้อย่างเท่าเทียมกัน
ก้อนในต่อมไทรอยด์: ไม่ค่อยเป็นมะเร็ง
หลายคนมีก้อนในต่อมไทรอยด์ ในกรณีส่วนใหญ่ ไม่ใช่มะเร็งต่อมไทรอยด์ แต่เป็นเนื้องอกที่ไม่ร้ายแรง เนื้องอกดังกล่าวยังเติบโตในลักษณะที่ไม่สามารถควบคุมได้ แต่จะไม่แทรกซึมเนื้อเยื่อรอบข้างเหมือนเนื้องอกร้าย (มะเร็งต่อมไทรอยด์)
มะเร็งต่อมไทรอยด์: ความถี่
โดยทั่วไป ความผิดปกติของต่อมไทรอยด์พบได้บ่อยมากในเยอรมนี อย่างไรก็ตาม ในกรณีส่วนใหญ่ โรคนี้เป็นโรคที่ไม่ร้ายแรง ประมาณหนึ่งในสี่ของประชากรในประเทศนี้มีต่อมไทรอยด์ที่ไม่เป็นพิษเป็นภัย ในทางกลับกันมะเร็งต่อมไทรอยด์นั้นหายาก ทุก ๆ ปี ประมาณสี่ใน 100,000 คนในเยอรมนีพัฒนามัน ผู้หญิงมีแนวโน้มที่จะเป็นมะเร็งต่อมไทรอยด์มากกว่าผู้ชายถึงสามเท่า
มะเร็งต่อมไทรอยด์: อาการ
คุณสามารถอ่านทุกสิ่งที่คุณจำเป็นต้องรู้เกี่ยวกับสัญญาณทั่วไปของมะเร็งต่อมไทรอยด์ได้ในบทความ อาการมะเร็งต่อมไทรอยด์
มะเร็งต่อมไทรอยด์: สาเหตุและปัจจัยเสี่ยง
สาเหตุของมะเร็งต่อมไทรอยด์ยังไม่เป็นที่แน่ชัด อย่างไรก็ตาม มีหลักฐานบางอย่างสำหรับการพัฒนาของเนื้องอกดังกล่าว - รวมถึงปัจจัยที่เพิ่มความเสี่ยงของโรคด้วย อย่างไรก็ตาม ที่นี่มีความแตกต่างระหว่างมะเร็งต่อมไทรอยด์ประเภทต่างๆ
รังสีไอออไนซ์
มีหลักฐานที่แน่ชัดว่ามะเร็งต่อมไทรอยด์ papillary และ follicular เกิดจากการฉายรังสีไอออไนซ์ หลังจากอุบัติเหตุเครื่องปฏิกรณ์นิวเคลียร์ในเชอร์โนบิล เด็กประมาณ 1,500 คนในเบลารุส ยูเครน และรัสเซียติดเชื้อมะเร็งต่อมไทรอยด์ ผู้รอดชีวิตจากการโจมตีด้วยระเบิดปรมาณูในเมืองฮิโรชิมาและนางาซากิในญี่ปุ่นในสงครามโลกครั้งที่สองก็มีแนวโน้มที่จะเป็นมะเร็งต่อมไทรอยด์เช่นกัน
นอกจากนี้ยังมีความเสี่ยงที่จะเป็นโรคเพิ่มขึ้นจากการฉายรังสีทางการแพทย์ที่บริเวณคอ เช่น การดำเนินการเพื่อรักษามะเร็งต่อมน้ำเหลืองหรือเนื้องอกมะเร็งอื่นๆ โดยเฉพาะเด็กๆ มีความเสี่ยงที่นี่
ผู้ป่วยที่ได้รับสารกัมมันตรังสีไอโอดีนด้วยเหตุผลทางการรักษา (เช่น สำหรับการรักษาภาวะต่อมไทรอยด์ทำงานเกิน) ไม่มีความเสี่ยงเพิ่มขึ้นที่จะเป็นมะเร็งต่อมไทรอยด์ เนื่องจากการรักษามักจะทำลายต่อมไทรอยด์
ความบกพร่องทางพันธุกรรม
มะเร็งต่อมไทรอยด์บางรูปแบบมีความโน้มเอียงทางพันธุกรรม โดยเฉพาะอย่างยิ่งกับมะเร็งต่อมไทรอยด์เกี่ยวกับไขกระดูก: ในประมาณหนึ่งในสี่ของผู้ป่วย เนื้องอกร้ายสามารถตรวจสอบย้อนกลับไปยังข้อบกพร่องทางพันธุกรรมบางอย่างที่สามารถสืบทอดได้ภายในครอบครัว (มะเร็งต่อมไทรอยด์ไขกระดูกจากครอบครัว) การเปลี่ยนแปลงของยีนต่างๆ (การกลายพันธุ์) ในยีน RET บนโครโมโซม 11 เป็นไปได้ พวกเขาสามารถนำไปสู่มะเร็งต่อมไทรอยด์เกี่ยวกับไขกระดูกที่เกิดขึ้นเพียงลำพังหรือร่วมกับเนื้องอกอื่น ๆ - บางครั้งไม่เป็นพิษเป็นภัย (เช่นของไขกระดูกต่อมหมวกไต) หลังเรียกว่า "multiple endocrine neoplasia" (MEN, type 2)
ใครก็ตามที่มีการกลายพันธุ์ของยีน RET มีโอกาสร้อยละ 90 ที่จะเป็นมะเร็งต่อมไทรอยด์เกี่ยวกับไขกระดูก ดังนั้น หากทราบการกลายพันธุ์ ไทรอยด์มักจะถูกเอาออกเพื่อเป็นมาตรการป้องกันในวัยเด็ก (prophylactic thyroidectomy)
เนื่องจากความเป็นไปได้ของความบกพร่องทางพันธุกรรม เมื่อวินิจฉัยมะเร็งต่อมไทรอยด์ที่ไขกระดูก มักจะแนะนำให้สมาชิกในครอบครัวที่ใกล้ชิดของผู้ป่วย (เช่น ผู้ปกครอง เด็ก) ตรวจทางพันธุกรรมและวัดค่า calcitonin ในเลือด (ดูด้านล่าง: การตรวจและการวินิจฉัย) ).
การขาดสารไอโอดีนและเพิ่มTSH
ใครก็ตามที่เป็นโรคคอพอกเนื่องจากขาดสารไอโอดีนจะมีโอกาสเป็นมะเร็งต่อมไทรอยด์ได้มากกว่า โดยเฉพาะมะเร็งต่อมไทรอยด์ฟอลลิคูลาร์ นอกจากนี้ การเพิ่มขึ้นของฮอร์โมนกระตุ้นต่อมไทรอยด์ (TSH) ที่เกี่ยวข้องกับการขาดสารไอโอดีนนั้นสัมพันธ์กับความเสี่ยงที่เพิ่มขึ้นของมะเร็งต่อมไทรอยด์ สิ่งนี้ได้รับการพิสูจน์โดยการศึกษาล่าสุด
ความแตกต่างทางภูมิศาสตร์ในความถี่ของมะเร็งต่อมไทรอยด์ฟอลลิคูลาร์ทำให้การเชื่อมต่อกับแหล่งไอโอดีนชัดเจน: มะเร็งต่อมไทรอยด์รูปแบบนี้เกิดขึ้นบ่อยในพื้นที่ที่ขาดสารไอโอดีนมากกว่าในภูมิภาคที่มีปริมาณไอโอดีนที่ดี
ในมะเร็งต่อมไทรอยด์ชนิดอะนาพลาสติก สาเหตุและปัจจัยเสี่ยงที่เป็นไปได้ยังไม่เป็นที่ทราบแน่ชัด
มะเร็งต่อมไทรอยด์: การตรวจและวินิจฉัย
มะเร็งต่อมไทรอยด์มักไม่แสดงอาการ ดังนั้นจึงพบโดยบังเอิญในผู้ป่วยจำนวนมากในระหว่างการตรวจ การเปลี่ยนแปลงค่าเลือดหรือการตรวจอัลตราซาวนด์ของต่อมไทรอยด์สามารถให้ข้อมูลเกี่ยวกับโรคของอวัยวะได้ การตรวจเหล่านี้มักจะดำเนินการโดยผู้เชี่ยวชาญด้านการแพทย์ทั่วไปหรือผู้เชี่ยวชาญด้านอายุรกรรม
อนามัน
หากสงสัยว่าเป็นโรคไทรอยด์ เช่น มะเร็งต่อมไทรอยด์ แพทย์จะถามผู้ป่วยเกี่ยวกับคำถามต่างๆ ก่อน คำถามที่เป็นไปได้ เช่น
- คุณรู้หรือไม่ว่ามีความผิดปกติของต่อมไทรอยด์ในพ่อแม่หรือพี่น้องของคุณหรือไม่? ถ้าใช่ อันไหน?
- คุณเคยเป็นมะเร็งชนิดอื่นก่อนที่จะฉายรังสีหรือไม่?
- คุณมีปัญหาในการกลืนหรือหายใจหรือไม่?
- คุณสังเกตเห็นว่าต่อมน้ำเหลืองบวมหรือมีลักษณะเฉพาะอื่นๆ เช่น ปวดหรือผิวบริเวณคอเป็นสีแดงหรือไม่?
- คุณเคยสัมผัสกับรังสีไอออไนซ์ เช่น ด้วยเหตุผลในการทำงานหรืออยู่ใกล้บริเวณที่ปนเปื้อนกัมมันตภาพรังสี (เช่น เชอร์โนบิลในยูเครนหรือฟุกุชิมะในญี่ปุ่น) หรือไม่?
การตรวจร่างกาย
การสัมภาษณ์รำลึกตามด้วยการตรวจร่างกาย แพทย์จะสแกนต่อมไทรอยด์ บริเวณคอ และต่อมน้ำเหลืองอย่างระมัดระวังเพื่อหาการเปลี่ยนแปลงที่น่าสงสัย
ตรวจเลือดและอัลตราซาวนด์
เหนือสิ่งอื่นใด ไทรอยด์ฮอร์โมน T3 และ T4 (หรือ fT3 และ fT4) และฮอร์โมน TSH (ฮอร์โมนกระตุ้นต่อมไทรอยด์) จะวัดในเลือด หากค่าที่วัดได้เบี่ยงเบนจากค่าปกติการตรวจอัลตราซาวนด์ของต่อมไทรอยด์มักจะตามมา
ระดับแคลซิโทนินในเลือดยังสามารถให้ข้อมูลได้: หากระดับของฮอร์โมนนี้เพิ่มขึ้นก็มักจะเป็นมะเร็งของต่อมไทรอยด์ - แม่นยำยิ่งขึ้นมะเร็งต่อมไทรอยด์เกี่ยวกับไขกระดูก (ผลิตแคลซิโทนินจำนวนมาก)
Ultrasonic
การใช้อัลตราซาวนด์แพทย์สามารถทราบได้ว่าต่อมไทรอยด์มีการเปลี่ยนแปลงขนาดและโครงสร้างหรือไม่ ตัวอย่างเช่น เขาสามารถตรวจสอบว่ามีก้อนในต่อมไทรอยด์หรือไม่ และต่อมไทรอยด์ขยายใหญ่ขึ้นหรือไม่ (โรคคอพอก)
การตรวจอัลตราซาวนด์สามารถให้ข้อมูลกับแพทย์ได้ว่าก้อนไทรอยด์เป็นเนื้องอกที่ไม่ร้ายแรงหรือเป็นมะเร็ง แต่นั่นไม่เพียงพอสำหรับการวินิจฉัยที่เชื่อถือได้ เนื่องจากมะเร็งต่อมไทรอยด์ค่อนข้างหายาก แพทย์หลายคนจึงสังเกตพัฒนาการของก้อนเนื้อในช่วงหลายสัปดาห์ก่อน และทำการตรวจต่อมไทรอยด์ซ้ำในอัลตราซาวนด์ หากแพทย์จำแนกก้อนต่อมไทรอยด์ว่าอาจเป็นมะเร็งโดยอิงจากอัลตราซาวนด์ หรือหากก้อนนั้นมีเส้นผ่านศูนย์กลางมากกว่าหนึ่งเซนติเมตร การตรวจเพิ่มเติม (scintigraphy, biopsy) จะดำเนินการ
Scintigraphy
ขั้นตอนต่อไปในการตรวจสอบก้อนไทรอยด์ที่น่าสงสัยคือการตรวจไทรอยด์ scintigraphy ด้วยวิธีการทางเวชศาสตร์นิวเคลียร์นี้ กิจกรรมการเผาผลาญและการไหลเวียนของเลือดในต่อมไทรอยด์สามารถแสดงผลได้โดยใช้สารกัมมันตภาพรังสี ซึ่งจะช่วยให้แพทย์ชี้แจงการเปลี่ยนแปลงที่เป็นก้อนกลมๆ ที่แสดงในอัลตราซาวนด์ได้แม่นยำยิ่งขึ้น:
หาก scintigraphy แสดงกิจกรรมการเผาผลาญลดลงอย่างเห็นได้ชัดหรือขาดหายไปอย่างสมบูรณ์ในบริเวณต่อมไทรอยด์ซึ่งพบก้อนที่น่าสงสัยในอัลตราซาวนด์ มันคือ "ปมเย็น" (สีเข้มในภาพ scintigraphic) สิ่งนี้สามารถ แต่ไม่จำเป็นต้องเป็นสัญญาณของมะเร็งต่อมไทรอยด์ มะเร็งต่อมไทรอยด์มีอยู่ในก้อนเย็นประมาณสามถึงสิบเปอร์เซ็นต์เท่านั้น
ก้อนที่มีกิจกรรมการเผาผลาญสูงโดยเฉพาะ - เรียกว่า "ก้อนร้อน" (สีแดงใน scintigraphy) - สามารถเกิดขึ้นได้เช่นในภาวะต่อมไทรอยด์ทำงานเกิน (ต่อมไทรอยด์ adenoma) แต่ไม่ใช่สัญญาณของมะเร็งต่อมไทรอยด์
การตรวจชิ้นเนื้อ
แม้ว่า "ก้อนเนื้อเย็น" จะไม่ค่อยเป็นมะเร็ง แต่ก็ควรตรวจด้วยการตรวจชิ้นเนื้อด้วยเข็ม (FNB) แพทย์เจาะต่อมไทรอยด์ (เจาะ) ภายใต้การควบคุมอัลตราซาวนด์ด้วยเข็มกลวงที่ละเอียดแล้วเก็บตัวอย่างเนื้อเยื่อขนาดเล็ก
ได้รับการตรวจในห้องปฏิบัติการโดยนักพยาธิวิทยาเพื่อประเมินว่าเป็นมะเร็งต่อมไทรอยด์จริงหรือไม่ อย่างไรก็ตาม การตรวจไม่ได้ให้การวินิจฉัยที่ชัดเจนเสมอไป
ผู้ป่วยที่รับประทานยาต้านการแข็งตัวของเลือด (เช่น ASA หรือ phenprocoumon) อาจต้องหยุดใช้ยาเหล่านี้ในเวลาที่เหมาะสมก่อนการตรวจชิ้นเนื้อ เพื่อป้องกันเลือดออกจากการเจาะขณะเก็บตัวอย่าง
สอบสวนเพิ่มเติม
หากตรวจพบมะเร็งต่อมไทรอยด์ การตรวจเพิ่มเติมจะตามมา ใช้เพื่อกำหนดว่ามะเร็งต่อมไทรอยด์แพร่กระจายไปไกลแค่ไหนแล้ว
ตัวอย่างเช่น การตรวจเอ็กซ์เรย์ที่หน้าอก (chest X-ray) สามารถใช้ตรวจดูว่ามะเร็งได้ก่อตัวเป็นเนื้องอกในลูก (การแพร่กระจาย) ในปอดแล้วหรือไม่ การตรวจเอกซเรย์คอมพิวเตอร์และการถ่ายภาพด้วยคลื่นสนามแม่เหล็กสามารถใช้เพื่อค้นหาการแพร่กระจายในหน้าอกและส่วนอื่น ๆ ของร่างกายได้อย่างแม่นยำยิ่งขึ้นและยังแสดงการแพร่กระจายของเนื้องอกมะเร็งในต่อมไทรอยด์ในรายละเอียดเพิ่มเติม แพทย์สามารถทำการตรวจกล่องเสียงเพื่อดูว่ามะเร็งได้แพร่กระจายไปยังสายเสียงแล้วหรือไม่
มะเร็งต่อมไทรอยด์: การรักษา
การเลือกวิธีการรักษามะเร็งต่อมไทรอยด์ที่ถูกต้องนั้นขึ้นอยู่กับชนิดของมะเร็งต่อมไทรอยด์ที่คุณเป็นและมะเร็งแพร่กระจายในร่างกายไปไกลแค่ไหน โดยหลักการแล้ว มีตัวเลือกการรักษาดังต่อไปนี้ ซึ่งสามารถใช้ได้ทั้งแบบเดี่ยวและแบบผสม:
- ศัลยกรรม: ตามกฎแล้ว ต่อมไทรอยด์จะถูกเอาออกบางส่วนหรือทั้งหมด (thyroidectomy)
- การบำบัดด้วยรังสีไอโอดีน: ในกรณีของมะเร็งต่อมไทรอยด์ที่แตกต่างกัน (มะเร็ง papillary และ follicular) ผู้ป่วยจะได้รับไอโอดีนที่ติดฉลากกัมมันตภาพรังสีหลังการผ่าตัด มันสะสมเฉพาะในเซลล์ไทรอยด์ที่ผลิตฮอร์โมนซึ่งยังคงอยู่และทำลายเซลล์เหล่านี้ด้วยรังสีพลังงานสูง
- การฉายรังสีจากภายนอก: มะเร็งต่อมไทรอยด์ไม่ได้ผลมากนัก ดังนั้นจึงใช้เฉพาะในบางกรณีเท่านั้น เช่น เพื่อทำลายเซลล์มะเร็งที่อาจหลงเหลืออยู่หลังการผ่าตัดและเพื่อขจัดการแพร่กระจายที่มีขนาดเล็ก
- การรักษาด้วยยา cytostatic (เคมีบำบัด): เซลล์ของมะเร็งต่อมไทรอยด์แทบจะไม่ตอบสนองต่อสิ่งนี้เช่นกัน วิธีการรักษามะเร็งด้วยวิธีนี้จึงใช้เฉพาะในบางกรณีเท่านั้น เช่น ในกรณีของการแพร่กระจายอย่างกว้างขวาง
ต่อไปนี้เพิ่มเติมเกี่ยวกับการรักษามะเร็งต่อมไทรอยด์แต่ละประเภท:
มะเร็งต่อมไทรอยด์ papillary
ในกรณีของมะเร็งต่อมไทรอยด์ papillary ที่ยังเล็กมาก การกำจัดกลีบไทรอยด์ที่ได้รับผลกระทบก็เพียงพอแล้วในแต่ละกรณี (การตัด hemi-thyroidectomy) หากสงสัยว่าต่อมไทรอยด์อื่นหรือต่อมน้ำเหลืองข้างเคียงได้รับผลกระทบด้วย หรือในกรณีของเนื้องอกขนาดใหญ่ ต่อมไทรอยด์ทั้งหมดจะถูกลบออก (ตัดไทรอยด์ทั้งหมด) - และต่อมน้ำเหลืองข้างเคียงด้วย
การบำบัดด้วยรังสีไอโอดีนจะเกิดขึ้นหลังจากการผ่าตัดประมาณ 10 ถึง 14 วัน มีวัตถุประสงค์เพื่อทำลายเนื้อเยื่อต่อมไทรอยด์ที่เหลืออยู่และการแพร่กระจายที่อาจมีอยู่ หลังจากนั้นร่างกายจะไม่สามารถผลิตฮอร์โมนไทรอยด์ได้อีก ดังนั้นผู้ป่วยจึงต้องเตรียมไทรอยด์ฮอร์โมนในปริมาณสูง (thyroxine, T4) ไปตลอดชีวิต ปริมาณยาจงใจเกินความจำเป็น มีวัตถุประสงค์เพื่อยับยั้งการหลั่ง TSH จากต่อมใต้สมอง (ต่อมใต้สมอง) ฮอร์โมนนี้จะกระตุ้นเซลล์เนื้องอกที่เหลืออยู่ให้เติบโตอีกครั้ง
หากเนื้องอกเติบโตอย่างรวดเร็วหรือไม่สามารถผ่าตัดออกได้อย่างสมบูรณ์ บางครั้งอาจพยายามทำเคมีบำบัด แม้ว่าจะไม่ค่อยได้ผล แต่อย่างน้อยก็นำไปสู่การถดถอยบางส่วนของเนื้องอก อย่างไรก็ตาม ประโยชน์ของการรักษายังไม่ได้รับการพิสูจน์อย่างแน่ชัด
การรักษาด้วยการฉายรังสีมักใช้เฉพาะในกรณีที่ไม่สามารถกำจัดมะเร็งต่อมไทรอยด์บริเวณ papillary ออกได้อย่างสมบูรณ์โดยการผ่าตัดและการบำบัดด้วยไอโอดีนด้วยรังสี นอกจากนี้ยังสามารถใช้เพื่อชะลอการเจริญเติบโตของการแพร่กระจาย
มะเร็งต่อมไทรอยด์รูขุมขน
ในมะเร็งต่อมไทรอยด์ฟอลลิคูลาร์ ต่อมไทรอยด์ทั้งหมดจะถูกลบออกโดยไม่คำนึงถึงขนาดของเนื้องอก เช่นเดียวกับมะเร็งต่อมไทรอยด์ papillary การผ่าตัดตามด้วยการรักษาด้วย radioiodine ตามด้วยการบริโภคไทรอยด์ฮอร์โมนในปริมาณสูง (thyroxine) ตลอดชีวิต
เช่นเดียวกับเคมีบำบัดและการฉายรังสีสำหรับมะเร็งต่อมไทรอยด์ papillary - ประสิทธิภาพต่ำหรือน่าสงสัย ดังนั้นจึงใช้เฉพาะในกรณีพิเศษเท่านั้น
มะเร็งต่อมไทรอยด์เกี่ยวกับไขกระดูก
การรักษาทางเลือกสำหรับมะเร็งต่อมไทรอยด์เกี่ยวกับไขกระดูก (C-cell carcinoma) ยังเป็นการผ่าตัดที่สมบูรณ์ของต่อมไทรอยด์ (thyroidectomy ทั้งหมด) อย่างไรก็ตาม หลังจากนั้น ไม่มีการบำบัดด้วยคลื่นวิทยุ-ไอโอดีน ซึ่งจะไม่ได้ผลที่นี่ เนื่องจากเซลล์ C ไม่เก็บไอโอดีน
หลังการผ่าตัด ผู้ป่วยยังต้องพึ่งพาฮอร์โมนไทรอยด์ (thyroxine) เพื่อเป็นการเตรียมตัวสำหรับชีวิต ในมะเร็งต่อมไทรอยด์เกี่ยวกับไขกระดูก ปริมาณของมันอยู่ในช่วงที่มีจุดประสงค์เพื่อให้ครอบคลุมความต้องการเท่านั้น แต่ไม่ได้เพื่อยับยั้งการปลดปล่อย TSH
หากจำเป็น การรักษาด้วยเคมีบำบัดสามารถทำได้ในกรณีของมะเร็งต่อมไทรอยด์เกี่ยวกับไขกระดูก เช่น หากไม่สามารถทำการผ่าตัดโดยสมบูรณ์ได้ เช่นเดียวกับรูปแบบของมะเร็งที่กล่าวไว้ข้างต้น สิ่งต่อไปนี้ก็นำมาใช้ด้วยเช่นกัน: เคมีบำบัดไม่ได้รับประกันประสิทธิภาพในการยืดอายุขัย
อาการท้องร่วงรุนแรงที่อาจเกิดขึ้นกับมะเร็งต่อมไทรอยด์รูปแบบนี้แทบจะไม่สามารถควบคุมได้ด้วยยาทั่วไป บางครั้งผู้คนจะได้รับสารละลาย opioid (tinctura opii)
มะเร็งต่อมไทรอยด์ Anaplastic
การผ่าตัดมักไม่แนะนำให้ทำสำหรับมะเร็งต่อมไทรอยด์ชนิดอะนาพลาสติกเนื่องจากการพยากรณ์โรคที่แย่มาก การรักษาด้วยรังสีไอโอดีนยังไม่เป็นปัญหาเนื่องจากเซลล์มะเร็งสูญเสียการทำงานเดิม (เนื้องอกที่ "ไม่แตกต่างกัน") และไม่สามารถดูดซับไอโอดีนได้อีกต่อไป
แทนที่จะทำการฉายรังสีภายนอก (การฉายรังสี) สำหรับมะเร็งต่อมไทรอยด์ชนิดอะนาพลาสติก มันควรจะหดตัวของเนื้องอกและบรรเทาอาการในท้องถิ่น (รู้สึกกดดันเมื่อกลืน, หายใจลำบาก) โดยหลักการแล้ว มะเร็งชนิดแอนนาพลาสติก (anaplastic carcinoma) ในฐานะเนื้องอกที่ไม่แตกต่างกันนั้นตอบสนองต่อรังสีได้ค่อนข้างไวกว่ามะเร็งต่อมไทรอยด์ที่มีลักษณะแตกต่างกัน (เนื้องอก papillary และ follicular)
เช่นเดียวกับเคมีบำบัดในรูปแบบอื่น ๆ ของมะเร็งต่อมไทรอยด์: ประสิทธิภาพและประโยชน์ของการใช้ยังเป็นที่ถกเถียงกันอยู่ นั่นคือเหตุผลที่ให้ยาเคมีบำบัดเป็นรายกรณีเท่านั้น
มะเร็งต่อมไทรอยด์: โรคและการพยากรณ์โรค
โอกาสในการรักษามะเร็งต่อมไทรอยด์และอายุขัยขึ้นอยู่กับชนิดของมะเร็งต่อมไทรอยด์และความก้าวหน้าของโรค
มะเร็งต่อมไทรอยด์: อายุขัย
มะเร็งต่อมไทรอยด์บริเวณพาพิลลารีมีโอกาสฟื้นตัวได้ดีที่สุดเมื่อเทียบกับมะเร็งต่อมไทรอยด์ชนิดอื่นๆ สิบปีหลังการรักษา มากกว่า 90 เปอร์เซ็นต์ของผู้ได้รับผลกระทบยังมีชีวิตอยู่
มะเร็งต่อมไทรอยด์ Follicular มีการพยากรณ์โรคที่ค่อนข้างดีเช่นกัน: อัตราการรอดชีวิต 10 ปีอยู่ที่ประมาณ 50 ถึง 95 เปอร์เซ็นต์ ขึ้นอยู่กับว่ามะเร็งได้แทรกซึมเข้าไปในเนื้อเยื่อรอบข้างมากน้อยเพียงใด
ผู้ที่เป็นมะเร็งต่อมไทรอยด์เกี่ยวกับไขกระดูกมีการพยากรณ์โรคที่แย่ลงเล็กน้อย ที่นี่อัตราการรอดชีวิตสิบปีอยู่ที่ประมาณ 50 เปอร์เซ็นต์
ตามความรู้ทางการแพทย์ในปัจจุบัน มะเร็งต่อมไทรอยด์ชนิดอะนาพลาสติกนั้นไม่สามารถรักษาให้หายขาดได้ ระยะเวลาการอยู่รอดเฉลี่ยของผู้ที่ได้รับผลกระทบคือเพียงหกเดือนหลังการวินิจฉัย
ควรสังเกตว่าตัวเลขเหล่านี้เป็นค่าเฉลี่ย อายุขัยในแต่ละกรณีอาจแตกต่างกันอย่างมากจากค่าที่ให้ไว้ที่นี่
การดูแลติดตามผลมะเร็งต่อมไทรอยด์
แนะนำให้ติดตามผลตลอดชีวิตเพื่อให้สามารถตรวจพบได้โดยเร็วที่สุดหากมะเร็งต่อมไทรอยด์กลับมาหลังจากการรักษาเสร็จสิ้น (กำเริบ) ซึ่งรวมถึงการตรวจบริเวณคอเป็นประจำโดยใช้อัลตราซาวนด์
นอกจากนี้ยังสามารถวัดค่าห้องปฏิบัติการต่าง ๆ ที่ผลิตโดยเนื้อเยื่อต่อมไทรอยด์เท่านั้น - หากสามารถตรวจพบได้อีกครั้งหลังจากต่อมไทรอยด์ถูกกำจัดออกอย่างสมบูรณ์แสดงว่ามีการเติบโตของเนื้องอกใหม่ ค่าห้องปฏิบัติการเหล่านี้เรียกอีกอย่างว่าเครื่องหมายเนื้องอก Calcitonin (มะเร็งต่อมไทรอยด์เกี่ยวกับไขกระดูก) และ thyroglobulin (มะเร็งต่อมไทรอยด์ papillary และ follicular) เป็นที่สนใจเป็นพิเศษ
แท็ก: สารอาหาร เด็กวัยหัดเดิน บำรุงผิว