โควิด-19: การติดเชื้อไวรัสโคโรน่า
และ Christiane Fux บรรณาธิการด้านการแพทย์ อัปเดตเมื่อLisa Vogel ศึกษาวารสารศาสตร์แผนกโดยเน้นที่การแพทย์และชีววิทยาศาสตร์ที่มหาวิทยาลัย Ansbach และได้เพิ่มพูนความรู้ด้านวารสารศาสตร์ของเธอในระดับปริญญาโทด้านข้อมูลมัลติมีเดียและการสื่อสาร ตามมาด้วยการฝึกงานในทีมบรรณาธิการของ ตั้งแต่เดือนกันยายน 2020 เธอทำงานเป็นนักข่าวอิสระให้กับ
โพสต์เพิ่มเติมโดย Lisa VogelChristiane Fux ศึกษาวารสารศาสตร์และจิตวิทยาในฮัมบูร์ก บรรณาธิการด้านการแพทย์ผู้มากประสบการณ์ได้เขียนบทความในนิตยสาร ข่าว และข้อความที่เป็นข้อเท็จจริงเกี่ยวกับหัวข้อด้านสุขภาพที่เป็นไปได้ทั้งหมดตั้งแต่ปี 2544 นอกจากงานของเธอใน แล้ว Christiane Fux ยังทำงานเป็นร้อยแก้วอีกด้วย นวนิยายอาชญากรรมเรื่องแรกของเธอได้รับการตีพิมพ์ในปี 2012 และเธอยังเขียน ออกแบบ และตีพิมพ์บทละครอาชญากรรมของเธอเองด้วย
โพสต์เพิ่มเติมโดย Christiane Fux เนื้อหา ทั้งหมดได้รับการตรวจสอบโดยนักข่าวทางการแพทย์
โควิด-19 เป็นชื่อโรคที่เกิดจากเชื้อไวรัสโคโรนาสายพันธุ์ใหม่ Sars-CoV-2 ส่วนใหญ่ส่งผลกระทบต่อทางเดินหายใจและอาจทำให้เกิดโรคปอดบวมรุนแรง ความเสียหายต่ออวัยวะอื่น ลิ่มเลือดอุดตัน และภาวะติดเชื้อที่เป็นอันตรายก็อาจเป็นโรคแทรกซ้อนร้ายแรงได้เช่นกัน ในเดือนธันวาคม 2019 ผู้ป่วยรายแรกของ Covid-19 จากประเทศจีนกลายเป็นที่รู้จัก โรคนี้แพร่กระจายไปทั่วโลก เชื้อก่อโรคติดต่อได้อย่างไร? โควิด-19 ทำให้เกิดอาการอย่างไร? การรักษามีลักษณะอย่างไร? อ่านเพิ่มเติม!
รหัส ICD สำหรับโรคนี้: รหัส ICD เป็นรหัสที่เป็นที่ยอมรับในระดับสากลสำหรับการวินิจฉัยทางการแพทย์ สามารถพบได้เช่นในจดหมายของแพทย์หรือในใบรับรองความสามารถในการทำงาน U07
ภาพรวมโดยย่อ
- โควิด-19 คืออะไร? โรคหลายอวัยวะ โดยเฉพาะปอด ที่เกิดจากเชื้อโคโรนาไวรัส
- เชื้อโรค: coronavirus ประเภท Sars-CoV-2
- เส้นทางการแพร่กระจาย: ส่วนใหญ่ผ่านการติดเชื้อหยดและละอองลอย
- อาการ : ได้แก่ อาการไอ มีไข้ น้ำมูกไหล รบกวนการรับกลิ่นและ/หรือรับรส ปอดบวม
- กลุ่มเสี่ยง : โดยเฉพาะคนแก่ ป่วยเรื้อรัง สูบบุหรี่ คนอ้วนมาก
- การกระจาย: กำเนิดในประเทศจีนตั้งแต่นั้นมา coronavirus แพร่กระจายไปทั่วโลก
- การบำบัด: บรรเทาอาการ; ถ้าจำเป็น การจ่ายออกซิเจน การระบายอากาศ; ในผู้ป่วยบางราย remdesivir, dexamethasone หรือการรักษาในบริบทของการศึกษา
- การป้องกัน: ปิดปากและจมูก รักษาระยะห่าง (อย่างน้อย 1.5 เมตร) มาตรการสุขอนามัย การระบายอากาศ การกักกันผู้ติดเชื้อ หลีกเลี่ยงการรวมกลุ่มและพื้นที่เสี่ยง
โควิด-19 คืออะไร ไวรัสโคโรน่าคืออะไร?
โควิด-19 เป็นโรคติดเชื้อที่เกิดจากเชื้อไวรัสโคโรนาสายพันธุ์ใหม่ Sars-CoV-2 สิ่งเหล่านี้ส่วนใหญ่ส่งผลกระทบต่อระบบทางเดินหายใจ เชื้อโรคสามารถทำให้เกิดโรคปอดบวมรุนแรงในปอด หากการหายใจล้มเหลวเป็นผลให้ Covid-19 อาจถึงแก่ชีวิตได้
อย่างไรก็ตาม เชื้อโรคยังสามารถส่งผลกระทบต่ออวัยวะอื่นๆ เช่น เส้นประสาท หัวใจ หลอดเลือด ตับ และไต อวัยวะเหล่านี้มีจุดเชื่อมต่อ (ตัวรับ) จำนวนมากโดยเฉพาะสำหรับฮอร์โมน ACE2 ไวรัสใช้สิ่งนี้เพื่อเจาะเซลล์ของร่างกาย
ในระหว่างเกิดโรค ลิ่มเลือดอุดตันมักจะก่อตัวขึ้นซึ่งสามารถอพยพไปยังปอดหรือสมองได้ นอกจากนี้ยังกลัวปฏิกิริยาภูมิคุ้มกันที่มากเกินไปของร่างกายต่อไวรัสซึ่งเรียกว่าภาวะติดเชื้อซึ่งเป็นอันตรายถึงชีวิต อวัยวะต่างๆ อาจล้มเหลวได้
ชื่อ Covid-19 เป็นตัวย่อของคำศัพท์ภาษาอังกฤษ "Corona-Virus Disease" ในโรค German Coronavirus หมายเลข 19 ย่อมาจากปีที่มีการค้นพบเชื้อโรคอย่างเป็นทางการ: 2019
สายพันธุ์ใหม่ (การกลายพันธุ์)
ไวรัสได้พัฒนาตัวแปรทางพันธุกรรมมากมายในช่วงไม่กี่เดือนที่ผ่านมา โดยปกติการกลายพันธุ์ดังกล่าวจะไม่เกี่ยวข้องกับผู้ติดเชื้อ อย่างไรก็ตาม มีการกลายพันธุ์หลายครั้งเมื่อเร็ว ๆ นี้ซึ่งทำให้เกิดความกังวล
ซึ่งรวมถึงตัวแปร B.1.1.7 ซึ่งกำลังพัฒนาอย่างรวดเร็วในสหราชอาณาจักร เช่นเดียวกับตัวแปรจากแอฟริกาใต้ (B.1.3.51) และอีกหนึ่งจากบราซิล
ข้อมูลเพิ่มเติมเกี่ยวกับไวรัสที่หมุนเวียนใหม่สามารถพบได้ที่นี่
การจำแนกประเภทของการติดเชื้อ
แพทย์แบ่งผู้ป่วย Covid-19 ออกเป็นระดับความรุนแรงต่างกันไปตามระยะของโรค:
- ง่ายและไม่ซับซ้อน: ไม่มีโรคปอดบวม
- ปานกลาง: โรคปอดบวมเล็กน้อย
- รุนแรง: โรคปอดบวมที่มีไข้และปอดแทรกซึมทวิภาคี (เนื้อเยื่อหนาแน่นมองเห็นได้จากการเอ็กซ์เรย์) และอย่างใดอย่างหนึ่ง
- อัตราการหายใจมากกว่า 30 ต่อนาทีหรือ
- หายใจถี่รุนแรงหรือ
- ความอิ่มตัวของออกซิเจนต่ำกว่า 90 เปอร์เซ็นต์ในอากาศในห้อง
- สำคัญ: ปอดล้มเหลวเฉียบพลัน ปฏิกิริยาป้องกันมากเกินไป (การอักเสบสูง) กับภาพทางคลินิกของภาวะติดเชื้อหรือภาวะช็อกจากการติดเชื้อที่มีอวัยวะหลายส่วนล้มเหลว
ประมาณร้อยละ 80 ของโรคโควิด 19 นั้นไม่รุนแรงถึงปานกลาง อย่างไรก็ตาม พวกเขาก็สามารถพัฒนาความรู้สึกเจ็บป่วยรุนแรงได้เช่นกันและอาจฟื้นตัวได้ช้า
เมื่อโรคดำเนินไป ผู้ป่วยประมาณ 14 เปอร์เซ็นต์มีอาการทรุดลงทางคลินิก พวกเขามักจะพัฒนาหายใจถี่และขาดออกซิเจนในเลือดเจ็ดถึงสิบวันหลังจากเริ่มมีอาการ ผู้ป่วยประมาณร้อยละ 7 ติดเชื้อโควิด-19 ต้องเข้ารับการรักษาในโรงพยาบาล
องค์การอนามัยโลกรายงานว่าผู้ป่วยที่ไม่รุนแรงมีระยะโรคโดยเฉลี่ยสองสัปดาห์ ในกรณีที่รุนแรง โรคโควิด-19 จะคงอยู่ประมาณสามถึงหกสัปดาห์
ผู้ป่วยโควิด-19 ในเยอรมนีราว 22 เปอร์เซ็นต์ที่ได้รับการดูแลอย่างเข้มข้นจะเสียชีวิตจากโรคนี้ (ณ เดือนพฤศจิกายน 2020)
ไวรัสโคโรน่ามาจากไหน?
ตามความรู้ในปัจจุบัน ต้นกำเนิดของไวรัสซาร์สชนิดใหม่อยู่ในประเทศจีน ศูนย์กลางของการระบาดคือเมืองหวู่ฮั่น มีจำนวนผู้ป่วยเพิ่มขึ้นเป็นครั้งแรกในเดือนธันวาคม 2019 ส่วนใหญ่ส่งผลกระทบต่อผู้คนที่อยู่ในตลาดเนื้อสัตว์และปลาที่มีการขายสัตว์ป่าด้วย
จากสถานการณ์ปัจจุบัน ไวรัสได้กระโดดจากสัตว์ป่ามาสู่มนุษย์แล้ว ผู้เชี่ยวชาญสันนิษฐานว่าเชื้อก่อโรคเดิมมาจากประชากรค้างคาว ผู้เชี่ยวชาญพบไวรัส Sars-CoV-2 ที่เกี่ยวข้องอย่างใกล้ชิดในสัตว์เหล่านี้
ในที่สุด มนุษย์ก็ติดเชื้อผ่านโฮสต์ระดับกลางอื่น อาจเป็นตัวลิ่น โรคซาร์ส (แมวคลาน) และเมอร์ส (โรคหนอก) - โรคที่เกิดจาก coronavirus ชนิดอื่น - ก็มีต้นกำเนิดในสัตว์ป่าเช่นกัน
การแพร่กระจายไวรัสโคโรน่า
Sars-CoV-2 "กระโดด" จากคนสู่คนได้อย่างง่ายดาย นอกจากนี้ ผู้ติดเชื้อที่ไม่มีอาการและผู้ที่ป่วยเล็กน้อยก็สามารถแพร่เชื้อสู่ผู้อื่นได้ ส่งผลให้ไวรัสได้แพร่กระจายไปทั่วโลก
องค์การอนามัยโลกจึงประกาศให้การระบาดของ 2019/2020 เป็นการระบาดใหญ่ ผู้เชี่ยวชาญสันนิษฐานว่า Sars-CoV-2 จะกลายเป็นโรคประจำถิ่น กล่าวคือ เชื้ออาจแพร่กระจายไปในหมู่ประชากรทั่วโลกในระยะยาวและทำให้เกิดการระบาดซ้ำแล้วซ้ำอีก
Coronavirus: สถานการณ์ปัจจุบันในเยอรมนี
กระบวนการติดเชื้อเปลี่ยนแปลงอย่างรวดเร็ว ตัวเลขปัจจุบันเกี่ยวกับ coronavirus และผู้ติดเชื้อในเยอรมนีและทั่วโลกสามารถพบได้ในบทความ "Coronavirus: Current Case Numbers"
นอกจากนี้ คุณจะพบข้อมูลเบื้องหลังเกี่ยวกับไวรัส ผลกระทบของ coronavirus และสถานะการวิจัยในปัจจุบันในหัวข้อพิเศษของเรา "ทุกอย่างเกี่ยวกับการติดเชื้อ coronavirus Covid-19"
ในเดือนเมษายน 2020 ผู้ติดเชื้อรายใหม่ในเยอรมนีมีอายุเฉลี่ย 52 ปี สัดส่วนของผู้ป่วยที่ต้องรับการรักษาในโรงพยาบาลในขณะนั้นอยู่ที่ 20 เปอร์เซ็นต์ หลังจากอายุเฉลี่ยของผู้ติดเชื้อลดลงชั่วคราวเป็น 32 ปี ตอนนี้ก็ 42 ปีแล้ว อัตราการรักษาในโรงพยาบาลลดลงเหลือ 6 เปอร์เซ็นต์ (ณ เดือนพฤศจิกายน 2020)
ผู้ป่วยสูงอายุที่ติดเชื้อ coronavirus ใหม่ต้องเข้ารับการรักษาในโรงพยาบาลบ่อยกว่าผู้ป่วยที่อายุน้อยกว่า: อายุเฉลี่ยสำหรับการรักษาผู้ป่วยในคือ 72 ปี ร้อยละ 86 ของการเสียชีวิตจากโรคโควิด-19 อยู่ในผู้ที่มีอายุ 70 ปีขึ้นไป
ผู้หญิงและผู้ชายได้รับผลกระทบบ่อยเท่าๆ กัน อย่างไรก็ตาม ผู้ชายมีแนวโน้มที่จะป่วยหนักจากโควิด-19 มากกว่า และมีความเสี่ยงที่จะเสียชีวิตโดยรวมสูงกว่า
Coronavirus: อาการของ Covid-19
โรคปอด โควิด-19 แสดงออกแตกต่างกันอย่างไรในแต่ละผู้ป่วย ผู้ติดเชื้อบางคนไม่มีอาการเลย บางคนมีอาการไอเล็กน้อยหรือมีน้ำมูกไหล ในบางกรณี โรคนี้รุนแรง: ผู้ที่ได้รับผลกระทบจะเป็นโรคปอดบวมอย่างรุนแรง ในกรณีนี้ การติดเชื้อ coronavirus อาจถึงแก่ชีวิตได้
อาการที่พบบ่อยที่สุดของการติดเชื้อ coronavirus ได้แก่:
- ไอ
- ไข้
- ดม
- การรบกวนความรู้สึกของกลิ่นและ / หรือรสชาติ
- การอักเสบของปอด (ปอดบวม)
ไวรัสส่วนใหญ่ส่งผลกระทบต่อระบบทางเดินหายใจ ผู้ที่ได้รับผลกระทบมักมีอาการคล้ายไข้หวัดใหญ่ในตอนแรก พวกเขารู้สึกไม่สบายและหมดแรง มีไข้ (โดยปกติค่อนข้างปานกลาง) และไอแห้ง บุคคลที่สามเกือบทุกคนป่วยเป็นหวัดเช่นกัน
ในกรณีที่รุนแรง โรคปอดบวมจะเกิดขึ้นในที่สุด ซึ่งมักเกิดขึ้นในช่วงสัปดาห์ที่สองของการเจ็บป่วย ผู้ที่ได้รับผลกระทบส่วนใหญ่บ่นเรื่องหายใจถี่ ซึ่งในบางกรณีอาจเพิ่มขึ้นอย่างรวดเร็ว
หายใจถี่ บ่งบอกถึงการเริ่มต้นของหลักสูตรที่รุนแรงของ Covid-19! การวัดความอิ่มตัวของออกซิเจนเป็นประจำจึงมีความสำคัญเป็นพิเศษ ดังนั้นให้ไปพบแพทย์ทันทีหากคุณมีกลิ่นปาก!
สัญญาณเฉพาะของการติดเชื้อ coronavirus คือการสูญเสียกลิ่นและรสชาติอย่างกะทันหัน สิ่งนี้เกิดขึ้นในผู้ป่วยประมาณ 21 เปอร์เซ็นต์และมักจะเป็นจุดเริ่มต้นของโรค
ในระหว่างการติดเชื้อ อาการโคโรนาอาจเกิดขึ้นในทางเดินอาหารได้เช่นกัน:
- เบื่ออาหาร
- ลดน้ำหนัก
- คลื่นไส้
- อาการปวดท้อง
- อาเจียน
- ท้องเสีย
อาการโคโรนาไวรัสที่พบได้น้อย ได้แก่:
- เจ็บคอ
- ปวดหัวและปวดแขนขา
- เยื่อบุตาอักเสบ (เยื่อบุตาอักเสบ)
- ผื่นที่ผิวหนัง
- อาการบวมของต่อมน้ำเหลือง
อาการของ coronavirus ทางระบบประสาทที่เป็นไปได้ในมนุษย์คือ:
- ไม่แยแส
- ขาด
- อาการง่วงนอน
โดยเฉพาะอย่างยิ่งในผู้ป่วยสูงอายุ ความสับสน ง่วงนอน หรือง่วงนอนอย่างรุนแรง เป็นสัญญาณสำคัญของโรคโคโรนาที่รุนแรง! เนื่องจากอาการป่วยก่อนหน้านี้ การหายใจถี่จึงมักไม่ถูกมองว่าเป็นอาการคุกคามของโควิด-19
ความแตกต่างระหว่าง Covid-19 กับไข้หวัดใหญ่
โควิด-19 กับไข้หวัดใหญ่ "ของจริง" (ไข้หวัดใหญ่) มักถูกเปรียบเทียบกัน ซึ่งบางครั้งทำให้เกิดอาการคล้ายคลึงกันและอาจทำได้ยากทั้งคู่
อย่างไรก็ตาม ความแตกต่างที่สำคัญคือความเร็วของการเกิดโรค: อาการไข้หวัดใหญ่มักเกิดขึ้นอย่างรวดเร็วและรุนแรง ผู้ป่วยจะรู้สึกไม่สบายตัวมากภายในเวลาไม่กี่ชั่วโมงและมีไข้สูง ในทางตรงกันข้าม โควิด-19 พัฒนาช้ากว่า - อาการของผู้ป่วยแย่ลงในช่วงหลายวัน
นอกจากนี้ การติดเชื้อ coronavirus มักเกี่ยวข้องกับอาการน้ำมูกไหลมากกว่าไข้หวัดใหญ่ การสูญเสียกลิ่นและ/หรือรสชาติชั่วคราวยังบ่งบอกถึงโควิด-19 อีกด้วย
คุณสามารถอ่านเพิ่มเติมเกี่ยวกับความแตกต่างในบทความ "ไวรัสโคโรน่าหรือไข้หวัดใหญ่? เหล่านี้คือความแตกต่าง!"
Coronavirus: การติดต่อ
ไวรัสแพร่กระจายอย่างรวดเร็วในศูนย์กลางโคโรนาแห่งแรกที่หวู่ฮั่น นักวิจัยค้นพบแต่เนิ่นๆ ว่าผู้คนสามารถติดเชื้อจากผู้ติดเชื้อที่ (ยัง) ไม่มีอาการ กล่าวคือ ยังไม่ (ยัง) ติดเชื้อโควิด-19
เส้นทางการติดเชื้อไวรัสโคโรน่า
ตามความรู้ในปัจจุบัน การแพร่กระจายหลักของ coronaviruses เกิดขึ้นผ่านหม้อขนาดเล็กที่ลอยอยู่ในอากาศ (ละอองลอย) หรือการติดเชื้อแบบหยด แต่การติดเชื้อด้วยวิธีอื่นมีแนวโน้มหรืออย่างน้อยก็เป็นไปได้
ละอองลอย
ตอนนี้สันนิษฐานว่าคนส่วนใหญ่ติดเชื้อผ่านสิ่งที่เรียกว่าละอองลอย แพทย์และนักไวรัสวิทยาเรียกอนุภาคในอากาศที่มีไวรัสที่เล็กที่สุดว่าเป็นละอองลอย เหล่านี้มีขนาดเล็กกว่าห้าไมโครเมตรและสามารถผ่านจากลมหายใจสู่อากาศในห้องได้
อย่างไรก็ตาม ละอองลอยมีปัญหาอีกสองประการ ประการหนึ่ง พวกมันสามารถเดินทางได้ไกลกว่าละอองขนาดใหญ่ ในทางกลับกัน พวกมันไม่ตกถึงพื้นเร็วอย่างนี้ ส่งผลให้ละอองที่ประกอบด้วยไวรัสสะสมอยู่ในอากาศ ซึ่งเพิ่มความเสี่ยงของการติดเชื้อโคโรนาในห้องปิด
การแพร่กระจายของ coronavirus ผ่านละอองลอยสามารถเกิดขึ้นได้ในระยะทางมากกว่าสองเมตร
การติดเชื้อหยด
เส้นทางการแพร่เชื้อที่สำคัญอันดับสองสำหรับ coronavirus คือการดูดซึมอนุภาคของเหลวที่ประกอบด้วยไวรัสผ่านทางทางเดินหายใจ ผู้ติดเชื้อจะปล่อยละอองเหล่านี้เมื่อหายใจ พูด ร้องเพลง ไอ หรือจาม หากบุคคลอื่นสูดดมละอองเหล่านี้ พวกเขาก็สามารถติดเชื้อไวรัสได้เช่นกัน
การติดเชื้อโคโรนาผ่านละอองขนาดต่างๆ กัน หมายความว่าความเสี่ยงของการติดเชื้อสูงเป็นพิเศษภายในรัศมีหนึ่งถึงสองเมตรรอบตัวผู้ติดเชื้อ!
ติดต่อและละเลงการติดเชื้อ
การติดเชื้อจากการสัมผัสเกิดขึ้นจากการสัมผัสโดยตรง (สัมผัส) ระหว่างผู้ติดเชื้อกับบุคคลที่มีสุขภาพดี เช่น ผ่านการกอด
ในกรณีของการติดเชื้อสเมียร์ ไวรัสโคโรน่าจะถูกส่งผ่านพื้นผิวที่ปนเปื้อน ตัวอย่างเช่น หากบุคคลที่ติดเชื้อโคโรนาจามหรือไอเข้าไปในมือแล้วโจมตีที่จับประตู เขาจะถ่ายทอดไวรัสไปยังที่จับ หากมีบุคคลอื่นจับที่มือจับ ไวรัสจะเข้าไปอยู่ในมือและจากที่นั่นไปยังเยื่อเมือกบนใบหน้า (เช่น ช่องปาก จมูก) หากบุคคลที่เกี่ยวข้องไปถึงที่นั่น อย่างไรก็ตาม การติดเชื้อสเมียร์ดังกล่าวมีบทบาทรองในการแพร่เชื้อโคโรนาไวรัส
ซุปเปอร์สเปรดเดอร์
เป็นที่ทราบกันดีอยู่แล้วว่าผู้ติดเชื้อส่วนใหญ่แพร่เชื้อในเพื่อนมนุษย์เพียงไม่กี่คนหรือไม่มีเลย แต่หลายคนติดเชื้อในเวลาเดียวกัน คนที่ติดเชื้อกับคนจำนวนมากโดยเฉพาะอย่างยิ่งเรียกว่า super spreaders คุณอาจติดเชื้อได้มากในบางครั้งและติดต่อกับคนอื่นอีกหลายคนในช่วงเวลานี้ superspreading event คือคำที่ใช้อธิบายการระบาดที่มีคนติดเชื้อในเวลาเดียวกัน เช่น ในงานปาร์ตี้หรืองานอีเวนต์
สิ่งที่ถือเป็นการติดต่อไวรัสที่สำคัญ?
ระยะเวลาที่มีผู้สัมผัสกับอนุภาคที่ประกอบด้วยไวรัสสามารถส่งผลต่อความเสี่ยงของการติดเชื้อซาร์ส-CoV-2 เนื่องจากไวรัสสายพันธุ์ใหม่ที่สามารถแพร่ระบาดได้มากกว่าในปัจจุบันได้สร้างตัวเองเป็นส่วนใหญ่แล้ว 10 นาทีจึงถือเป็นขีดจำกัดที่สำคัญในหลายสถานการณ์
ใครก็ตามที่สัมผัสใกล้ชิดกับผู้ติดเชื้อจะต้องถูกกักตัวในประเทศทันที รวม 14 วัน โดยคำนวณจากการเผชิญความเสี่ยงครั้งล่าสุด ผู้ติดต่อที่ใกล้ชิดคือ:
- ใครก็ตามที่อยู่ห่างจากผู้ติดเชื้อน้อยกว่า 1.5 เมตรเป็นเวลามากกว่าสิบนาที
- ใครก็ตามที่อยู่ในห้องที่มีโอกาสได้รับละอองไวรัสในระดับที่สูงกว่าเป็นเวลานานกว่าสิบนาที - เช่น ที่ทำงาน ที่งานปาร์ตี้ หรือระหว่างเล่นกีฬา
- ใครก็ตามที่ได้พูดคุยกับผู้ติดเชื้อในระยะห่างน้อยกว่า 1.5 เมตร โดยไม่ได้สวมหน้ากากป้องกันทั้งคู่ โดยไม่คำนึงถึงระยะเวลาในการติดต่อ
- การติดต่อภายในประเทศของผู้ติดเชื้อ
- บุคคลที่สัมผัสสารคัดหลั่งของผู้ติดเชื้อโดยตรง เช่น ผ่านการจูบ การไอและจาม การช่วยชีวิตแบบปากต่อปาก หรือการอาเจียน
ในขณะที่ละอองที่ประกอบด้วยไวรัสขนาดใหญ่จากอากาศที่คุณหายใจเข้าไปจะจมลงสู่พื้นอย่างรวดเร็ว ละอองลอยละเอียดยังสามารถลอยอยู่ในอากาศได้เป็นระยะเวลานานและกระจายตัวเองในห้องปิด การอยู่ในห้องที่มีขนาดเล็กและอากาศถ่ายเทไม่สะดวกเป็นเวลานานอาจเพิ่มโอกาสในการแพร่เชื้อ coronavirus ผ่านละอองลอยได้
อย่างไรก็ตาม หากผู้ติดเชื้อไอหรือจามใส่ตัวโดยตรง การติดเชื้อก็เพียงพอแล้ว การที่ผู้ป่วยจะล้มป่วยลงหลังจากสัมผัสรุนแรงหรือไม่นั้นขึ้นอยู่กับจำนวนไวรัสที่พวกเขาสูดเข้าไป
แพร่เชื้อแม้ไม่มีอาการ
สิ่งที่ยุ่งยากเกี่ยวกับการติดเชื้อไวรัส Sars-CoV-2 คือคนที่ติดเชื้อสามารถติดต่อได้แม้กระทั่งก่อนที่สัญญาณแรกของโรคจะปรากฏขึ้น การติดเชื้อส่วนใหญ่อาจเกิดขึ้นหนึ่งถึงสองวันก่อนเริ่มมีอาการ ความเสี่ยงของการติดเชื้อจะมากที่สุดในช่วงเวลาที่อาการเริ่มต้นขึ้น ในกรณีของหลักสูตรที่เบากว่า จะลดลงอย่างต่อเนื่องในช่วง 10 วันถัดไป ในกรณีที่รุนแรงและในแต่ละกรณี จะพบระยะการติดเชื้อสูงสุด 20 วัน
นอกจากนี้ยังมีความเสี่ยงต่อการติดเชื้อจากผู้ติดเชื้อที่ไม่มีอาการ - ผู้ที่ติดเชื้อ Sars-Cov-2 แต่ไม่แสดงอาการใดๆ คุณยังสามารถแพร่ไวรัสให้คนอื่นได้
จำนวนการสืบพันธุ์หมายถึงอะไร?
หมายเลขการสืบพันธุ์ (R) เป็นเครื่องหมายสำคัญสำหรับการประเมินเส้นทางต่อไปของการติดเชื้อซาร์ส-CoV-2 ใน มันบ่งชี้ว่ามีคนติดเชื้อคนเดียวโดยเฉลี่ยกี่คน ตัวอย่างเช่น หากจำนวนการสืบพันธุ์เท่ากับ 0.8 ผู้ติดเชื้อ 100 คนติดเชื้ออีก 80 คน นั่นคือเหตุผลที่การเมืองและวิทยาศาสตร์พยายามให้มีอัตราการติดเชื้อให้ต่ำที่สุดเท่าที่จะเป็นไปได้ต่ำกว่า 1 จากนั้นจำนวนผู้ติดเชื้อโดยรวมจะลดลง
เหนือสิ่งอื่นใด นักการเมืองพึ่งพาจำนวนการแพร่ระบาดเมื่อพวกเขาผ่อนคลายมาตรการสำหรับชีวิตสาธารณะ เช่น กฎระยะทางหรือข้อกำหนดของหน้ากาก - หรือกระชับอีกครั้ง
Coronavirus: หลักสูตรของการติดเชื้อ
หลักสูตรของโรคในผู้ป่วยโควิด 19 แตกต่างกันมาก พวกเขามีตั้งแต่หลักสูตรที่ไม่มีอาการอย่างสมบูรณ์ไปจนถึงโรคปอดบวมรุนแรง ปอดล้มเหลวและ / หรือภาวะติดเชื้อและเส้นเลือดอุดตันและความตาย โดยพื้นฐานแล้ว หลักสูตรของ Covid-19 สามารถแบ่งออกเป็นระยะต่างๆ
ระยะที่ 1: การติดเชื้อ
ไวรัส Sars-CoV-2 เข้าสู่ร่างกายทางเยื่อเมือกของจมูก ปาก หรือตา หรือเมื่อสูดดม เป้าหมายของพวกเขาคือโจมตีเซลล์ในร่างกาย เพราะต่างจากแบคทีเรีย ไวรัสต้องการอุปกรณ์การสืบพันธุ์ของเซลล์เพื่อที่จะเพิ่มจำนวนขึ้น ในขั้นต้น การจำลองแบบไวรัสนี้ส่วนใหญ่เกิดขึ้นในลำคอ นี่คือสาเหตุที่ Sars-CoV-2 แพร่ระบาดได้มาก ไวรัสชนิดเบาถูกขับออกจากลำคอผ่านการไอ จาม พูดหรือร้องเพลง
อย่างไรก็ตาม ก่อนที่ coronaviruses จะเจาะเซลล์ในร่างกายได้ พวกเขาต้องเผชิญกับการป้องกันภูมิคุ้มกันที่ไม่เฉพาะเจาะจง ซึ่งเป็นปราการด่านแรกของระบบภูมิคุ้มกันที่ต่อต้านเชื้อโรค การป้องกันภูมิคุ้มกันที่ไม่เฉพาะเจาะจงรวมถึงเซลล์ป้องกันบางชนิด พวกเขาตระหนักดีว่าไวรัสเป็นโครงสร้างแปลกปลอมและต่อสู้กับพวกมัน
ภายในเวลาไม่กี่วัน ร่างกายมักจะสร้างการป้องกันเฉพาะที่ปรับแต่งมาเป็นพิเศษเพื่อโคโรนาไวรัส ซึ่งรวมถึงแอนติบอดีที่เรียกว่า พวกมันเทียบท่ากับเชื้อโรคและป้องกันไม่ให้เซลล์ของร่างกายทะลุทะลวง นอกจากนี้ ยังเรียกเซลล์ฟาโกไซต์ที่ "กิน" ไวรัสอีกด้วย
ระยะที่ 2: สัญญาณแรกของการเจ็บป่วย
แม้จะมีมาตรการป้องกันเหล่านี้ แต่ก็มีสัดส่วนของผู้ติดเชื้อที่ป่วยหนักจากโควิด-19 ไม่มากก็น้อย อาการแรกจะปรากฏโดยเฉลี่ยห้าถึงหกวันหลังจากการติดเชื้อ (= ระยะฟักตัว) ระยะฟักตัวของ coronavirus อาจเป็นเพียงวันเดียวหรือสูงสุด 14 วัน
ในการต่อสู้กับไวรัส ร่างกายจะควบคุมอุณหภูมิให้สูงขึ้น ทำให้เกิดสภาพอากาศที่ไม่เอื้ออำนวยต่อไวรัส นอกจากนี้ เซลล์อักเสบจำนวนมากอพยพไปยังบริเวณร่างกายที่ได้รับผลกระทบ เพื่อทำให้ไวรัสไม่เป็นอันตราย การทำเช่นนี้ยังทำลายเซลล์ร่างกายที่ติดเชื้ออีกด้วย
มาตรการป้องกันเหล่านี้สะท้อนให้เห็นในอาการทั่วไปของโควิด 19 เช่น มีไข้ ไอแห้ง และมีน้ำมูกไหล
ระยะที่ 3: อาการแย่ลง
โรคนี้เกิดขึ้นเล็กน้อยหรือไม่รุนแรงในผู้ป่วยประมาณ 80 เปอร์เซ็นต์ อย่างไรก็ตาม ผู้ป่วยเหล่านี้อาจรู้สึกป่วยหนักและบางครั้งอาจต้องใช้เวลาหลายสัปดาห์กว่าจะฟื้นตัว
หากยังไม่หยุดไวรัสจะแพร่กระจายไปยังทางเดินหายใจส่วนลึก การอักเสบของปอด (ปอดบวม) สามารถเกิดขึ้นได้โดยเฉลี่ยสองถึงเจ็ดวันหลังจากอาการแรกปรากฏขึ้น
การติดเชื้อในปอดนั้นรุนแรงประมาณ 14 เปอร์เซ็นต์ของผู้ติดเชื้อทั้งหมด: พวกเขาพัฒนาโรคปอดบวมที่เด่นชัดโดยมีปริมาณออกซิเจนในเลือดลดลง ซึ่งทำให้หายใจถี่ เหนือสิ่งอื่นใด
ผู้ป่วยประมาณร้อยละห้าพัฒนาหลักสูตรที่คุกคามชีวิตอย่างเฉียบพลันของ Covid-19
สัญญาณเตือนหายใจถี่!
สัญญาณเตือนที่ร้ายแรงสำหรับการเริ่มต้นของหลักสูตรที่รุนแรงคือหายใจถี่ โดยทั่วไปแล้ว ตัวอย่างเช่น การพูดขาดๆ หายๆ เนื่องจากหายใจไม่ออก (ภาษาสแตคคาโต)
แม้ว่าอาการหายใจลำบากไม่ได้รู้สึกคุกคาม แต่คุณควรดำเนินการอย่างจริงจังและให้แพทย์ตรวจดูโดยเร็วที่สุด เนื่องจากอาการของคุณอาจแย่ลงอย่างรวดเร็วเมื่อกระบวนการอักเสบดำเนินไป
ขาดออกซิเจนอย่างเงียบ ๆ
อย่างไรก็ตาม ในผู้ป่วยบางรายที่ติดเชื้อโควิด-19 แพทย์ยังสังเกตเห็นปรากฏการณ์ที่ผิดปกติ นั่นคือ พวกเขาประสบภาวะขาดออกซิเจนอย่างรุนแรงโดยไม่สังเกตเห็น แม้แต่ค่าที่คุกคามชีวิตก็ไม่ทำให้พวกเขาหายใจ แพทย์เรียกภาวะนี้ว่า "ภาวะขาดออกซิเจนในเสียง"
ตามสถิติ ผู้ป่วยโควิด-19 ขั้นรุนแรงต้องเข้ารับการรักษาในโรงพยาบาลสี่ถึงแปดวันหลังจากเริ่มมีอาการ
หลักสูตรของโรคปอดบวม
ด้วยโรคปอดบวม ของเหลวจะสะสมในปอดซึ่งมีปริมาณเลือดที่ลดลงเช่นกัน ออกซิเจนแทบจะไม่ถูกดูดซึมในบริเวณปอดที่ได้รับผลกระทบ ผู้ป่วยจะหายใจลำบากขึ้นเรื่อยๆ
เขาได้รับออกซิเจนผ่านหน้ากาก หากยังไม่เพียงพอ เขาจะต้องได้รับการระบายอากาศแบบเทียมในหอผู้ป่วยหนัก - ไม่ว่าจะโดยไม่รุกรานโดยใช้หน้ากากช่วยหายใจ / เครื่องดูดควันหรือใช้ท่อช่วยหายใจ (ใส่ท่อช่วยหายใจ)
ความเสียหายต่ออวัยวะเพิ่มเติม
นอกจากปอดแล้ว ไวรัสยังสามารถโจมตีอวัยวะอื่นๆ ได้อีกด้วย ซึ่งเซลล์นั้น เช่นเดียวกับเซลล์ในปอด ซึ่งมีตัวรับที่ไวรัสสามารถใช้บุกรุกได้ โดยเฉพาะอย่างยิ่งกับตับ ไต ลำไส้เล็ก อัณฑะ และหัวใจ
ปัญหาหัวใจกับโควิด-19
ใครก็ตามที่มีหัวใจอ่อนแอจะได้รับผลกระทบอย่างหนักจากการขาดออกซิเจนที่เกิดจากโรคปอดบวม เพื่อต่อสู้กับผลที่ตามมาจากการติดเชื้อและการเจ็บป่วย หัวใจต้องเต้นเร็วขึ้น หัวใจที่เสียหายก่อนจะถึงขีดจำกัดความสามารถอย่างรวดเร็ว
ความเสียหายต่อหัวใจที่เกิดจากโรคยังอาจเป็นอันตรายต่อผู้ป่วยที่ไม่เคยเจ็บป่วยมาก่อน ภาวะแทรกซ้อนที่สำคัญของโควิด-19 ในหัวใจ ได้แก่ ภาวะหัวใจล้มเหลว ภาวะหัวใจเต้นผิดจังหวะ และความล้มเหลวของกล้ามเนื้อหัวใจในการสูบฉีด (ภาวะช็อกจากโรคหัวใจ)
ขั้นตอนที่ 4: หลักสูตรที่คุกคามชีวิต
ผู้ป่วยประมาณร้อยละ 6 ของผู้ป่วยโควิด 19 ป่วยหนักจนชีวิตของพวกเขาตกอยู่ในอันตราย ในภาวะปอดล้มเหลวเฉียบพลันและรุนแรง อาจมีความเสี่ยงที่จะหายใจไม่ออก จากนั้นจะต้องรองรับการหายใจด้วยกลไก ตามกฎแล้วผู้ป่วยจะได้รับการระบายอากาศแบบเทียม การระบายอากาศแบบไม่รุกรานโดยใช้หน้ากากมักไม่เพียงพอ แพทย์จะใส่ท่อช่วยหายใจเข้าไปในทางเดินหายใจ การทำเช่นนี้จะทำให้ผู้ที่เกี่ยวข้องสงบลง นั่นคือพวกเขาทำให้เขาอยู่ในอาการโคม่าเทียมโดยใช้ยาชา
หากการช่วยหายใจนี้ไม่ได้ช่วยเพียงพอ ผู้ที่ได้รับผลกระทบจะได้รับสิ่งที่เรียกว่า extracorporeal membrane oxygenation (ECMO) เลือดภายนอกร่างกายจะอุดมไปด้วยออกซิเจนและป้อนกลับเข้าสู่กระแสเลือด แต่ถึงกระนั้นก็ยังไม่สามารถป้องกันความตายของผู้ป่วยได้เสมอไป
อวัยวะที่กำลังจะล้มเหลว
ในกรณีของหลักสูตรโคโรนาที่คุกคามถึงชีวิต อวัยวะในท้ายที่สุดอาจล้มเหลวโดยสิ้นเชิง สาเหตุอาจเป็นเพราะการหายใจไม่เพียงพอซึ่งไม่สามารถชดเชยได้อีกต่อไป แต่ก็เป็นอันตรายถึงชีวิตเช่นกัน หากระบบภูมิคุ้มกันมีปฏิกิริยาตอบโต้อย่างใหญ่หลวงต่อการติดเชื้อโคโรนาไวรัส ซึ่งสามารถทำลายอวัยวะต่างๆ ได้เอง
พายุไซโตไคน์ที่เรียกว่าพัฒนา: ระบบภูมิคุ้มกันปล่อยสารส่งสารมากเกินไปซึ่งเร่งปฏิกิริยาการอักเสบ กระบวนการเหล่านี้อาจส่งผลร้ายแรงต่อร่างกายและอาจถึงแก่ชีวิตได้
ด้วยหลักสูตร Covid-19 ที่รุนแรงเช่นนี้ ผู้ป่วยรู้สึกแย่มาก สับสน และกลัวตาย บางครั้งพวกเขาก็แทบจะไม่ตอบสนองและง่วงนอนมาก คุณหายใจเร็วและหนัก ความดันโลหิตลดลง หัวใจเต้นแรง แพทย์พูดถึงอาการช็อก (คล้ายติดเชื้อหรือติดเชื้อ) ซึ่งในบางกรณีจบลงด้วยความตาย
การเกิดลิ่มเลือด
การติดเชื้อ Sars-CoV-2 ยังเพิ่มแนวโน้มของเลือดที่จะจับตัวเป็นลิ่ม ผลที่ได้คือลิ่มเลือดอุดตันที่สามารถอพยพไปยังปอดหรือสมองหรือปิดกั้นหลอดเลือดแดงที่ดีของไต
การติดเชื้อร่วม / super-infection
หลักสูตรที่รุนแรงขึ้นยังเกิดขึ้นในผู้ป่วยที่ติดเชื้ออื่นนอกเหนือจากโรคโควิด 19 แบคทีเรียหรือเชื้อรามักทำให้เกิดภาวะแทรกซ้อนเพิ่มเติม (การติดเชื้อร่วมและการติดเชื้อขั้นรุนแรง)
อัตราการเสียชีวิตคืออะไร?
การติดเชื้อไวรัสโคโรน่าสายพันธุ์ใหม่อาจถึงแก่ชีวิตได้ ผู้ติดเชื้อโควิด-19 เสียชีวิตจากโควิด-19 กี่คน นักวิจัยไม่สามารถพูดได้แน่ชัด พวกเขาสันนิษฐานว่ายังมีผู้ป่วยอีกหลายรายที่ไม่ทราบด้วยซ้ำ นั่นคือ โควิด-19 ไม่ได้รับการวินิจฉัยเสมอไป (เช่น เนื่องจากมีอาการเพียงเล็กน้อยเท่านั้น) อัตราการเสียชีวิตที่สูงมากในบางครั้งในประเทศต่าง ๆ นั้นเกิดจากการที่สถิติรวมเฉพาะกรณีเจ็บป่วยร้ายแรงเท่านั้น
ความแตกต่างของอัตราการเสียชีวิตจากโควิด-19 ในภูมิภาคและประเทศต่างๆ ยังเกี่ยวข้องกับความเป็นไปได้และความสามารถในการรักษาพยาบาลผู้ป่วยหนักที่แตกต่างกัน สัดส่วนของผู้ป่วยที่เสี่ยงต่อการป่วยก็มีบทบาทเช่นกัน ตัวอย่างเช่น เมื่อคนชราอยู่และป่วยมากขึ้น อัตราการเสียชีวิตก็สูงขึ้น
ความถี่ที่การติดเชื้อสิ้นสุดลงอย่างถึงแก่ชีวิตสามารถระบุได้ด้วยอัตราการเสียชีวิตของเคสที่เรียกว่า (CFR) ในการทำเช่นนี้ คุณแบ่งจำนวนผู้เสียชีวิตที่รายงานด้วยจำนวนกรณีที่มีการรายงานการติดเชื้อ coronavirus ที่พิสูจน์แล้วในประชากร จากข้อมูลนี้ สัดส่วนผู้เสียชีวิตในยุโรปอยู่ที่ประมาณ 10.5% ในเยอรมนี (ณ เดือนกันยายน 2020) คือ 4 เปอร์เซ็นต์
อย่างไรก็ตาม วิธีนี้ไม่ชัดเจน เพราะมันอธิบายเฉพาะจำนวนผู้เสียชีวิตเป็นสัดส่วนของการติดเชื้อที่ตรวจพบเนื่องจากจำนวนผู้ติดเชื้อที่ไม่ได้รายงานอาจสูงขึ้นมาก แถลงการณ์ที่เชื่อถือได้เกี่ยวกับอัตราการเสียชีวิตจากโควิด-19 ยังไม่สามารถทำได้ (ยัง) อย่างไรก็ตาม ผู้เชี่ยวชาญคาดการณ์ว่าเยอรมนีจะอยู่ที่ประมาณ 1 เปอร์เซ็นต์
ที่สามารถเปลี่ยนแปลงได้อย่างไรก็ตาม ตัวแปรอังกฤษ B.1.1.7 ก็เข้ามาแทนที่รุ่นดั้งเดิมในประเทศนี้เช่นกัน ไม่เพียงแต่จะแพร่ระบาดมากขึ้นเท่านั้น แต่ยังรุนแรงกว่าและร้ายแรงกว่าด้วย การวิจัยแสดงให้เห็นว่าความเสี่ยงต่อการเสียชีวิตโดยเฉลี่ยอาจเพิ่มขึ้นร้อยละ 60 คนหนุ่มสาวยังคงได้รับผลกระทบเพียงเล็กน้อยเท่านั้น การฉีดวัคซีนอย่างรวดเร็วสำหรับผู้ป่วยที่มีความเสี่ยงสูงสามารถป้องกันอัตราการเสียชีวิตสูงสำหรับไวรัสชนิดนี้ได้เช่นกัน
ขั้นตอนที่ 5: การกู้คืน
ผู้ป่วยโรคโควิด-19 ที่ไม่รุนแรง มักจะหายภายในสองสัปดาห์ ผู้ป่วยที่มีอาการรุนแรงอาจใช้เวลาถึงสามถึงเจ็ดสัปดาห์กว่าจะฟื้นตัวเป็นส่วนใหญ่
เนื่องจากโรคยังค่อนข้างใหม่ จึงยังไม่มีข้อมูลที่เชื่อถือได้เกี่ยวกับผลกระทบระยะยาวและความเสียหายที่สืบเนื่องที่เกิดจากโควิด-19 อย่างไรก็ตาม เป็นที่ทราบกันดีอยู่แล้วว่าลิ่มเลือดก่อตัวได้ง่ายขึ้นอันเป็นผลมาจากการติดเชื้อโคโรนาไวรัส สิ่งนี้จะเพิ่มความเสี่ยงต่ออาการหัวใจวายและจังหวะ
ผลที่ตามมาและภาวะแทรกซ้อนของ Covid-19
คุณสมบัติหลายอย่างของไวรัสสามารถทำให้รุนแรงขึ้นได้
Sars-CoV-2 ส่งผลกระทบต่อหลายอวัยวะ
เพื่อที่จะเข้าไปในร่างกาย Sars-CoV-2 ใช้ตัวรับบางตัว (จุดเชื่อมต่อบนผิวเซลล์) ซึ่งใช้สำหรับเอนไซม์ ACE2 สิ่งนี้เกี่ยวข้องกับการควบคุมความดันโลหิต
นอกจากปอดแล้ว อวัยวะอื่นๆ ยังติดตั้งตัวรับ ACE2 อีกด้วย ดังนั้นจึงสามารถถูกโจมตีโดย Sars-CoV-2 ตัวรับเหล่านี้สามารถพบได้ ตัวอย่างเช่น บนพื้นผิวของหัวใจ หลอดเลือด ไต และเซลล์ในลำไส้
เพิ่มการแข็งตัวของเลือด
เมื่อติดเชื้อ Sars-CoV-2 แนวโน้มที่เลือดจะเป็นก้อนจะเพิ่มขึ้นอย่างมาก เป็นผลให้เกิดลิ่มเลือด / thrombi ซึ่งสามารถปิดกั้นหลอดเลือด (การเกิดลิ่มเลือดหรือเส้นเลือดอุดตัน) ที่ทำลายอวัยวะ โดยเฉพาะอย่างยิ่งการทำงานของปอดและไตอาจทำให้ลิ่มเลือดบกพร่องได้ นอกจากนี้ แนวโน้มที่จะเกิดลิ่มเลือดเพิ่มขึ้นจะเพิ่มความเสี่ยงต่ออาการหัวใจวายและโรคหลอดเลือดสมอง
ในผู้ป่วยโคโรนาที่เสียชีวิตจำนวนมากที่ได้รับการตรวจหลังการเสียชีวิต นักพยาธิวิทยาพบลิ่มเลือดอุดตัน (หลอดเลือดอุดตันเนื่องจากลิ่มเลือดในท้องถิ่น) ที่ขา แต่ยังรวมถึงเส้นเลือดอุดตันที่ปอด - หลอดเลือดในปอดอุดตันด้วยลิ่มเลือด โดยมีลิ่มเลือดที่อื่น (เช่น ในส่วนลึก เส้นเลือดที่ขา) แล้วอพยพไปยังปอด
เพื่อป้องกันการก่อตัวของลิ่มเลือด (ด้วยการเกิดลิ่มเลือดอุดตันหรือเส้นเลือดอุดตันที่ตามมา) ผู้ป่วย Covid-19 จะได้รับยาต้านการแข็งตัวของเลือดในหลายกรณี
สาเหตุที่เป็นไปได้สำหรับแนวโน้มที่จะเป็นก้อนเพิ่มขึ้นคือ:
- ไวรัสสร้างความเสียหายโดยตรงต่อหลอดเลือด ซึ่งเพิ่มโอกาสของการเกิดลิ่มเลือดอุดตัน
- การตอบสนองการอักเสบอย่างมากของร่างกายต่อการติดเชื้อสามารถขัดขวางการแข็งตัวของเลือดได้
- การขาดออกซิเจนที่เกิดขึ้นจากการมีส่วนร่วมของปอดทำให้เกิดลิ่มเลือดอุดตัน
ภาวะแทรกซ้อนในปอด
ปอดเป็นอวัยวะที่ได้รับผลกระทบรุนแรงที่สุดจากโควิด-19 ถุงลมซึ่งเกิดการแลกเปลี่ยนก๊าซจะได้รับผลกระทบโดยเฉพาะ - เซลล์ของ endothelium ของถุงลมมีความแม่นยำมากขึ้น - ชั้นบาง ๆ ของเซลล์ที่เรียงตัวเป็นถุงลม คุณเสียชีวิตด้วย Covid-19
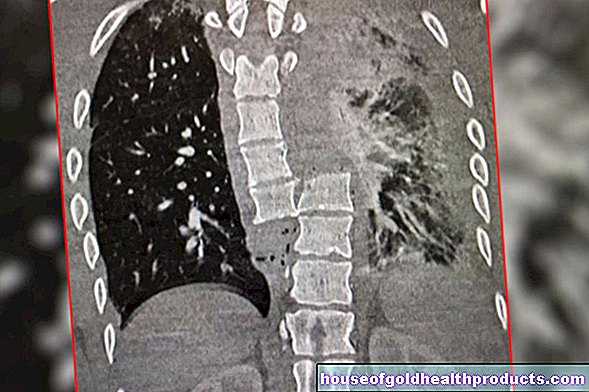
นอกจากนี้ยังมีปฏิกิริยาการอักเสบของระบบภูมิคุ้มกันซึ่งทำหน้าที่ต่อต้านไวรัสและทำลายเซลล์ที่เสียชีวิตหลังจากการโจมตี เศษเซลล์ที่ผสมกับเซลล์อักเสบและของเหลวที่หลุดออกมาจากหลอดเลือดที่ถูกโจมตีจะรวมตัวกัน ส่วนผสมจะเกาะตัวกับถุงลมเหมือนแป้งเปียกและเป็นอุปสรรคต่อการแลกเปลี่ยนก๊าซ ในการเอกซเรย์ แพทย์จะเห็นเมฆคล้ายน้ำนมที่ดูเหมือนจะอยู่เหนือปอด (การแทรกซึมของปอด)
ลักษณะพิเศษของ Covid-19 คือลิ่มเลือดขนาดเล็กจำนวนมากสามารถอุดตันเส้นเลือดที่ดีที่สุดในปอดได้ ทำให้การรับออกซิเจนทำได้ยากขึ้น: ผู้ป่วยจะมีอาการหายใจลำบาก ในกรณีที่รุนแรง ปอดจะล้มเหลว
ผู้ป่วยโควิด-19 บางรายมีออกซิเจนในเลือดเพียงเล็กน้อย แต่ยังรู้สึกหายใจไม่ออก ปรากฏการณ์นี้ซึ่งเรียกอีกอย่างว่า "ภาวะขาดออกซิเจนอย่างมีความสุข" เกิดขึ้นได้อย่างไรยังไม่ได้รับการชี้แจงอย่างแน่ชัด
การอักเสบของหลอดเลือด
โควิด-19 นั้นรุนแรงมากในผู้ที่เป็นโรคหัวใจและหลอดเลือด หลอดเลือดได้รับการติดตั้งตัวรับ ACE2 ดังนั้นจึงสามารถถูกโจมตีโดย Sars-CoV-2 พวกมันจะจุดไฟซึ่งส่งผลต่อการทำงานของมัน นี้สามารถส่งผลกระทบต่อทั้งร่างกาย
ความเสียหายของหัวใจใน Covid-19
หัวใจมักประสบกับผู้ป่วยโควิด-19 ที่ป่วยหนักเช่นกัน นักวิจัยชาวจีนรายงานตั้งแต่เนิ่นๆ ว่าผู้ป่วยโควิด-19 ทุก ๆ คนที่ 5 ในโรงพยาบาลแสดงความเสียหายอย่างเฉียบพลันต่อกล้ามเนื้อหัวใจแล้ว
ยังไม่ชัดเจนว่าสิ่งนี้เป็นผลโดยตรงจากการติดเชื้อหรือ ตัวอย่างเช่น ผลจากการทำงานหนักที่หัวใจต้องทำในร่างกายเนื่องจากการติดเชื้อ ที่แน่นอนคือเซลล์หัวใจติดตั้งตัวรับ ACE2 ด้วย ดังนั้นจึงสามารถโจมตีตัวเองได้
ไตล้มเหลว
อวัยวะที่พบมากที่สุดอันดับสองที่ได้รับผลกระทบจาก Covid-19 คือไต ใน 30 ถึง 50 เปอร์เซ็นต์ของผู้ป่วยที่ป่วยหนัก อวัยวะที่สำคัญของร่างกายในการล้างพิษเหล่านี้ล้มเหลว 20 ถึง 25 เปอร์เซ็นต์ถึงกับต้องฟอกไต (ล้างเลือด) มีเหตุผลที่เป็นไปได้หลายประการสำหรับสิ่งนี้:
ลิ่มเลือด: คำอธิบายหนึ่งคือแนวโน้มที่เลือดจะจับตัวเป็นลิ่มเพิ่มขึ้นเนื่องจากการติดเชื้อ coronavirus มักเกิดลิ่มเลือดอุดตันหลอดเลือดไต เป็นผลให้พื้นที่ของอวัยวะที่มีเลือดไม่เพียงพอตาย
ยา: ยาที่ใช้กับโรคปอดบวมใน Covid-19 ก็มีบทบาทเช่นกัน เพื่อสลายของเหลวส่วนเกินในปอด ผู้ป่วยจะได้รับยาขับปัสสาวะ อย่างไรก็ตาม สิ่งเหล่านี้สามารถทำให้ไตเครียดได้
ความเสียหายที่เกิดจากตัวไวรัสเอง: นอกจากนี้ยังมีหลักฐานว่า coronavirus โจมตีไตโดยตรง ตัวรับ ACE2 ยังพบได้ในเซลล์ไตซึ่งเป็นแหล่งเทียบเคียงที่อาจเกิดขึ้นกับไวรัส จนถึงขณะนี้ ยังไม่มีใครสามารถพูดเกี่ยวกับผลที่ตามมาในระยะยาวของความเสียหายของไตดังกล่าวได้
ปฏิกิริยาของระบบภูมิคุ้มกันมากเกินไป: พายุไซโตไคน์ที่เรียกว่าปฏิกิริยาที่มากเกินไปของระบบภูมิคุ้มกันต่อการติดเชื้อสามารถทำลายไตได้เช่นกัน
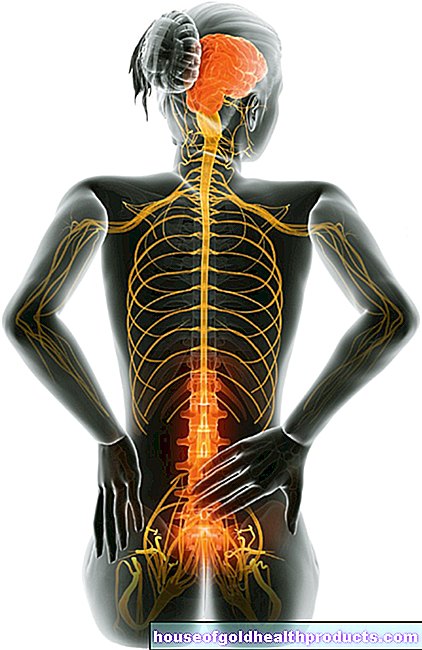
การมีส่วนร่วมของเส้นประสาทและสมอง
จากความรู้ในปัจจุบัน การติดเชื้อ Sars-CoV-2 สามารถส่งผลกระทบต่อระบบประสาทได้เช่นกัน สามารถอธิบายข้อร้องเรียนทางระบบประสาทได้ ตัวอย่างเช่น โดยปฏิกิริยาของระบบภูมิคุ้มกันต่อการติดเชื้อ การปล่อยสารภูมิคุ้มกัน (cytokines) ทำให้เกิดเกราะป้องกันเลือดและสมอง ซึ่งปกติแล้วจะปกป้องสมองจากสารอันตราย ให้ซึมผ่านได้มากขึ้น จากนั้นสารจากเลือดที่ถูกระงับโดยปกติสามารถผ่านเข้าสู่สมองได้
นอกจากนี้ยังมีข้อบ่งชี้เบื้องต้นว่าไวรัสสามารถทำให้เกิดการเปลี่ยนแปลงในสมองได้ โดยเฉพาะอย่างยิ่งในกรณีที่เจ็บป่วยรุนแรง กรณีศึกษาของชายชาวญี่ปุ่นที่เข้ารับการรักษาในโรงพยาบาลด้วยอาการชักจากลมบ้าหมูทำให้เกิดความปั่นป่วน ในกรณีของเขา แพทย์พบไวรัสในน้ำประสาทของสมอง
เท่าที่เราทราบ การติดเชื้อ coronavirus อาจทำให้เกิดภาวะแทรกซ้อนทางระบบประสาทดังต่อไปนี้:
- การอักเสบของสมองและเยื่อหุ้มสมองอักเสบ (ไข้สมองอักเสบ, เยื่อหุ้มสมองอักเสบ)
- จังหวะ
- โรคลมบ้าหมู
- กลิ่นและรสผิดปกติ
- เจ็บกล้ามเนื้อ
ลักษณะเฉพาะและสัญญาณที่สังเกตได้ชัดเจนของ Covid-19 คือการสูญเสียการรับรู้รสและกลิ่นอย่างกะทันหัน สามารถอยู่ได้นานหลายสัปดาห์ เชื่อกันว่าไวรัสสามารถทำลายเส้นประสาทรับกลิ่นในเยื่อบุจมูกได้ เส้นประสาทรับกลิ่นเกิดขึ้นโดยตรงจากป่องรับกลิ่น - และดังนั้นจึงเป็นส่วนหนึ่งของก้านสมอง
ปรากฏการณ์ที่ไม่ธรรมดาของโควิด-19 คือ หายใจลำบากโดยไม่มีโรคปอดบวมรุนแรง ปรากฏการณ์นี้อาจเกิดจากการโจมตีศูนย์ทางเดินหายใจในสมอง
การติดเชื้อซาร์ส-โควี-2 ยังสามารถทำให้เกิดโรคกิลแลง-บาร์เร (GBS) นี่เป็นโรคเส้นประสาทอักเสบที่เกี่ยวข้องกับอาการอัมพาตและความผิดปกติของความไว
ค่าตับเพิ่มขึ้น
จากความรู้ในปัจจุบัน ตับอาจไม่ถูกโจมตีโดย Sars-CoV-2 โดยตรง อย่างไรก็ตาม ค่าตับของผู้ป่วยหนักหลายรายเพิ่มขึ้น สาเหตุหนึ่งมาจากความเครียดที่ตับจากการใช้ยา ในทางกลับกัน กระบวนการติดเชื้อที่กว้างขวางสามารถทำลายตับได้
หลังโควิด: ความเสียหายที่สืบเนื่องมาจากโควิด-19
เมื่อผู้ป่วยติดเชื้อโคโรนาไวรัสแล้ว อาจต้องใช้เวลาหลายสัปดาห์และหลายเดือนกว่าจะฟื้นตัวเต็มที่ จากการศึกษาพบว่าอาการอาจเกิดขึ้นได้ถึง 60 วันหลังจากเริ่มมีอาการ ปรากฏการณ์นี้เรียกอีกอย่างว่า "กลุ่มอาการหลังโควิด-19" หรือ "โควิด-19" ผู้รอดชีวิตบางคนก็ดูเหมือนจะได้รับความเสียหายถาวรเช่นกัน อย่างไรก็ตาม มีแนวโน้มที่จะส่งผลกระทบต่อผู้ติดเชื้อในสัดส่วนเพียงเล็กน้อยเท่านั้น
ยังไม่ชัดเจนว่าการติดเชื้อ Sars-CoV-2 สามารถก่อให้เกิดความเสียหายในระยะยาวได้อย่างไร และกรณีนี้เกิดขึ้นบ่อยเพียงใด การศึกษาเบื้องต้นชี้ให้เห็นว่าผู้ป่วย 1 ใน 10 (รวมทั้งผู้ป่วยที่ไม่รุนแรง) อาจได้รับความเสียหายต่อเนื่องเป็นเวลาหลายสัปดาห์หรือหลายเดือน และมากถึง 80 เปอร์เซ็นต์ของผู้ป่วยทั้งหมดที่ต้องเข้ารับการรักษาในโรงพยาบาล
ขณะนี้แพทย์คาดว่าจะได้รับความเสียหายอย่างต่อเนื่องดังต่อไปนี้:
- อ่อนเพลียอย่างรุนแรง (อ่อนเพลีย)
- ความเสียหายของปอด (จากการติดเชื้อ แต่ยังมาจากการระบายอากาศและการเกิดแผลเป็นตามมาจนถึงพังผืดในปอด): หายใจถี่, ไอ, ปริมาณปอดลดลง
- ความเสียหายทางระบบประสาท: การด้อยค่าของรสชาติและกลิ่นอย่างต่อเนื่อง, อาการวิงเวียนศีรษะ
- ข้อจำกัดทางปัญญา: สมาธิยาก หลงลืม
- ปวด: ปวดหัว. ปวดเมื่อยตามร่างกาย ปวดกล้ามเนื้อ ปวดข้อ
- ความเสียหายของไต เช่น ภาวะไตไม่เพียงพอ (เช่น จากตัวไวรัสเองหรือจากกระบวนการติดเชื้อร้ายแรง)
- ความเสียหายของหัวใจ เช่น ภาวะหัวใจล้มเหลวถาวรจากการอักเสบของกล้ามเนื้อหัวใจหรือภาวะหัวใจเต้นผิดจังหวะ Covid-19
- การเกิดลิ่มเลือด
ข้อมูลรายละเอียดเพิ่มเติมเกี่ยวกับอาการ สาเหตุ และการพยากรณ์โรคหลังโควิด-19 ที่มีอยู่ (Long Covid) สามารถดูได้ที่นี่
ภูมิคุ้มกันหลังการติดเชื้อ
ใครก็ตามที่ติดเชื้อ Sars-CoV-2 จะพัฒนาแอนติบอดีจำเพาะต่อไวรัสที่สามารถทำให้คุณมีภูมิคุ้มกันได้ การป้องกันภูมิคุ้มกันนี้จะคงอยู่นานเท่าใดยังไม่สามารถประมาณได้ ในกรณีของโรคไม่รุนแรงโดยเฉพาะ การตอบสนองของภูมิคุ้มกันมีแนวโน้มที่จะแข็งแรงน้อยลง ร่างกายอาจผลิตแอนติบอดีเพียงไม่กี่ตัวเท่านั้น และสิ่งเหล่านี้ก็หายไปจากเลือดอย่างรวดเร็วเช่นกัน
อย่างไรก็ตาม นี่ไม่ได้หมายความว่าร่างกายไม่พร้อมที่จะป้องกันเชื้อก่อโรค Sars-CoV-2 ที่เกิดใหม่ เซลล์ภูมิคุ้มกันอื่น ๆ ที่เรียกว่าเซลล์ T แต่ยังรวมถึงเซลล์ B ก็มีความสำคัญต่อการตอบสนองทางภูมิคุ้มกันในระยะยาวเช่นกัน เนื่องจากหน่วยความจำของภูมิคุ้มกัน ร่างกายสามารถสร้างแอนติบอดีจำเพาะได้อย่างรวดเร็วอีกครั้งเมื่อพบไวรัสโคโรน่าสายพันธุ์ใหม่อีกครั้ง
คุณสามารถหาข้อมูลเพิ่มเติมเกี่ยวกับเรื่องนี้ได้ในบทความ "Sars-CoV-2: คำถามใหญ่เกี่ยวกับภูมิคุ้มกัน"
Covid-19: ปัจจัยเสี่ยงสำหรับหลักสูตรรุนแรง
ในกลุ่มคนบางกลุ่มพบหลักสูตรโรคร้ายแรงจาก Covid-19 บ่อยขึ้น ดังนั้น กลุ่มเหล่านี้จึงถือเป็นกลุ่มเสี่ยงต่อโรคโคโรนาไวรัส:
- ผู้สูงอายุ: ความเสี่ยงของการเกิดโรคโควิด-19 ที่รุนแรงเพิ่มขึ้นจากอายุประมาณ 50 ถึง 60 ปี
- นักสูบบุหรี่
- คนที่มีน้ำหนักเกินมาก (BMI> 30); โดยเฉพาะผู้ป่วยอายุน้อยและผู้ชาย
- ผู้ที่มีน้ำหนักน้อย (BMI ต่ำกว่า 18.5)
- ป่วยก่อนหน้านี้โดยเฉพาะผู้ที่เป็นโรคต่อไปนี้:
- โรคหัวใจและหลอดเลือด เช่น โรคหลอดเลือดหัวใจ ความดันโลหิตสูง หัวใจล้มเหลว (หัวใจล้มเหลว)
- โรคปอดเรื้อรัง เช่น โรคปอดอุดกั้นเรื้อรัง COPD
- โรคตับเรื้อรัง เช่น โรคตับแข็ง
- โรคเบาหวาน (เบาหวาน)
- โรคมะเร็ง
- ผู้ที่มีระบบภูมิคุ้มกันอ่อนแอ เช่น เนื่องจากโรคภูมิคุ้มกันอ่อนแอ หรือเนื่องจากการรับประทานยาที่กดภูมิคุ้มกันเป็นประจำ (เช่น คอร์ติโซน โรคไขข้อ หรือยารักษามะเร็ง)
ผู้ชายไม่ได้เป็นโรคนี้บ่อยกว่าผู้หญิง แต่บ่อยครั้งที่พวกเขามีโรคร้ายแรง สภาพร่างกายอาจส่งผลต่อความรุนแรงของ Covid-19 สำหรับผู้ป่วย การประเมินความเสี่ยงส่วนบุคคลสำหรับหลักสูตรที่รุนแรงจึงซับซ้อนและดำเนินการโดยแพทย์
หลักสูตรที่รุนแรงและวิกฤตของ Covid-19 สามารถเกิดขึ้นได้ในผู้ที่ไม่อยู่ในกลุ่มเสี่ยงใด ๆ ที่กล่าวถึงข้างต้น แม้แต่คนที่อายุน้อยกว่าและสุขภาพแข็งแรงก็สามารถป่วยหนักจากโควิด-19 หรือแม้แต่เสียชีวิตได้
กรุ๊ปเลือดเป็นปัจจัยเสี่ยง?
การศึกษาหลายชิ้นแนะนำว่าผู้ที่มีกรุ๊ปเลือด A ติดเชื้อ Sars-CoV-2 ได้ง่ายกว่า ผู้ที่มีกรุ๊ปเลือด 0 มีโอกาสน้อยที่จะได้รับผลกระทบ ความรุนแรงของหลักสูตร Covid-19 ก็ดูจะสัมพันธ์กับกรุ๊ปเลือดด้วย
อย่างไรก็ตาม การศึกษาจากประเทศสหรัฐอเมริกาพบว่าความเชื่อมโยงนี้ไม่สามารถพิสูจน์ได้อีกต่อไป หากพิจารณาถึงโรคหรือปัจจัยเสี่ยงอื่นๆ ด้วย นอกจากนี้ จำเป็นต้องมีการวิจัยเพิ่มเติมเพื่อชี้แจงว่ากลุ่มเลือดสามารถมีอิทธิพลต่อการติดเชื้อ coronavirus หรือ Covid-19 ได้อย่างไร
โควิด-19 ระหว่างตั้งครรภ์
สตรีมีครรภ์มักอายุยังน้อย ผู้เชี่ยวชาญเชื่อว่าส่วนใหญ่จะมีอาการเพียงเล็กน้อยถึงปานกลางในกรณีของโรคซาร์ส-CoV-2
เพิ่มความเสี่ยงของหลักสูตรที่รุนแรงเล็กน้อย
อย่างไรก็ตาม ความเสี่ยงของการเกิดโรคโควิด-19 ขั้นรุนแรง ดูเหมือนจะสูงกว่าในสตรีตั้งครรภ์เล็กน้อยเมื่อเทียบกับสตรีที่ไม่ได้ตั้งครรภ์ในวัยเจริญพันธุ์เล็กน้อย ตัวอย่างเช่น สตรีมีครรภ์ที่ป่วยต้องได้รับการรักษาอย่างเข้มข้นหรือการระบายอากาศบ่อยขึ้น
โดยเฉพาะอย่างยิ่งกับหญิงตั้งครรภ์ที่มีปัจจัยเสี่ยงเพิ่มเติม ได้แก่ ดัชนีมวลกายสูง (BMI) เบาหวาน วัยชรา หรือความดันโลหิตสูง
การคลอดก่อนกำหนดและการแท้งบุตรเป็นเรื่องที่หาได้ยาก
มีหลักฐานว่าโรคโควิด 19 ในสตรีมีครรภ์อาจเพิ่มความเสี่ยงของการคลอดก่อนกำหนดหรือการแท้งบุตรได้เล็กน้อย ในแต่ละกรณี มีการบันทึกว่าเด็กติดเชื้อในครรภ์ด้วย อย่างไรก็ตาม เท่าที่ทราบ เด็กเหล่านี้หายดีจากการติดเชื้อแล้ว
หญิงตั้งครรภ์ไม่ต้องกังวลมากเกินไปในกรณีที่มีการติดเชื้อ อย่างไรก็ตาม คุณควรระมัดระวังเป็นพิเศษเพื่อไม่ให้ติดเชื้อตั้งแต่แรก เนื่องจากยาและวิธีการรักษาบางอย่างอาจมีความเสี่ยงต่อเด็ก
คุณสามารถอ่านเพิ่มเติมเกี่ยวกับการติดเชื้อซาร์ส-CoV-2 ระหว่างตั้งครรภ์ได้ในบทความ "ไวรัสโคโรนา: สิ่งที่สตรีมีครรภ์ต้องรู้ในตอนนี้"
สิ่งที่สตรีมีครรภ์ควรรู้ก่อนคลอดบุตรสามารถอ่านได้ในบทความเรื่อง "การเกิดในยามที่โคโรนาแพร่ระบาด - ข้อมูลที่สำคัญที่สุด"
โควิด: 19 การตรวจและวินิจฉัย
หากคุณสงสัยว่าคุณติด coronavirus หรือมี Covid-19 ขั้นตอนแรกคือโทรหาแพทย์ประจำครอบครัวของคุณ เขาจะหารือเกี่ยวกับรายละเอียดของการทดสอบ coronavirus และการทดสอบที่จำเป็นกับคุณ
อนามัน
ขั้นแรก แพทย์จะรวบรวมประวัติการรักษาของคุณ (ประวัติ) ในการทำเช่นนี้ เขาถามคุณเกี่ยวกับอาการและปัจจัยเสี่ยงในการติดเชื้อของคุณ คำถามที่เป็นไปได้ ได้แก่ :
- คุณมีข้อร้องเรียนอะไรบ้าง?
- อาการแรกปรากฏขึ้นเมื่อใด
- คุณเคยอยู่ในพื้นที่เสี่ยง coronavirus หรือไม่?
- ความรู้สึกของการรับรสหรือกลิ่นของคุณเปลี่ยนไปหรือไม่?
- มีอาการเปลี่ยนไปหรือแย่ลงหรือไม่?
- คุณรู้สึกหายใจไม่ออกหรือไม่?
หากจำเป็น ให้แจ้งแพทย์ของคุณเกี่ยวกับความเจ็บป่วยที่มีอยู่ก่อนหรือที่ทราบ (เช่น โรคเบาหวาน) และเกี่ยวกับยาที่คุณกำลังใช้ พิจารณาด้วยว่าคุณอาจเคยติดต่อกับผู้ป่วยโควิด 19 หรือไม่
การตรวจร่างกาย
ในระหว่างการตรวจร่างกาย แพทย์จะเน้นที่สภาพและการทำงานของทางเดินหายใจ
การตรวจสอบ
แพทย์จะตรวจร่างกายและผิวหนังของผู้ป่วยก่อน สิ่งนี้ให้ข้อมูลเกี่ยวกับสภาพร่างกายแก่เขา เขาอาจสังเกตเห็นการเปลี่ยนแปลงทางพยาธิสภาพเช่นตัวเขียวแล้ว (การเปลี่ยนสีผิวและเล็บเป็นสีน้ำเงินอันเป็นผลมาจากการขาดออกซิเจน)
คลำ (คลำ)
ต่อไปคือการคลำ ซึ่งหมายถึงการคลำผู้ป่วยด้วยมือ แพทย์วางมือราบบนร่างกายส่วนบนของผู้ป่วย ซึ่งพูดว่า "99" หลายครั้งด้วยเสียงที่ต่ำที่สุด ทำให้แพทย์รู้สึกว่าปอดมีการเปลี่ยนแปลงหรือไม่ เช่น ของเหลวในปอด
เครื่องเคาะ (เคาะ)
แพทย์ใช้ปลายนิ้วมือหรือใช้ค้อนเคาะที่จานพิเศษ (plessimeter) หรือนิ้วที่อยู่ด้านล่างของอีกมือหนึ่ง เสียงเคาะจะเปลี่ยนไปตามโพรงหรือเนื้อเยื่อที่หนาแน่นเป็นพิเศษ
การตรวจคนไข้
จุดสำคัญเมื่อต้องสงสัย Covid-19 คือการฟังที่หน้าอก เขาใช้เครื่องตรวจฟังเสียงเพื่อตรวจดูเสียงลมหายใจของเขา ตัวอย่างเช่น หากสังเกตเห็นว่ามีการสั่น อาจเป็นสัญญาณบ่งชี้ว่าเป็นโรคปอดบวม
การตรวจปัสสาวะ
หากผู้ป่วยต้องเข้ารับการรักษาในโรงพยาบาลและตรวจพิสูจน์ได้ว่าติดเชื้อ Sars-CoV-2 ควรทำการตรวจปัสสาวะเสมอ (หลายครั้งหากจำเป็น) แพทย์จะกำหนดปริมาณของอัลบูมิน เม็ดเลือดแดง และเม็ดเลือดขาวในปัสสาวะ หากค่าเหล่านี้สูงขึ้นแสดงว่าเกี่ยวข้องกับไตนอกจากนี้ความเสี่ยงของโรคร้ายแรงก็มักจะเพิ่มขึ้น
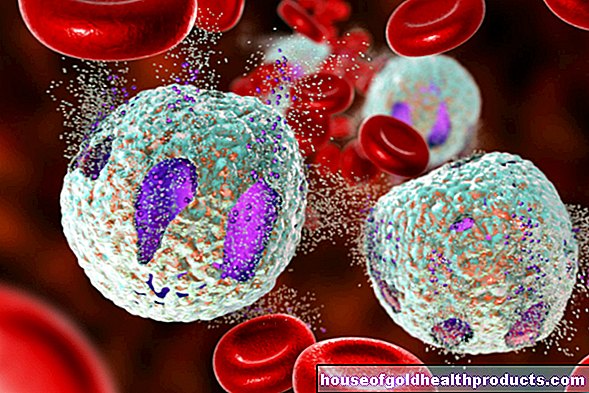
การตรวจเลือด
ระหว่างการตรวจผู้ป่วยโควิด-19 ในโรงพยาบาล แพทย์จะเก็บตัวอย่างเลือดอย่างน้อย 1 ตัวอย่าง เนื่องจากค่าเลือดสามารถบอกได้ว่าหัวใจได้รับความเสียหายจากการติดเชื้อหรือไม่
เหนือสิ่งอื่นใดค่าเลือดต่อไปนี้จะถูกกำหนดในระหว่างการตรวจ:
- Troponin: หากค่าของ troponin T หรือ troponin I อยู่ที่ขีดจำกัดบนของช่วงอ้างอิง แสดงว่ามีโรคที่รุนแรง
- CRP (โปรตีน C-reactive): โปรตีนเกี่ยวข้องกับกระบวนการอักเสบและเพิ่มขึ้นใน 58 เปอร์เซ็นต์ของผู้ป่วย Covid-19
- LDH (lactate dehydrogenase): หากเอนไซม์นี้เกิดขึ้นในเลือด แสดงว่าเซลล์ถูกทำลายในร่างกาย เมื่อติดเชื้อ Sars-CoV-2 ค่ามักจะเพิ่มขึ้น
- AST (aspartate aminotransferase, glutamate oxaloacetate transaminase / GOT): หากค่าตับนี้เพิ่มขึ้น ตับอาจเสียหายได้
- Abumin: ผู้ป่วย Covid-19 สามในสี่มีระดับอัลบูมินต่ำ
- D-Dimers: ผลิตภัณฑ์เหล่านี้เป็นผลิตภัณฑ์จากเส้นใยโปรตีนไฟบรินซึ่งมีบทบาทสำคัญในการแข็งตัวของเลือด ใช้เพื่อขจัดลิ่มเลือดอุดตันซึ่งเป็นการอุดตันอย่างกะทันหันของหลอดเลือดดำหรือหลอดเลือดแดงที่มีก้อนเลือด
- เซลล์เม็ดเลือดขาว: หนึ่งในสามของผู้ป่วยมีจำนวนเม็ดเลือดขาวต่ำ
- ลิมโฟไซต์: จำนวนเซลล์เม็ดเลือดขาวกลุ่มย่อยนี้สามารถใช้เป็นเครื่องหมายเมื่อทำการวินิจฉัย ใน 82 เปอร์เซ็นต์ของกรณี Covid-19 จำนวนเม็ดเลือดขาวเพิ่มขึ้น
การตรวจคลื่นไฟฟ้าหัวใจ (EKG)
หากระดับโทรโปนินเพิ่มขึ้นอย่างมีนัยสำคัญ หัวใจจะได้รับการตรวจอย่างใกล้ชิดมากขึ้น ตามด้วยการตรวจคลื่นไฟฟ้าหัวใจ (EKG) แพทย์วัดกิจกรรมทางไฟฟ้าของหัวใจโดยใช้อิเล็กโทรดที่ติดกาว การกระทำของหัวใจจะถูกบันทึกในรูปแบบของเส้นโค้ง บนพื้นฐานของสิ่งนี้แพทย์สามารถประเมินว่าหัวใจทำงานอย่างถูกต้องหรือไม่ ด้วยวิธีนี้ ความเสียหายที่อาจเกิดขึ้นจาก Sars-CoV-2 สามารถตรวจพบได้ในระยะแรก
ขั้นตอนการถ่ายภาพ
กรณีที่มีอาการรุนแรงของโควิด-19 เช่น หายใจลำบาก ผู้ป่วยต้องได้รับการตรวจในโรงพยาบาลอย่างใกล้ชิดยิ่งขึ้น รวมทั้งมีการตรวจด้วยภาพ:
โดยปกติแล้วจะมีการตรวจเอ็กซ์เรย์ของหน้าอก (เอ็กซ์เรย์หน้าอก) และการตรวจอัลตราซาวนด์ของปอด แพทย์สามารถใช้เพื่อตรวจหาโรคปอดบวมเป็นต้น ในกรณีที่มีข้อสงสัย ให้ทำการเอกซเรย์คอมพิวเตอร์โดยใช้เครื่องเอกซเรย์คอมพิวเตอร์ (CT) ดังนี้ การถ่ายภาพด้วยคลื่นสนามแม่เหล็ก (MRI) ของปอดหรือหัวใจก็มีประโยชน์เช่นกัน
หากสงสัยว่ามีภาวะแทรกซ้อนทางระบบประสาท CT หรือ MRI จะดำเนินการเสมอ
วิธีการถ่ายภาพที่กล่าวถึงยังใช้เพื่อตรวจสอบเส้นทางของการติดเชื้อ ดังนั้นบางครั้งจึงทำซ้ำหลายครั้ง
มาตรการเพิ่มเติม
ความอิ่มตัวของออกซิเจนในเลือดสามารถกำหนดได้จากภายนอกโดยใช้เซ็นเซอร์ (เช่น คลิปหนีบนิ้ว) หรือโดยการวิเคราะห์ก๊าซในเลือด อย่างหลังยังแสดงให้เห็นด้วย เช่น ปริมาณคาร์บอนไดออกไซด์ในเลือด
ค่าที่วัดได้ที่สำคัญอื่น ๆ ได้แก่ :
- อุณหภูมิของร่างกาย
- ความดันโลหิต
- อัตราการหายใจ
- อัตราการเต้นของหัวใจ
การทดสอบ Coronavirus
ไม่ว่าใครก็ตามที่ติดเชื้อไวรัสโคโรนาจริง ๆ สามารถชี้แจงได้อย่างชัดเจนด้วยการทดสอบโคโรนาพิเศษเท่านั้น
แยกความแตกต่างระหว่างขั้นตอนต่อไปนี้:
- การทดสอบ PCR - สำหรับการตรวจหายีนไวรัส
- การทดสอบแอนติเจน - เพื่อตรวจหาโปรตีนจำเพาะของไวรัส
- การทดสอบแอนติบอดี - เพื่อตรวจหาแอนติบอดีจำเพาะต่อไวรัส
การทดสอบ PCR
ด้วยการทดสอบ PCR แม้แต่สารพันธุกรรมในปริมาณที่น้อยที่สุดก็สามารถตรวจจับได้อย่างน่าเชื่อถือ การทดสอบนี้จึงเป็น "มาตรฐานทองคำ" สำหรับการตรวจหาการติดเชื้อ Sars CoV-2
ตามกฎแล้ว การทดสอบ Corona PCR สามารถตรวจพบการติดเชื้อได้สองถึงสามวันก่อนและนานถึง 20 วันหลังจากเริ่มมีอาการ ในแต่ละกรณี การพิสูจน์นี้เป็นไปได้แม้กระทั่ง 60 วันหลังจากอาการของโรคปรากฏขึ้น
ในช่วงเริ่มต้น การทดสอบ coronavirus นี้สามารถเป็นลบได้แม้ว่าจะมีการติดเชื้อก็ตาม หากมีข้อสงสัยเกี่ยวกับ Covid-19 แพทย์มักจะทำการทดสอบ Covid-19 อีกครั้งหลังจากผ่านไปสองถึงสามวัน
คุณสามารถอ่านข้อมูลเพิ่มเติมเกี่ยวกับการตรวจหา coronavirus โดยใช้วิธี PCR ได้ที่นี่
การทดสอบแอนติเจน
การทดสอบแอนติเจนไม่เหมือนกับการทดสอบ PCR ตรงที่ตรวจไม่พบสารพันธุกรรมของ Sars-CoV-2 แต่เป็นโปรตีนบางชนิดที่เฉพาะเจาะจงสำหรับไวรัส คุณส่งผลภายใน 15 นาที
การทดสอบแอนติเจนจึงเหมาะสำหรับการทดสอบผู้มาใหม่ในโรงพยาบาลหรือสถานพยาบาล ดังนั้นจึงแยกผู้ติดเชื้อออกจากส่วนที่เหลือได้อย่างรวดเร็ว เนื่องจากพวกมันยังมีราคาถูกอีกด้วย จึงสามารถใช้ทดสอบผู้ที่มีความเสี่ยงเป็นประจำได้ อย่างไรก็ตาม การทดสอบแอนติเจนมีความน่าเชื่อถือน้อยกว่าเมื่อเปรียบเทียบกับการทดสอบ PCR
สำหรับข้อมูลเพิ่มเติม โปรดดูบทความ Rapid Antigen Tests ของเรา
การทดสอบตัวเองของโคโรนา
การทดสอบตัวเองด้วยโคโรนาคือการทดสอบแอนติเจนที่คุณสามารถดำเนินการได้ด้วยตัวเองและทำงานในลักษณะเดียวกันกับการทดสอบการตั้งครรภ์ เพื่อให้คุณสามารถใช้ที่บ้านได้ การทดสอบมีวางจำหน่ายแล้วในร้านขายยา ร้านขายยา และแม้แต่ร้านลดราคา
การทดสอบตัวเองมีประโยชน์ในสถานการณ์ที่ผลลัพธ์ที่รวดเร็วเป็นสิ่งสำคัญ อาจเป็นช่วงเร่งด่วนในการพบปะกับครอบครัวหรือเพื่อนฝูงเป็นต้น ด้วยการทดสอบตัวเองของโคโรนา คุณสามารถลดความเสี่ยงของ "การแพร่เชื้อแบบเงียบ" โดยเฉพาะอย่างยิ่งหากหลักสูตรมีอาการเพียงเล็กน้อย
คุณสามารถค้นหาข้อมูลโดยละเอียดเกี่ยวกับหัวข้อการทดสอบ coronavirus สำหรับการใช้งานส่วนตัวในหัวข้อพิเศษของเรา
การทดสอบแอนติบอดี
นอกจากการตรวจ PCR และการทดสอบแอนติเจนซึ่งควรจะเปิดเผยการติดเชื้อเฉียบพลันแล้ว ยังมีการทดสอบโคโรนาแอนติบอดีอีกด้วย สามารถใช้ตัวอย่างเลือดเพื่อตรวจสอบว่าบุคคลนั้นติดเชื้อ Sars-CoV-2 ในช่วงเวลาก่อนหน้าหรือไม่
การทดสอบทำปฏิกิริยากับโปรตีนป้องกันพิเศษ (อิมมูโนโกลบูลิน) ที่ไหลเวียนอยู่ในเลือด ระบบภูมิคุ้มกันสร้างขึ้นในระหว่างที่เกิดโรคเพื่อดำเนินการตามเป้าหมายกับ Sars-CoV-2
คุณสามารถค้นหาข้อมูลโดยละเอียดเกี่ยวกับหัวข้อการทดสอบแอนติบอดีได้ที่นี่
การรักษาไวรัสโคโรน่า
ยังไม่มียาแก้พิษสำหรับ coronavirus ขณะนี้แพทย์กำลังมุ่งเน้นไปที่การรักษาอาการของ Covid-19 ที่น่าวิตก เช่น มีไข้และหายใจถี่ ในหลายกรณี ผู้ป่วยสามารถรักษาการติดเชื้อที่บ้านได้
ตัวเองทำอะไรได้บ้าง?
หากคุณติดเชื้อ coronavirus คุณควร:
- พักผ่อน
- ดื่มน้ำมาก ๆ (น้ำเปล่าและชาไม่หวานเหมาะ)
ถ้าเป็นไปได้ ให้อยู่ในห้องที่แตกต่างจากสมาชิกในบ้านคนอื่น ๆ เพื่อป้องกันการติดเชื้อ ถ้าเป็นไปได้ คุณควรใช้ห้องน้ำแยกต่างหาก สิ่งสำคัญ: ควรทำความสะอาดหรือฆ่าเชื้อพื้นผิวทั้งหมดที่คุณสัมผัสเป็นประจำ (เช่น ลูกบิดประตู ราวบันไดหรือหน้าจอสัมผัส) เป็นประจำ
เคล็ดลับและข้อมูลที่เป็นประโยชน์เพิ่มเติมเกี่ยวกับสิ่งที่คุณสามารถทำได้ด้วยตนเองหากคุณต้องอยู่อย่างโดดเดี่ยวเนื่องจากโควิด-19 สามารถพบได้ในบทความ "กักกัน" ของเรา
ด้วย Covid-19 อาจทำให้สุขภาพเสื่อมลงอย่างรวดเร็ว จากนั้นผู้ที่ได้รับผลกระทบควรได้รับการรักษาโดยแพทย์ทันที
นั่นคือสิ่งที่หมอทำ
หากอาการโคโรนาไม่รุนแรง บุคคลที่ได้รับผลกระทบสามารถอยู่ที่บ้านได้ ยาลดไข้มักไม่จำเป็น อย่างไรก็ตาม แม้หลักสูตรเล็กน้อยของ Covid-19 ก็สามารถขัดขวางการแข็งตัวของเลือดได้ นั่นคือเหตุผลที่แพทย์ตรวจสอบในกรณีผู้ป่วยนอกด้วยว่าการฉีดสารกันเลือดแข็ง (สารกันเลือดแข็ง, "การทำให้เลือดบาง", การป้องกันโรคลิ่มเลือดอุดตัน) สมเหตุสมผลหรือไม่
หากอาการของผู้ป่วยแย่ลง (เช่น หายใจไม่ออก) แนะนำให้เข้าคลินิก หากเกณฑ์ข้อใดข้อหนึ่งต่อไปนี้ใช้กับผู้ป่วย เขาจะเข้ารับการรักษาในหออภิบาลผู้ป่วยหนักและได้รับการตรวจสอบอย่างใกล้ชิด:
- หายใจถี่
- ความอิ่มตัวของออกซิเจนในเลือดไม่เพียงพอ (<90 เปอร์เซ็นต์)
- อัตราการหายใจมากกว่า 25 ถึง 30 ต่อนาที
ประสบการณ์จนถึงขณะนี้กับผู้ป่วยโควิด 19 แสดงให้เห็นว่าโดยเฉลี่ยประมาณสิบวันผ่านไประหว่างการเริ่มมีอาการและการเข้ารับการรักษาในหอผู้ป่วยหนัก หากบุคคลที่เกี่ยวข้องได้รับการระบายอากาศแบบแพร่กระจาย พวกเขาจะอยู่ในหอผู้ป่วยหนักโดยเฉลี่ย 18 วัน
การให้ออกซิเจนและการระบายอากาศ
ในกรณีของโรคร้ายแรง แพทย์จะให้ออกซิเจนก่อนหากความอิ่มตัวของเลือดต่ำเกินไป ใช้ยาผ่านแว่นตาออกซิเจนหรือผ่านหน้ากาก (การบำบัดด้วยออกซิเจนแบบไหลสูง HFNC) หากยังไม่เพียงพอ ผู้ป่วยต้องได้รับการระบายอากาศ:
หากเงื่อนไขของผู้ป่วยโควิด-19 อนุญาต ขั้นตอนแรกคือการช่วยหายใจแบบไม่รุกราน ทำได้โดยใช้หน้ากากหรือฮูดระบายอากาศแบบพิเศษ ตามกฎแล้วหายใจได้เท่านั้น - ผู้ป่วยจะต้องสามารถหายใจได้เองในระดับหนึ่ง
การศึกษาหลายชิ้นแสดงให้เห็นว่าเครื่องช่วยหายใจที่มีสติและไม่รุกรานบางชนิดได้ปรับปรุงความอิ่มตัวของออกซิเจนเมื่อนอนหงายเป็นเวลาสองสามชั่วโมง อย่างไรก็ตาม การดำเนินการนี้ไม่สามารถทำได้ง่ายสำหรับผู้ป่วยทุกราย และยังอาจทำให้เกิดภาวะแทรกซ้อนได้อีกด้วย
หากผู้ป่วยมีภาวะปอดล้มเหลวเฉียบพลันและรุนแรง (ARDS, โรคระบบทางเดินหายใจเฉียบพลัน) การช่วยหายใจแบบไม่รุกรานจะไม่เพียงพออีกต่อไป ผู้ป่วยจะต้องได้รับการระบายอากาศแบบรุกราน แพทย์นำเขาเข้าสู่อาการโคม่าเทียมและใส่ท่อช่วยหายใจเข้าไปในปอด (ใส่ท่อช่วยหายใจ) ผู้ป่วยโควิด-19 ประมาณครึ่งหนึ่งในหอผู้ป่วยหนักต้องการเครื่องช่วยหายใจ หากเกิดภาวะปอดล้มเหลว จะไม่มีข้อห้ามใดๆ และการรักษาอื่นๆ หมดลงแล้ว การระบายอากาศผ่านระบบ ECMO (การเติมออกซิเจนด้วยเมมเบรนนอกร่างกาย) เป็นไปได้
เจ้าหน้าที่คลินิกสวมอุปกรณ์ป้องกันพิเศษเมื่อรักษาผู้ป่วยโควิด 19 เพราะเมื่อสวมหน้ากากช่วยหายใจ ระหว่างการใส่ท่อช่วยหายใจ และเมื่อเชื่อมต่อกับเครื่องช่วยหายใจ ละอองที่มีไวรัสอาจเข้าไปในอากาศได้
สารกันเลือดแข็ง
ดังที่ได้กล่าวไว้ข้างต้น การติดเชื้อ Sars-CoV-2 จะเพิ่มความเสี่ยงของการเกิดลิ่มเลือด สิ่งเหล่านี้สามารถทำให้เกิดเส้นเลือดอุดตันที่ปอดถึงตายได้ แพทย์จะตอบโต้โดยให้ยาต้านการแข็งตัวของเลือด
ยาต้านไวรัส
นับตั้งแต่เริ่มมีการระบาดใหญ่ ยาต้านไวรัสบางชนิดได้รับการอนุมัติให้รักษาโควิด-19
วิธีการรักษาหลายวิธีในปัจจุบันยังคงอยู่ในการทดลองทางคลินิก ดังนั้น แพทย์จึงอาจใช้ยาอื่นๆ ได้เช่นกัน โดยส่วนใหญ่เป็นส่วนหนึ่งของการศึกษาเกี่ยวกับการรักษาโควิด-19
เรมเดซิเวียร์
ยาต้านไวรัสเรมเดซิเวียร์เป็นยาตัวแรกที่คณะกรรมาธิการยุโรปอนุมัติตามเงื่อนไขสำหรับการรักษาโควิด-19
ยาอีโบลาได้รับการแนะนำสำหรับการรักษา Covid-19 ในผู้ใหญ่และวัยรุ่นตั้งแต่อายุ 12 ปี และมีน้ำหนักอย่างน้อย 40 กิโลกรัม ตามข้อกำหนดการรับเข้าเรียน ผู้ป่วยเหล่านี้ต้องทนทุกข์ทรมานจากโรคปอดบวมและต้องการออกซิเจน
ผู้ป่วยจะได้รับ Remdesivir เป็นเวลาห้าวัน หากไม่มีการปรับปรุง การบำบัดด้วยยาสามารถขยายได้ถึงสิบวัน
ในการศึกษา แพทย์พบว่า remdesivir สามารถย่นระยะเวลาของโรคในผู้ป่วยเหล่านี้และบรรเทาโรคร้ายแรงได้ ถ้าเป็นไปได้ ควรให้ยาในระยะแรกของโรค เช่น ภายในสิบวันแรกหลังจากเริ่มมีอาการ
จากความรู้ในปัจจุบัน เรมเดซิเวียร์ไม่สามารถบรรลุผลประโยชน์ใดๆ ในผู้ป่วยที่ไม่ต้องการการบำบัดด้วยการช่วยหายใจ
ไม่แนะนำวิธีแก้ไข
การศึกษาต่างๆ ยังศึกษาประสิทธิภาพของยาอื่นๆ กับโควิด-19 ด้วย อย่างไรก็ตาม สิ่งเหล่านี้ไม่แสดงผลใดๆ หรือแม้แต่ทำให้อัตราการรอดชีวิตของผู้ป่วยแย่ลงไปอีก การเยียวยาที่ไม่แนะนำเหล่านี้รวมถึง:
- คลอโรควิน / ไฮโดรคลอโรควิน
- โลปินาเวียร์ / ริโทนาเวียร์
- อะซิโทรมัยซิน
- อินเตอร์เฟอรอน ß-1b
การบำบัดด้วยภูมิคุ้มกัน
ความเป็นไปได้อีกประการหนึ่งในการรักษาผู้ป่วยโควิด-19 ก็คือสิ่งที่เรียกว่า "การบำบัดด้วยภูมิคุ้มกัน" มีการให้ยาที่ส่งผลต่อระบบภูมิคุ้มกันและทำให้สภาพของผู้ป่วยดีขึ้น
เดกซาเมทาโซน
ยาแก้อักเสบ dexamethasone ถูกใช้ในการรักษาโรคอักเสบมานานแล้ว อย่างไรก็ตาม ตัวแทนยังสามารถแสดงเพื่อลดอัตราการเสียชีวิตในหลักสูตรรุนแรงของ Covid-19
ในการศึกษาก่อนหน้านี้ ผลกระทบนี้เด่นชัดที่สุดในผู้ป่วยที่อยู่ในอาการโคม่าและต้องได้รับการระบายอากาศแบบแพร่กระจาย นั่นคือ ในผู้ป่วยที่มีโรคร้ายแรงถึงขั้นวิกฤต หากโรคโควิด 19 มีมานานกว่าเจ็ดวัน dexamethasone สามารถปรับปรุงการพยากรณ์โรคของผู้ป่วยได้
ในคนที่ไม่ได้รับออกซิเจน การใช้ dexamethasone ไม่มีผล
การรักษาผู้ป่วยด้วย dexamethasone จะเพิ่มความเสี่ยงในการติดเชื้อแบคทีเรียเพิ่มเติม นอกจากนี้ผู้ที่ได้รับผลกระทบจะขับอนุภาคไวรัสที่ติดต่อได้นานกว่าปกติ
ไม่แนะนำวิธีแก้ไข
ผลของยากระตุ้นภูมิคุ้มกันชนิดอื่นๆ ที่ต้านไวรัสโคโรน่าก็ได้รับการทดสอบเช่นกัน อย่างไรก็ตาม การศึกษาให้ผลลัพธ์เชิงลบเพื่อไม่ให้แนะนำให้ใช้:
- อนาคินรา
- โทซิลิซูแมบ (TCZ)
ส่วนผสมของเดกซาเมทาโซนและเรมเดซิเวียร์
การใช้ยาเด็กซาเมทาโซนร่วมกับเรมเดซิเวียร์ร่วมกันสามารถพิจารณาได้ในโรคร้ายแรงด้วยการบำบัดด้วยออกซิเจน อย่างไรก็ตาม ยังไม่มีผลการศึกษาที่เชื่อถือได้สำหรับการรักษาด้วยยาต้านไวรัสและยาแก้อักเสบร่วมกัน อย่างไรก็ตาม ผู้เชี่ยวชาญมองว่าระยะเวลาของการเจ็บป่วยอาจสั้นลงได้ผ่านการให้ยาเหล่านี้พร้อมกัน
โมโนโคลนอลแอนติบอดี
โมโนโคลนัลแอนติบอดีเป็นแอนติบอดีเทียมที่สร้างขึ้นในห้องปฏิบัติการโดยใช้แบบจำลองของแอนติบอดีตามธรรมชาติที่มีประสิทธิภาพเป็นพิเศษ เช่นเดียวกับแอนติบอดีตามธรรมชาติ พวกมันป้องกันไม่ให้ไวรัสเข้าสู่เซลล์ร่างกายเพื่อที่จะเพิ่มจำนวนขึ้นที่นั่น เหนือสิ่งอื่นใด สิ่งเหล่านี้มีจุดมุ่งหมายเพื่อปกป้องผู้ป่วยที่มีความเสี่ยงสูงที่จะเป็นโรคร้ายแรง อย่างไรก็ตาม ยาเหล่านี้ใช้ได้เฉพาะในระยะเริ่มต้นของโรคเท่านั้น ในสหรัฐอเมริกา ยาดังกล่าวสองชนิดได้รับการอนุมัติฉุกเฉินแล้ว ยังไม่มีการขออนุมัติในยุโรป อย่างไรก็ตาม หากไม่มีตัวเลือกอื่นๆ ก็สามารถใช้ที่นี่ได้เช่นกัน สำหรับข้อมูลเพิ่มเติมเกี่ยวกับโมโนโคลนอลแอนติบอดี โปรดอ่าน ประโยชน์ของยาโมโนโคลนัลแอนติบอดีมีอะไรบ้าง ?
การบำบัดด้วยพลาสม่า
แนวทางการบำบัดด้วยโคโรนาอีกวิธีหนึ่งที่เป็นไปได้คือการบำบัดด้วยพลาสมา ผู้ป่วยได้รับการบริจาคเลือดจากผู้ป่วยที่หายดีแล้ว เป้าหมาย: แอนติบอดีจำเพาะต่อ Sars-CoV-2 ซึ่งผู้ป่วยที่ฟื้นตัวได้ก่อตัวขึ้นแล้ว ควรช่วยเหลือผู้ป่วยโควิด-19 ที่ป่วยหนักผ่านการบริจาค
การใช้พลาสมาระยะพักฟื้นก่อนหน้านี้สำหรับการติดเชื้อไวรัสอื่นๆ (Sars-CoV = เชื้อก่อโรคซาร์ส, Mers-CoV = เชื้อก่อโรคของเมอร์ส, อีโบลาไวรัส) ได้แสดงผลลัพธ์ที่แตกต่างกัน ประสิทธิภาพของ Covid-19 ยังไม่ได้รับการพิสูจน์อย่างเพียงพอ ดังนั้นจึงไม่แนะนำให้ใช้นอกการศึกษาทางคลินิกในปัจจุบัน
ยาปฏิชีวนะ
หากผู้ป่วยสงสัยว่ามีการติดเชื้อแบคทีเรียและ / หรือภาวะติดเชื้อ (ภาวะเลือดเป็นพิษจากแบคทีเรีย) แพทย์ที่เข้าร่วมจะสั่งยาปฏิชีวนะ
การให้ยาปฏิชีวนะเพื่อป้องกันโรคโดยไม่มีข้อบ่งชี้เฉพาะของการติดเชื้อแบคทีเรียนั้นไม่สมเหตุสมผล
มาตรการทั่วไปในโรงพยาบาล
ในการรักษา Covid-19 แพทย์ยังใช้มาตรการทั่วไปต่างๆ:
- การบำบัดด้วยของเหลวแบบจำกัด: ของเหลวมากเกินไปอาจทำให้ปริมาณออกซิเจนใน Covid-19 แย่ลง
- การติดตามผู้ป่วยอย่างใกล้ชิด: แพทย์รับรู้ถึงความก้าวหน้าที่รุนแรงในระยะเริ่มแรก
- การเริ่มต้นของการป้องกันโรคลิ่มเลือดอุดตันอย่างสม่ำเสมอ
- การพิจารณาโรคร่วม (comorbidities) ในการรักษา
- การให้ออกซิเจนตามต้องการ
- การควบคุมพารามิเตอร์การอักเสบ, การทำงานของไต, ค่าตับ, การแข็งตัวของเลือดอย่างสม่ำเสมอ
อาจจำเป็นต้องเข้ารับการรักษาในหอผู้ป่วยหนัก รวมถึงการช่วยหายใจหากโรครุนแรง
เลิกจ้างช่วงโควิด-19
ผู้ป่วยโควิด-19 ได้รับอนุญาตให้ออกจากคลินิกหรือที่แยกได้เมื่อใด ขึ้นอยู่กับว่าการติดเชื้อ coronavirus เป็นอย่างไร
ผู้ป่วยที่ติดเชื้อโควิด-19 ขั้นรุนแรงที่ต้องพึ่งพาออกซิเจนในระหว่างการรักษาจะต้องไม่มีอาการอย่างน้อย 48 ชั่วโมง นอกจากนี้ การทดสอบ Corona PCR ต้องเป็นค่าลบ นอกจากนี้การปลดปล่อยจะเกิดขึ้นไม่เร็วกว่าสิบวันหลังจากเริ่มมีอาการ
ผู้ที่ติดเชื้อโควิด-19 เพียงเล็กน้อยและไม่ต้องการออกซิเจน จะถูกปล่อยออกจากโรงพยาบาลหากปราศจากอาการเป็นเวลา 48 ชั่วโมง อย่างไรก็ตาม ที่นี่เช่นกัน การปลดปล่อยจะเกิดขึ้นภายในสิบวันหลังจากเริ่มมีอาการ
ผู้ป่วยโควิด-19 ที่ไม่แสดงอาการอาจไม่สามารถแยกตัวออกได้จนกว่าจะมีการตรวจพบ Sars-CoV-2 ในเบื้องต้นเป็นเวลา 10 วัน
ในผู้ป่วยที่มีภูมิคุ้มกันบกพร่องแต่กำเนิดหรือได้มา เช่นเดียวกับผู้ที่กำลังรับการบำบัดที่กดภูมิคุ้มกัน (เช่น เคมีบำบัด) สารที่ติดเชื้อไวรัสอาจถูกขับออกมาเป็นระยะเวลานานขึ้น การตัดสินใจจำหน่ายจะทำเป็นรายบุคคลในแต่ละกรณีเสมอ
การฟื้นฟูหลังการติดเชื้อ coronavirus
การฟื้นฟูสมรรถภาพ (กายภาพบำบัด) มีประโยชน์อย่างยิ่งหลังจากเกิดโรคโควิด-19 ที่ร้ายแรงหรือถึงขั้นวิกฤต สิ่งนี้สามารถเริ่มได้ในหอผู้ป่วยปกติของโรงพยาบาล และสามารถดำเนินการแบบผู้ป่วยในหรือผู้ป่วยนอกหลังจากที่ผู้ป่วยออกจากโรงพยาบาลแล้วจุดสนใจหลักของการทำกายภาพบำบัดคือการฟื้นฟูการทำงานของปอด นั่นคือเหตุผลที่มักเกิดขึ้นในคลินิกโรคปอด
เกณฑ์ต่อไปนี้เป็นข้อกำหนดเบื้องต้นสำหรับการบำบัดหลังจากการติดเชื้อ coronavirus:
- อาการลดลงอย่างน้อยสองวัน
- การหายใจและการไหลเวียนมีความเสถียร
- ผู้ป่วยกลับมาอยู่ในหอผู้ป่วยปกติหลังห้องไอซียู
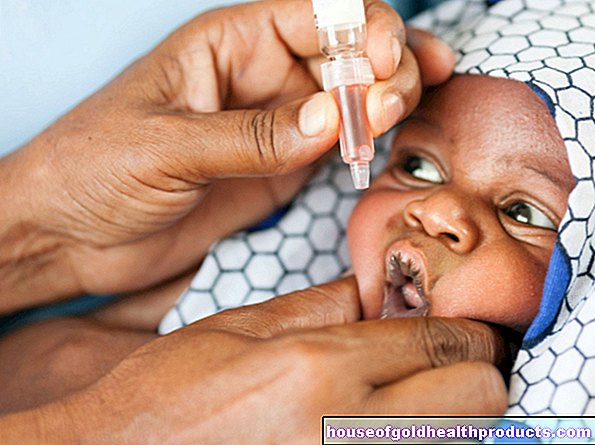
Coronavirus: การฉีดวัคซีน
จนถึงตอนนี้ วัคซีนป้องกัน coronavirus สี่ชนิดได้รับการอนุมัติชั่วคราวในสหภาพยุโรป การศึกษายืนยันว่าวัคซีนที่มีอยู่ทั้งหมดมีประสิทธิภาพสูง การป้องกันภูมิคุ้มกันจะคงอยู่นานเท่าใดก็ยังเปิดอยู่ จากข้อมูลขององค์การอนามัยโลก วัคซีนอื่นๆ อีกกว่า 200 ตัวยังคงอยู่ระหว่างการพัฒนา ยังไม่ชัดเจนว่าผู้สมัครรายใดจะได้รับการยอมรับในที่สุด
ข้อมูลเพิ่มเติมเกี่ยวกับประสิทธิภาพ ผลข้างเคียง และหลักการดำเนินการของวัคซีนต้านไวรัสโคโรน่าทั้งหมดที่มีอยู่ในปัจจุบันในเยอรมนี สามารถดูได้ที่นี่
วัคซีนโคโรน่า ผลข้างเคียง
เช่นเดียวกับยาทั้งหมด วัคซีนโคโรนาสายพันธุ์ใหม่ก็มีผลข้างเคียงเช่นกัน ไม่พบสารออกฤทธิ์ BioNTech / Pfizer หรือของ Moderna ที่มีเหตุการณ์ร้ายแรงใดๆ
อย่างไรก็ตาม ประมาณ 90 เปอร์เซ็นต์ของผู้ที่ฉีดวัคซีนสังเกตเห็นอาการเล็กน้อยถึงปานกลาง แต่จะค่อยๆ หายไปหลังจากผ่านไปหลายชั่วโมงเหลือเพียงสองสามวัน โดยปกติสิ่งเหล่านี้เป็นปฏิกิริยาทั่วไปของระบบภูมิคุ้มกันต่อไวรัส ซึ่งรวมถึง:
- ปวดหัว
- ปวดและบวมบริเวณที่ฉีด
- ความเหนื่อยล้า
- ไข้และหนาวสั่น
- เจ็บกล้ามเนื้อ
อาการภูมิแพ้อาจเกิดขึ้นได้เช่นกัน อย่างไรก็ตาม ปฏิกิริยาอะนาไฟแล็กติกอย่างรุนแรงนั้นหายากมาก
คุณสามารถอ่านข้อมูลเพิ่มเติมเกี่ยวกับผลข้างเคียงที่อาจเกิดขึ้นและคำถามเกี่ยวกับผลกระทบที่หายากและระยะยาวได้ในบทความ: การฉีดวัคซีนป้องกันโควิด-19: ผลข้างเคียง
ตารางการฉีดวัคซีน
โดยพื้นฐานแล้ว ประชากรทั้งหมดควรได้รับวัคซีน อย่างไรก็ตามในตอนแรกจะมีวัคซีนเพียงไม่กี่โดสเท่านั้น คณะกรรมการการฉีดวัคซีนถาวร (STIKO) ที่สถาบัน Robert Koch จึงได้จัดลำดับความสำคัญของกลุ่มคนที่จะได้รับการฉีดวัคซีนโดยร่วมมือกับสภาจริยธรรมแห่งเยอรมนีและ Leopoldina ดังนั้น กลุ่มประชากรต่อไปนี้ควรได้รับวัคซีนโคโรนาเป็นสำคัญ:
- ผู้ที่มีโอกาสเป็นโรคร้ายแรง คนชรา คนที่เคยป่วยมาก่อน)
- คนที่ดูแล ดูแล และรักษาผู้ป่วย COVID-19 (เช่น แพทย์ ผู้ดูแล พยาบาล พยาบาล)
- บุคคลที่ดำเนินชีวิตสาธารณะและงานราชการ (เช่น ครู เจ้าหน้าที่ตำรวจ)
คุณสามารถอ่านลำดับที่ควรให้วัคซีนได้ที่นี่
ป้องกัน
จนกว่าการฉีดวัคซีนจะทำให้ประชากรส่วนใหญ่มีภูมิคุ้มกันต่อไวรัส มาตรการป้องกันอื่นๆ ก็มีความสำคัญเป็นพิเศษ
วัคซีนไข้หวัดใหญ่และปอดบวม
หนึ่งในมาตรการป้องกันโควิด-19 คือการดูใบรับรองการฉีดวัคซีนสีเหลือง การฉีดวัคซีนไข้หวัดใหญ่และปอดบวมไม่สามารถป้องกันการติดเชื้อ coronavirus ได้ อย่างไรก็ตาม โรคปอดบวมหรือโรคไข้หวัดใหญ่ อาจทำให้หลักสูตรของ Covid-19 ยากขึ้นมาก เพราะร่างกายต้องต่อสู้กับการติดเชื้อ 2 อย่างพร้อมกัน
คณะกรรมการการฉีดวัคซีนถาวร (STIKO) ของสถาบัน Robert Koch แนะนำให้ผู้ที่มีอาการป่วยก่อนหน้านี้และผู้สูงอายุบางรายได้รับการฉีดวัคซีนป้องกันไข้หวัดใหญ่และปอดบวม
คุณสามารถทราบได้ว่าเมื่อใดที่ STIKO แนะนำให้ฉีดวัคซีนในหัวข้อ "การฉีดวัคซีน" พิเศษของเรา
ป้องกันการติดเชื้อ
กฎที่เรียกว่า AHA ช่วยป้องกันการติดเชื้อ Sars-CoV-2 AHA ย่อมาจาก:
- รักษาระยะห่าง
- ปฏิบัติตามมาตรการสุขอนามัย
- ใส่แมสทุกวัน
มาตรการเพิ่มเติมประกอบด้วยการระบายอากาศอย่างสม่ำเสมอและการใช้แอพเตือน Corona
รักษาระยะห่าง
มาตรการที่เด็ดขาดเพื่อหลีกเลี่ยงการติดเชื้อ coronavirus คือการรักษาระยะห่างที่เพียงพอจาก (อาจ) ผู้ติดเชื้อ กฎนี้ไม่ได้บังคับใช้เฉพาะกับผู้ที่ได้รับการพิสูจน์แล้วว่าติดเชื้อเท่านั้น คุณต้องรักษาระยะห่างจากผู้อื่นในชีวิตประจำวันให้เพียงพอเพื่อป้องกันการติดเชื้อ ด้วยวิธีนี้ คุณสามารถลดความเสี่ยงที่ผู้ที่ติดเชื้อโดยไม่มีอาการจะแพร่เชื้อไวรัสไปยังคุณโดยไม่มีใครสังเกต
มาตรการสุขอนามัย
สุขอนามัยที่ดีเป็นสิ่งสำคัญในการต่อสู้กับเชื้อโรคโควิด-19 เหนือสิ่งอื่นใด ให้ล้างมืออย่างสม่ำเสมอและทั่วถึง - อย่างน้อย 20 วินาทีด้วยน้ำอุ่นและสบู่ น้ำยาฆ่าเชื้อที่มือจากระดับ "จำกัดไวรัส" ยังเหมาะสำหรับการเอาไวรัสออกจากมือ
มาสก์ทุกวัน
มาสก์ประจำวันที่เรียกว่าผ้าปิดปากและจมูกที่เรียบง่าย พวกเขาสามารถดักจับละอองทางเดินหายใจบางส่วนและในกรณีของการติดเชื้อ - ปกป้องผู้อื่นจากละอองที่มีไวรัสของตัวเอง หน้ากากทุกวันปกป้องผู้สวมใส่ตัวเองได้ดีน้อยลง แต่โดยเฉพาะอย่างยิ่งหากพวกเขาสวมใส่กันอย่างแพร่หลายโดยประชากร พวกเขาสามารถควบคุมการแพร่และการแพร่กระจายของ Sars-CoV-2 ได้อย่างมีนัยสำคัญ
โดยทั่วไปมีวัสดุปิดปากและจมูกหลายประเภทที่สามารถใช้เป็นเกราะป้องกันด้านหน้าทางเดินหายใจ:
- หน้ากากอนามัยแบบใช้แล้วทิ้ง
- หน้ากากอนามัยแบบใช้ซ้ำได้ (สำหรับทุกวัน)
- หน้ากากอนามัย
- ผ้าพันคอ ผ้าคลุมไหล่ หรือเสื้อผ้าอื่นๆ
ในช่วงการระบาดของโคโรนาไวรัสปี 2020 รัฐบาลเยอรมันได้ออกข้อกำหนดเรื่องหน้ากาก จำเป็นต้องสวมหน้ากากแบบเห็นหน้าในระบบขนส่งสาธารณะและในร้านค้า คุณสามารถหาข้อมูลเพิ่มเติมเกี่ยวกับเรื่องนี้ได้ในบทความ "ข้อกำหนดของหน้ากาก: ข้อมูลที่สำคัญที่สุด"
แอพเตือนโคโรน่า
แอปเตือนโคโรนาของรัฐบาลกลางมีให้ใช้งานตั้งแต่กลางเดือนมิถุนายน 2020 ควรช่วยในการติดตามการติดเชื้ออย่างรวดเร็ว แอพเตือน Corona ทำงานผ่าน Bluetooth ด้วยวิธีนี้ โทรศัพท์มือถือจะกำหนดว่าบุคคลใดเข้าใกล้ผู้อื่นที่ติดตั้งแอปด้วย ระยะเวลาของการเผชิญหน้าจะถูกบันทึกไว้ด้วย ใครก็ตามที่มีการติดต่อกับบุคคลที่ได้รับการพิสูจน์ว่าติดเชื้อจะได้รับคำเตือนในภายหลัง
คุณสามารถค้นหาว่าแอปทำงานอย่างไรในบทความ "แอปติดตามโคโรนา: ข้อเท็จจริงที่สำคัญที่สุด"
ทำลายห่วงโซ่ของการติดเชื้อ
หากคุณต้องการทำลายห่วงโซ่ของการติดเชื้อ จะต้องระบุผู้ติดเชื้ออย่างรวดเร็ว (โดยใช้การทดสอบ) และแยกออก สิ่งสำคัญคือต้องระบุผู้ติดต่อของผู้ประสบภัยโคโรนาจากสภาพแวดล้อมทางวิชาชีพและส่วนตัวอย่างรวดเร็วและทดสอบด้วย ผู้ได้รับผลกระทบต้องกักตัวที่บ้าน 14 วัน
เป้าหมายของมาตรการนี้อยู่เหนือสิ่งอื่นใดเพื่อหลีกเลี่ยงจำนวนการติดเชื้อที่เพิ่มขึ้นอย่างรวดเร็วและทำให้เกิดคลื่นของโรคโควิด 19 ทั้งนี้เพื่อป้องกันโครงสร้างอุปทาน (เช่น บริการฉุกเฉิน โรงพยาบาล) จากการบรรทุกเกินพิกัด
ระวังในการเดินทาง
เนื่องจากโคโรนาไวรัสได้แพร่กระจายไปทั่วโลก สิ่งสำคัญคือต้องตรวจสอบให้แน่ใจว่าได้ปฏิบัติตามมาตรการป้องกันความปลอดภัยและสุขอนามัยทั้งหมดเมื่อเดินทาง
กระทรวงการต่างประเทศของรัฐบาลกลางได้ออกคำเตือนการเดินทางสำหรับประเทศที่เปลี่ยนแปลงเนื่องจาก Sars-CoV-2 เหล่านี้เป็นประเทศที่มีจำนวนผู้ติดเชื้อสูง
คุณสามารถค้นหาประเทศเหล่านี้ได้ในบทความ "ไวรัสโคโรนา: นี่คือพื้นที่เสี่ยง"
หากคุณกำลังวางแผนวันหยุดพักผ่อนหรือการเดินทางอื่น โปรดแจ้งตัวเองล่วงหน้าเกี่ยวกับกฎระเบียบที่บังคับใช้ในประเทศวันหยุดตลอดจนผลที่ตามมาที่อาจเกิดขึ้นในการเดินทางกลับของคุณ เมื่อเดินทางกลับจากต่างประเทศไปยังเยอรมนี อาจจำเป็นต้องตรวจโคโรนาหรือกักกันที่บ้านเพื่อป้องกันโรค เพื่อป้องกันไม่ให้ตัวเลขการติดเชื้อทั่วประเทศกลับมาระบาดอีกครั้ง
โควิด-19 ในเด็ก
เด็กอาจมีโอกาสติดเชื้อ coronavirus น้อยกว่าผู้ใหญ่ ซึ่งน้อยกว่าเด็กที่มีผลตรวจเป็นบวก อย่างไรก็ตาม จำนวนผู้ป่วยที่ไม่รายงานอาจสูงเป็นพิเศษสำหรับพวกเขา เนื่องจากพวกเขาไม่แสดงอาการใดๆ บ่อยกว่าผู้ใหญ่ หากพวกเขาล้มป่วย อาการของโรคก็จะรุนแรงขึ้นเช่นกัน และหลักสูตรที่รุนแรงนั้นหาได้ยาก จนถึงขณะนี้ ทราบเฉพาะการเสียชีวิตในเด็กที่เกี่ยวข้องกับโควิด-19 เหตุผลสำหรับเรื่องนี้ยังไม่ชัดเจน
เด็กติดเชื้อโควิด-19 มากแค่ไหน?
นอกจากนี้ยังไม่สามารถสรุปได้อย่างชัดเจนว่าเด็กที่ติดเชื้อเป็นโรคติดต่อได้อย่างไร การศึกษาก่อนหน้านี้ได้ให้ผลลัพธ์ที่แตกต่างกันในเรื่องนี้ อย่างไรก็ตาม ผู้เชี่ยวชาญในปัจจุบันสันนิษฐานว่าไม่มีความแตกต่างอย่างมีนัยสำคัญระหว่างเด็กและผู้ใหญ่ในแง่ของการติดเชื้อ อย่างไรก็ตาม เด็กเล็กมักติดต่อได้น้อยกว่าเด็กโต วัยรุ่น และผู้ใหญ่
บทบาทของโรงเรียนในการแพร่กระจายของโรคระบาดยังไม่ได้รับการชี้แจงอย่างเต็มที่ คุณสามารถค้นหาสถานะความรู้ในหัวข้อนี้ในบทความ Corona spread: โรงเรียนมีบทบาทอย่างไร
อาการ Covid-19 ในเด็ก
เมื่อเด็กติดเชื้อ Sars-CoV-2 การติดเชื้อจะไม่รุนแรงในกรณีส่วนใหญ่ กล่าวคือ เด็กส่วนใหญ่แสดงอาการเพียงเล็กน้อยหรือไม่มีเลย นี่คือวิธีที่นักวิทยาศาสตร์อธิบายจำนวนเคสที่ค่อนข้างต่ำ: เนื่องจากเด็กมีอาการน้อยลง พวกเขาจึงได้รับการทดสอบน้อยกว่าด้วย
อาการโคโรนาต่างๆ อาจเกิดขึ้นในเด็กได้เช่นกัน ซึ่งรวมถึง:
- ไข้
- ไอ
- เจ็บคอ
- อาการเกี่ยวกับระบบทางเดินอาหาร (ท้องเสีย คลื่นไส้ อาเจียน)
ข้อร้องเรียนเกี่ยวกับระบบทางเดินอาหาร (เช่น ท้องร่วง) พบได้บ่อยในเด็กที่ติดเชื้อโควิด-19 มากกว่าผู้ใหญ่ อย่างไรก็ตาม ในบางกรณี เด็ก ๆ จะไม่แสดงอาการบ่นใดๆ เลย เช่น อาการไอ หายใจลำบาก หรือปอดบวม
เด็กที่ติดเชื้อแต่สุขภาพดีอย่างเห็นได้ชัด - เช่นเดียวกับผู้ใหญ่ - สามารถแพร่เชื้อไวรัสได้!
ปัจจัยเสี่ยงและภาวะแทรกซ้อนในเด็ก
โควิด-19 อาจเป็นเรื่องยากในทารกและเด็กเล็ก - แต่น้อยกว่าในผู้ใหญ่
โรคที่มีอยู่ก่อนมีบทบาทสำคัญในการติดเชื้อ coronavirus ในเด็ก โดยเฉพาะอย่างยิ่ง:
- โรคปอด เช่น โรคหอบหืด
- โรคหัวใจ เช่น โรคหัวใจพิการแต่กำเนิด
กลุ่มอาการอักเสบเฉียบพลันในโรคโควิด-19
กุมารแพทย์รายงานมากขึ้นเกี่ยวกับปฏิกิริยาการอักเสบที่อาจเกิดขึ้นทั่วร่างกายของเด็กที่ติดเชื้อโคโรนา หน่วยงานโรคแห่งยุโรป (ECDC) เรียกโรคนี้ว่า "กลุ่มอาการอักเสบเรื้อรังในเด็ก (PIMS)" ร่วมกับ "กลุ่มอาการช็อกจากสารพิษ (TSS) PIMS-TSS นี้คล้ายกับโรคคาวาซากิ ซึ่งเป็นอาการอักเสบรุนแรงของหลอดเลือด (vasculitis) ในเด็ก
การอักเสบรุนแรงนี้สามารถเกิดขึ้นได้กับโรคติดเชื้ออื่นๆ โดยรวมแล้วเป็นภาวะแทรกซ้อนที่หายาก สมาคมโรคติดเชื้อในเด็กแห่งเยอรมนี (DGPI) เน้นย้ำว่า การสะสมของกลุ่มอาการอักเสบจากการอักเสบสูง (hyperinflammation syndrome) ที่เกี่ยวข้องกับโควิด-19 จะต้องได้รับการสังเกตเพิ่มเติม มีทะเบียนผู้อยู่อาศัยแยกต่างหากเพื่อการนี้
จนถึงขณะนี้ยังไม่มีหลักฐานโดยตรงว่าการติดเชื้อ Sars-CoV-2 เป็นสาเหตุของโรค hyperinflammation
อาการของ hyperinflammation syndrome
อาการต่อไปนี้เกิดขึ้นระหว่างการอักเสบมากเกินไป:
- ไข้
- ผื่นที่ผิวหนัง (exanthema)
- เยื่อบุตาอักเสบ (เยื่อบุตาอักเสบ)
- Polyserositis (การอักเสบของฟันผุในร่างกาย)
- ข้อร้องเรียนเกี่ยวกับระบบทางเดินอาหาร
- อาการบวมน้ำ
- ช็อก
ยา
ในกรณีส่วนใหญ่ การรักษาด้วยยาปฏิชีวนะจะเริ่มขึ้น นอกจากนี้ แพทย์ยังให้ยาสเตียรอยด์ต้านการอักเสบ (เช่น เดกซาเมทาโซน อิมมูโนโกลบูลินขนาดสูง และกรดอะซิติลซาลิไซลิกในบางครั้ง) สำหรับการอักเสบมากเกินไป หากการรักษาไม่ได้ผล สามารถใช้อินเตอร์ลิวกินส์ได้
อาการ hyperinflammatory เหล่านี้ส่วนใหญ่อยู่ภายใต้การควบคุมภายในสองสามวัน เฉพาะในกรณีที่แยกได้เท่านั้น เด็กต้องได้รับการรักษาด้วยการเติมออกซิเจนด้วยเยื่อหุ้มเซลล์นอกร่างกาย (ECMO) ต่อภาวะปอดล้มเหลวเฉียบพลัน
ผลทางจิตวิทยาของเด็กและวัยรุ่น
ชีวิตประจำวันภายใต้สภาวะโรคระบาดได้เปลี่ยนแปลงชีวิตประจำวันของเด็กและวัยรุ่นไปอย่างมาก ตัวเลือกการติดต่อที่จำกัดในศูนย์รับเลี้ยงเด็ก โรงเรียน หรือสโมสรกีฬา ข้อจำกัดเหล่านี้บางครั้งอาจหมายถึงความเครียดทางอารมณ์อย่างมาก เป็นผลให้การร้องเรียนทางจิตวิทยาเพิ่มขึ้นอย่างรวดเร็วในการระบาดใหญ่ เป็นผลให้เด็กบางคนพัฒนาปัญหาด้านพฤติกรรมหรือแม้กระทั่งความผิดปกติทางจิต
คุณสามารถหาข้อมูลเพิ่มเติมเกี่ยวกับผลทางจิตวิทยาของเด็กและวัยรุ่น อาการและเคล็ดลับในการรับมือกับสถานการณ์ที่ตึงเครียดเหล่านี้ได้ที่นี่
คำถามที่พบบ่อยเกี่ยวกับ Sars-CoV-2
คุณมีคำถามใด ๆ เกี่ยวกับ coronavirus หรือไม่? ในหน้าหัวข้อ "การติดเชื้อ Coronavirus" คุณจะพบคำตอบสำหรับคำถามที่พบบ่อยเกี่ยวกับหัวข้อของ coronavirus ในคำถามที่พบบ่อย
แท็ก: tcm ดูแลผู้สูงอายุ ยาประคับประคอง