โรคออสเลอร์
Ricarda Schwarz เรียนแพทย์ใน Würzburg ซึ่งเธอสำเร็จการศึกษาระดับปริญญาเอกด้วย หลังจากทำงานหลากหลายด้านในการฝึกปฏิบัติทางการแพทย์ (PJ) ในเมืองเฟลนส์บวร์ก ฮัมบูร์ก และนิวซีแลนด์ ตอนนี้เธอทำงานด้านรังสีวิทยาและรังสีวิทยาที่โรงพยาบาลมหาวิทยาลัยทูบิงเงน
ข้อมูลเพิ่มเติมเกี่ยวกับผู้เชี่ยวชาญของ เนื้อหา ทั้งหมดได้รับการตรวจสอบโดยนักข่าวทางการแพทย์โรค Osler เป็นโรคทางพันธุกรรมที่หาได้ยาก ซึ่งหลอดเลือดขยายตัวผิดปกติในส่วนต่างๆ ของร่างกาย หลอดเลือดเหล่านี้เปราะบางได้ง่าย ซึ่งเป็นสาเหตุให้เลือดออกบ่อย เช่น เลือดกำเดาไหล การรักษายังไม่สามารถทำได้ อย่างไรก็ตาม ตัวเลือกการรักษาตามอาการต่างๆ ช่วยให้คนส่วนใหญ่ใช้ชีวิตได้ตามปกติ ที่นี่คุณสามารถอ่านทุกสิ่งที่คุณจำเป็นต้องรู้เกี่ยวกับโรค Osler's
รหัส ICD สำหรับโรคนี้: รหัส ICD เป็นรหัสที่เป็นที่ยอมรับในระดับสากลสำหรับการวินิจฉัยทางการแพทย์ สามารถพบได้เช่นในจดหมายของแพทย์หรือในใบรับรองความสามารถในการทำงาน I78

โรค Osler: คำอธิบาย
โรค Osler (Rendu-Osler-Weber syndrome) ได้รับการตั้งชื่อตามผู้ค้นพบและยังเป็นที่รู้จักกันในนาม telangiectasia ตกเลือดทางพันธุกรรม (HHT) คำนี้ปกปิดลักษณะสำคัญของโรคนี้แล้ว:
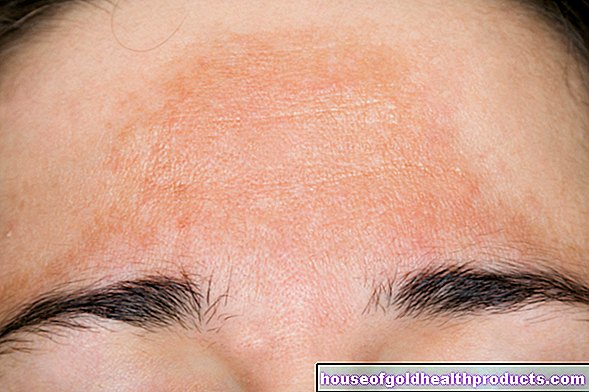
“กรรมพันธุ์” หมายความว่า เป็นโรคที่สืบทอดมา คำว่า "hemorrhagic" มาจากภาษากรีก "haima" (เลือด) และ "rhegnynai" (กระแสน้ำ) และอธิบายการตกเลือดที่เกิดขึ้นในโรค Osler's เช่น เลือดกำเดาไหล ไอเป็นเลือด หรือมีเลือดออกในทางเดินอาหาร คำว่า "telangiectasia" ยังมาจากภาษากรีก: "telos" (กว้าง), "angeion" (เรือ) และ "ektasis" (การขยาย) ข้อมูลนี้อธิบายอาการผิวหนังสีแดงที่มีลักษณะเฉพาะที่มองเห็นได้ชัดเจนบนใบหน้า สิ่งเหล่านี้คือการขยายตัวทางพยาธิวิทยาของหลอดเลือดที่เล็กที่สุด (เส้นเลือดฝอย)
ไม่มีข้อมูลที่เชื่อถือได้เกี่ยวกับอุบัติการณ์ของโรค Osler Deutsches Ärzteblatt อธิบายว่า 1 ใน 10,000 คนได้รับผลกระทบจากโรคนี้ โดยรวมแล้วนี่เป็นโรคที่หายาก อย่างไรก็ตาม โรค Osler พบได้บ่อยในฝรั่งเศส เดนมาร์ก และญี่ปุ่น
โรคออสเลอร์: อาการ
อาการของโรค Osler อาจแตกต่างกันมาก อาการแรกมักจะหนักและเลือดกำเดาไหลเป็นประจำ มักเกิดขึ้นก่อนอายุ 20 ปี ภายหลังการเกิด vasodilatations punctiform (telangiectasias) แบบทั่วไปเท่านั้น ปรากฏบนใบหน้า นิ้วมือ และส่วนอื่นๆ ของร่างกาย
นอกจากนี้ โรคออสเลอร์ส่งผลกระทบต่อตับในผู้ป่วยร้อยละ 80 ระบบทางเดินอาหารร้อยละ 44 ปอดร้อยละ 33 และสมองร้อยละ 15 ในกรณีส่วนใหญ่ การลัดวงจรจะเกิดขึ้นระหว่างหลอดเลือดแดงและเส้นเลือด ส่งผลให้เลือดไหลออกจากหลอดเลือดแดง (ความดันสูง) เข้าสู่เส้นเลือด (ความดันต่ำ) เติมเลือดในเส้นเลือดมากเกินไป เส้นเลือดมีมากเกินไปโดยการไหลเวียนของเลือดที่เพิ่มขึ้นและความแออัดของเลือดในเส้นเลือด ความแออัดของหลอดเลือดดำนี้อาจมีผลที่แตกต่างกันขึ้นอยู่กับอวัยวะที่ได้รับผลกระทบ
เลือดกำเดาไหล
อาการกำเริบเป็นอาการทั่วไปของโรคออสเลอร์: ในผู้ป่วยมากถึง 90 เปอร์เซ็นต์ เลือดกำเดาไหลที่เกิดขึ้นเอง หนัก และมักเกิดขึ้นบ่อยครั้งในระหว่างที่เป็นโรค ไม่มีทริกเกอร์เฉพาะเช่นอุบัติเหตุหรือการหกล้ม เลือดกำเดามักจะเป็นอาการแรกๆ ของโรค ซึ่งมักเกิดขึ้นจนถึงอายุ 20 ปี ในบางกรณีก็จะปรากฏออกมาในภายหลังเช่นกัน
Telangiectasia
นี้เข้าใจว่าหมายถึงเส้นเลือดฝอยขยายตัว ในโรคของ Osler telangiectasias จะปรากฏเป็นจุดเล็ก ๆ สีแดงเหมือนจุดบนผิวหนัง เนื่องจากโรค Osler เป็นโรคทางระบบ โดยหลักการแล้วสามารถเกิดขึ้นได้ทุกที่ในร่างกาย โดยเฉพาะบริเวณที่พบได้บ่อยคือบริเวณใบหน้า (แก้ม ริมฝีปาก ลิ้น จมูก หรือหู) และนิ้วมือ (โดยเฉพาะบริเวณปลายนิ้ว)
ตับ
ตับได้รับผลกระทบในผู้ป่วยโรค Osler ประมาณ 80 เปอร์เซ็นต์ มีการเชื่อมต่อไฟฟ้าลัดวงจรระหว่างหลอดเลือดแดงและหลอดเลือดดำ (shunts) ในกรณีส่วนใหญ่ การเปลี่ยนแปลงของหลอดเลือดเหล่านี้ไม่ก่อให้เกิดอาการ อย่างไรก็ตาม ในบางกรณี ภาวะหัวใจล้มเหลว ความดันโลหิตสูงในหลอดเลือดดำที่ตับหรือความแออัดของทางเดินน้ำดีอาจเกิดขึ้นได้ เลือดสามารถสำรองในปอด (หายใจถี่), ตับ (มีอาการของความดันโลหิตสูงในตับ) หรือขา (ขาบวม, บวมน้ำ)
ความดันโลหิตสูงในหลอดเลือดดำตับในโรค Osler สามารถเลี่ยงหลอดเลือดและทำให้เลือดออก (อาเจียนเป็นเลือด) นอกจากนี้ยังสามารถเกิดน้ำในช่องท้องและการทำงานของการล้างพิษของตับอาจลดลง นอกจากนี้ยังอาจเป็นไปได้ว่าปัจจัยการแข็งตัวของเลือดที่เกิดขึ้นในตับจะเกิดขึ้นได้ในระดับที่จำกัดเท่านั้น ซึ่งหมายความว่าเลือดออกสามารถเกิดขึ้นได้ง่ายกว่า คุณสามารถสังเกตเห็นความแออัดของน้ำดีเมื่อผิวหนังและตาขาวเปลี่ยนเป็นสีเหลือง ผิวหนังมักจะคันไม่สบาย อุจจาระอาจเปลี่ยนสีและปัสสาวะอาจเป็นสีน้ำตาล
ระบบทางเดินอาหาร
Telangiectasias ยังสามารถพบได้ในทางเดินอาหารในโรค Osler's พวกเขามักจะพัฒนาตามอายุและอาจทำให้เลือดออกในทางเดินอาหาร นี้อาจทำให้เกิดการเปลี่ยนสีดำ (อุจจาระชักช้า) หรือเลือดบนอุจจาระ เลือดออกหนักซ้ำแล้วซ้ำอีกอาจทำให้เกิดโรคโลหิตจางได้
ปอด
การเชื่อมต่อแบบลัดวงจรระหว่างระบบหลอดเลือดแดงและหลอดเลือดดำในปอดมักจะมีขนาดใหญ่กว่าและเรียกว่า pulmonary arteriovenous malformations (PAVM) เกิดขึ้นในประมาณหนึ่งในสามของผู้ที่เป็นโรค Osler และอาจนำไปสู่การไอเป็นเลือด
นอกจากนี้ยังมีความเสี่ยงที่เพิ่มขึ้นของสิ่งที่เรียกว่าเส้นเลือดอุดตันที่ขัดแย้งกับโรค Osler's ตามกฎแล้วลิ่มเลือดอุดตัน (ลิ่มเลือด) ก่อตัวในเส้นเลือด หากคลายและถูกขับออกไปในกระแสเลือดเป็นเส้นเลือดอุดตัน ปกติแล้วพวกเขาจะไปถึงหลอดเลือดปอดผ่านทางหัวใจด้านขวาเท่านั้น ซึ่งพวกเขาสามารถปิดกั้นหลอดเลือดในปอด (pulmonary embolism) อย่างไรก็ตาม เส้นเลือดอุดตันไม่ได้เข้าไปในหัวใจด้านซ้ายอีกต่อไป ดังนั้นจึงไม่เข้าไปในหลอดเลือดแดงด้วย อวัยวะที่ได้รับเลือดแดงจากหัวใจด้านซ้ายมักจะไม่ได้รับผลกระทบจาก emboli ดังกล่าว
ระบบประสาทส่วนกลาง
อาการของระบบประสาทส่วนกลางในโรค Osler ส่วนใหญ่เกิดจากการลัดวงจรในปอด วัสดุที่นำออกจากเส้นเลือดในปอดอาจนำไปสู่การสะสมของหนองแบคทีเรียหรือโรคหลอดเลือดสมอง อย่างไรก็ตาม ในโรคของ Osler อาจมีการเชื่อมต่อโดยตรงระหว่างหลอดเลือดแดงและเส้นเลือดในสมอง พวกเขาส่วนใหญ่นำไปสู่อาการปวดหัว ชักและมีเลือดออก
โรคออสเลอร์: สาเหตุและปัจจัยเสี่ยง
โรค Osler เกิดจากการเปลี่ยนแปลงทางพันธุกรรมที่สามารถสืบทอดได้โดยไม่คำนึงถึงเพศ ซึ่งหมายความว่า: หากผู้ปกครองคนใดคนหนึ่งทนทุกข์ทรมานจากโรค Osler มีโอกาสร้อยละ 50 ที่เด็กจะมีความบกพร่องทางพันธุกรรมสำหรับโรค Osler ด้วย ผู้ให้บริการยีนมักไม่มีอาการของโรค (การแทรกซึมที่ไม่สมบูรณ์)
โรค Osler: การตรวจและวินิจฉัย
หากผู้ป่วยมีอาการของโรค Osler แพทย์จะต้องตรวจสอบเกณฑ์ที่เรียกว่า Curaḉao มีเกณฑ์ทั่วไปสี่ข้อสำหรับโรค Osler เพื่อให้มีการวินิจฉัยโรค Osler ที่เชื่อถือได้ อย่างน้อยต้องเป็นไปตามเกณฑ์สามข้อนี้ หากมีเพียงสองเกณฑ์ที่เป็นบวก นี่ก็เป็นเพียงการบ่งชี้ถึงความสงสัยในโรค ดังนั้นจึงต้องมีการสอบสวนเพิ่มเติม หากใช้เกณฑ์เพียงข้อเดียว แสดงว่าไม่มีโรค Osler's
1) เลือดกำเดาไหล
ด้วยโรคของ Osler ผู้ที่ได้รับผลกระทบจะมีอาการเลือดกำเดาไหลที่เกิดขึ้นอีกโดยไม่มีการกระตุ้นเฉพาะ (เช่นการหกล้ม)
2) telangiectasia
แพทย์ตรวจสอบว่าริมฝีปาก ช่องปาก จมูก และนิ้วมีการขยายตัวของหลอดเลือดแดงแบบเจาะจงหรือไม่ ลักษณะของ telangiectasias ในโรค Osler คือมันจะหายไปเมื่อคุณกดทับด้วยวัตถุโปร่งใส (เช่นไม้พายแก้ว)
3) การมีส่วนร่วมของอวัยวะภายใน
อาจจำเป็นต้องตรวจหลายอย่างเพื่อหาว่าอวัยวะภายใน เช่น ปอด ตับ หรือทางเดินอาหารได้รับผลกระทบด้วยหรือไม่: หากแพทย์รายงานภาวะโลหิตจาง (โลหิตจาง) ที่เกิดจากการสูญเสียเลือดที่เห็นได้ชัดหรือโดยไม่มีใครสังเกต (เช่น มีเลือดออกจากลำไส้) ที่สงสัยว่ามีโรค Osler's โรคเขาดึงเลือด ใช้เพื่อกำหนดระดับของฮีโมโกลบิน (Hb) ในเลือดซึ่งมีภาวะโลหิตจางต่ำเกินไป เพื่อตรวจหาการขยายตัวของหลอดเลือดในทางเดินอาหาร การตรวจกระเพาะอาหารและลำไส้เป็นสิ่งที่จำเป็น แพทย์สามารถตรวจสอบการเปลี่ยนแปลงของหลอดเลือดในตับด้วยอัลตราซาวนด์ (การตรวจด้วยคลื่นเสียง) การเปลี่ยนแปลงในปอดหรือสมองสามารถเห็นได้จากการสแกนด้วยคอมพิวเตอร์ (CT) หรือการถ่ายภาพด้วยคลื่นสนามแม่เหล็ก (MRI) เพื่อให้สามารถมองเห็นเส้นเลือดได้ดีขึ้น จึงมีการฉีดสารทึบรังสีเข้าไปในเส้นเลือดก่อนการตรวจ
4) ความสัมพันธ์กับโรคออสเลอร์
หากสมาชิกในครอบครัวที่เกี่ยวข้องกับระดับแรกคนอื่น (แม่ พ่อ พี่น้อง ลูก) เป็นโรคนี้ จะเป็นไปตามเกณฑ์นี้
แม้ว่าการวินิจฉัยโรค Osler's จะขึ้นอยู่กับเกณฑ์ของ Curaḉao เป็นหลัก แต่ปัจจุบันการวินิจฉัยทางพันธุกรรมสามารถทำได้จากตัวอย่างเลือด ส่วนใหญ่ดำเนินการในผู้ที่เป็นโรคที่รุนแรงมากขึ้นโดยมีส่วนร่วมของปอดหรือหากมีการเปลี่ยนแปลงทางพันธุกรรมโดยทั่วไปในสมาชิกในครอบครัวที่ได้รับผลกระทบ
โรคออสเลอร์: การรักษา
ปัญหาหลักสองประการเกี่ยวกับโรค Osler คือในอีกด้านหนึ่งหลอดเลือดที่ขยายใหญ่ขึ้นทางพยาธิวิทยาซึ่งสามารถตกเลือดได้อย่างสม่ำเสมอ ในทางกลับกัน การลัดวงจร (anastomoses) ในอวัยวะภายในสามารถทำลายการทำงานของอวัยวะของอวัยวะที่ได้รับผลกระทบ (โดยเฉพาะปอดและตับ) และทำให้เลือดออกรุนแรงได้ เป้าหมายของการรักษาเป็นหลักรวมถึงการกำจัดแหล่งที่อาจเกิดเลือดออก (โดยเฉพาะที่จมูก) และหากจำเป็น การกำจัดวงจรลัดวงจรของหลอดเลือด (เช่น ในปอด) ด้วยเทคนิคการผ่าตัด ยาหลายชนิดช่วยเสริมมาตรการเหล่านี้
การรักษาเลือดกำเดาไหล
เลือดกำเดาไหลบ่อยครั้งจะสร้างความเครียดให้กับผู้ที่ได้รับผลกระทบ โรค Osler รักษาด้วยมาตรการต่อไปนี้:
ยาทาจมูกและผ้าปิดจมูก
ขี้ผึ้งจมูกสามารถใช้เพื่อป้องกันไม่ให้เลือดกำเดาไหลบ่อยที่เกี่ยวข้องกับโรค Osler's พวกเขาให้ความชุ่มชื้นแก่เยื่อบุจมูก ลดความเสี่ยงที่จมูกจะฉีกขาดและมีเลือดออก ในกรณีที่มีเลือดออกเฉียบพลันและรุนแรง อาจจำเป็นต้องใช้ผ้าปิดจมูก tamponade เป็นสารตัวเติมที่ยัดเข้าไปในรูจมูกเพื่อหยุดเลือด มันสามารถทำจากวัสดุที่แตกต่างกัน แต่ควรแยกออกจากเยื่อบุจมูกได้ง่าย ผ้าอนามัยแบบสอดที่พัฒนาขึ้นเป็นพิเศษสำหรับเลือดกำเดาไหลมีจำหน่ายตามร้านขายยา
การแข็งตัวของเลือด
หากเลือดกำเดาไหลไม่สามารถรักษาด้วยขี้ผึ้งและผ้าอนามัยแบบสอดได้อย่างเพียงพอ หลอดเลือดที่ขยายตัวในจมูกสามารถกำจัดได้ด้วยเลเซอร์หรือวิธีการทางไฟฟ้า อย่างไรก็ตาม สิ่งนี้สามารถทำร้ายเยื่อบุโพรงจมูก ซึ่งจะทำให้เลือดออกมากได้
ปลูกถ่ายผิวหนัง
หากผนังจมูกเกือบสมบูรณ์ด้วยการขยายตัวของหลอดเลือดตามแบบฉบับของโรค Osler ก็สามารถทำการปลูกถ่ายผิวหนังได้ ขั้นแรกให้เอาเยื่อบุจมูกออกแล้วแทนที่ด้วยผิวหนังจากต้นขาหรือเยื่อเมือกในช่องปาก ด้วยขั้นตอนนี้เลือดกำเดาไหลค่อนข้างน่าเชื่อถือ อย่างไรก็ตาม จมูกแห้งที่มีเปลือกและเปลือกโลกและสูญเสียกลิ่นอาจเกิดขึ้นได้
การผ่าตัดปิดจมูก
หากอาการเด่นชัดมาก การผ่าตัดปิดจมูกให้สนิท สิ่งนี้จะป้องกันไม่ให้เลือดกำเดาไหลเกิดขึ้น อย่างไรก็ตาม ผู้ได้รับผลกระทบต้องหายใจทางปากตลอดชีวิต ขั้นตอนนี้เหมาะสำหรับผู้ที่เป็นโรค Osler ซึ่งต้องทานยาทำให้เลือดบางและแทบจะหยุดเลือดกำเดาไม่ได้
ยา
หากผู้ป่วยที่เป็นโรค Osler มีอาการเลือดกำเดาไหลซ้ำ การรักษาด้วยยาก็มีประโยชน์เช่นกัน ตัวอย่างเช่น กรดทรานเน็กซามิกของสารออกฤทธิ์ที่นำมารับประทานในรูปของยาเม็ดจะนำมาพิจารณา กรด Tranexamic ป้องกันลิ่มเลือดที่ก่อตัวเมื่อลิ่มเลือดจากการละลายอีกครั้ง
รักษาอาการตับ
การมีส่วนร่วมของตับในโรค Osler ควรได้รับการรักษาด้วยยาให้นานที่สุดเพื่อหลีกเลี่ยงการผ่าตัดเนื่องจากมีความเสี่ยงสูงที่จะมีเลือดออก ตัวอย่างเช่น beta blockers สามารถลดความดันโลหิตสูงที่มีอยู่ในหลอดเลือดดำพอร์ทัลได้ ตัวเลือกการรักษาเพิ่มเติมขึ้นอยู่กับข้อร้องเรียนของแต่ละบุคคล การส่องกล้องปิดของหลอดเลือดตับที่เปลี่ยนแปลงไป หรือในกรณีที่รุนแรง การปลูกถ่ายตับมีความเสี่ยงสูง ดังนั้นจึงไม่ควรทำในโรค Osler
รักษาอาการทางเดินอาหาร
หาก telangiectasias ในบริเวณทางเดินอาหารทำให้เกิดโรคโลหิตจาง (โรคโลหิตจาง) ควรเปลี่ยนธาตุเหล็กด้วยการเตรียมแคปซูลหรือการแช่ ในบางกรณีจำเป็นต้องถ่ายเลือดเพื่อรักษาภาวะโลหิตจาง หากตรวจพบเส้นเลือดขยายใหญ่หรือมีเลือดออกในระหว่างการส่องกล้องตรวจลำไส้ใหญ่ หลอดเลือดจะถูกทำลายได้ในระหว่างการส่องกล้องตรวจลำไส้ใหญ่ นอกจากนี้ยังมีหลักฐานว่าการรักษาด้วยฮอร์โมนเพศหญิง (เอสโตรเจนและเจสทาเกน) ช่วยเพิ่มการแข็งตัวของเลือดในทางเดินอาหาร ฮอร์โมนเหล่านี้กระตุ้นการก่อตัวของปัจจัยการแข็งตัวของเลือดในตับซึ่งมีหน้าที่ในการแข็งตัวของเลือด หากปัจจัยการแข็งตัวของเลือดไหลเวียนอยู่ในเลือดมากขึ้น จะทำให้การแข็งตัวของเลือดในร่างกายดีขึ้น อย่างไรก็ตาม ตัวเลือกการรักษานี้ใช้ได้เฉพาะกับผู้ป่วยโรค Osler ในวัยหมดประจำเดือนเท่านั้น
รักษาอาการปอดบวม
หากมีภาวะหลอดเลือดสั้น (anastomoses) ในปอดในโรค Osler's สามารถปิดได้เป็นส่วนหนึ่งของการตรวจสายสวน ในการทำเช่นนี้จะมีการหาหลอดเลือดแดงที่ขาหนีบ ด้วยท่อขนาดเล็ก (สายสวน) แพทย์สามารถเจาะระบบหลอดเลือดไปยังการเปลี่ยนแปลงของหลอดเลือดที่สอดคล้องกัน ปิดด้วยเกลียวลวดขนาดเล็กหรือบอลลูน ซึ่งไม่ส่งผลต่อปริมาณเลือดไปเลี้ยงปอด
รักษาอาการทางระบบประสาทส่วนกลาง
หากหลอดเลือดในสมองเปลี่ยนแปลงผิดปกติ ก็สามารถรักษาได้ด้วยการผ่าตัดทางระบบประสาท ทางเลือกในการรักษาที่เป็นไปได้ควรปรึกษากับนักประสาทวิทยา (นักประสาทวิทยา) ศัลยแพทย์ระบบประสาท และนักรังสีวิทยา และควรปรึกษากับแพทย์เฉพาะบุคคลเสมอ
โรคออสเลอร์: โรคและการพยากรณ์โรค
เนื่องจากโรค Osler เป็นโรคทางพันธุกรรมจึงไม่สามารถรักษาให้หายขาดได้ อย่างไรก็ตาม มาตรการรักษาตามอาการที่นำเสนอช่วยให้คนส่วนใหญ่ที่เป็นโรค Osler สามารถมีชีวิตที่ปกติได้เป็นส่วนใหญ่ ผู้ป่วยที่มีการเชื่อมต่อไฟฟ้าลัดวงจรในปอดควรงดเว้นจากการดำน้ำด้วยกระบอกลมอัดเท่านั้น เนื่องจากเส้นเลือดอุดตันที่คุกคามถึงชีวิตสามารถเกิดขึ้นได้บ่อยกว่า
ด้วยการตรวจสุขภาพเป็นประจำ ภาวะแทรกซ้อนที่อาจเกิดขึ้นกับอวัยวะภายในมักจะสามารถระบุและรักษาได้อย่างรวดเร็วก่อนที่จะทำให้เกิดอาการ ความผิดปกติของหลอดเลือดดำในปอดอาจขยายใหญ่ขึ้นตามอายุและระหว่างตั้งครรภ์ และทำให้เกิดปัญหาเลือดออกรุนแรง
โดยรวมแล้ว การเกิดโรคและการพยากรณ์โรคไม่เหมือนกันในผู้ป่วยโรค Osler's ทุกราย สเปกตรัมของการร้องเรียนที่เป็นไปได้มีตั้งแต่ข้อจำกัดเพียงเล็กน้อยจนถึงภาวะแทรกซ้อนที่คุกคามชีวิตอันเป็นผลมาจากโรคของ Osler
แท็ก: เท้าสุขภาพดี นิตยสาร การป้องกัน