มะเร็งทวารหนัก
Florian Tiefenböck ศึกษาการแพทย์ของมนุษย์ที่ LMU มิวนิก เขาเข้าร่วม ในฐานะนักเรียนในเดือนมีนาคม 2014 และได้สนับสนุนทีมบรรณาธิการด้วยบทความทางการแพทย์ตั้งแต่นั้นเป็นต้นมา หลังจากได้รับใบอนุญาตทางการแพทย์และการปฏิบัติงานด้านอายุรศาสตร์ที่โรงพยาบาลมหาวิทยาลัยเอาก์สบูร์ก เขาได้เป็นสมาชิกถาวรของทีม ตั้งแต่เดือนธันวาคม 2019 และเหนือสิ่งอื่นใด ยังรับประกันคุณภาพทางการแพทย์ของเครื่องมือ
กระทู้เพิ่มเติมโดย Florian Tiefenböck เนื้อหา ทั้งหมดได้รับการตรวจสอบโดยนักข่าวทางการแพทย์มะเร็งทวารหนักเป็นมะเร็งที่หายากของทวารหนักหรือช่องทวารหนัก มะเร็งทวารหนักส่วนใหญ่เกิดขึ้นหลังจากติดเชื้อ human papillomavirus (HPV) ผู้ที่ได้รับผลกระทบจะมีเลือดออก คัน และปวดในทวารหนัก หากตรวจพบแต่เนิ่นๆ มะเร็งทวารหนักสามารถรักษาให้หายขาดได้ อ่านเพิ่มเติมเกี่ยวกับอาการ การวินิจฉัย และการรักษามะเร็งทวารหนักได้ที่นี่
รหัส ICD สำหรับโรคนี้: รหัส ICD เป็นรหัสที่เป็นที่ยอมรับในระดับสากลสำหรับการวินิจฉัยทางการแพทย์ สามารถพบได้เช่นในจดหมายของแพทย์หรือในใบรับรองความสามารถในการทำงาน C21

ภาพรวมโดยย่อ
- มะเร็งทวารหนักคืออะไร? เนื้องอกร้ายในบริเวณขอบทวารหนักและคลองทวาร
- อาการ: อาการไม่เฉพาะเจาะจงส่วนใหญ่; การเปลี่ยนแปลงที่เห็นได้ชัดในหรือในทวารหนัก เลือดในอุจจาระ อาการคัน แสบร้อนหรือปวดเมื่อถ่ายอุจจาระเป็นไปได้
- มะเร็งทวารหนักรักษาได้หรือไม่? ใช่ ยิ่งตรวจพบและรักษามะเร็งได้เร็วเท่าใด โอกาสของการฟื้นตัวก็จะสูงขึ้นเท่านั้น
- ความถี่: มะเร็งหายากที่ส่งผลกระทบประมาณ 1-2 ใน 100,000 คนทุกปี
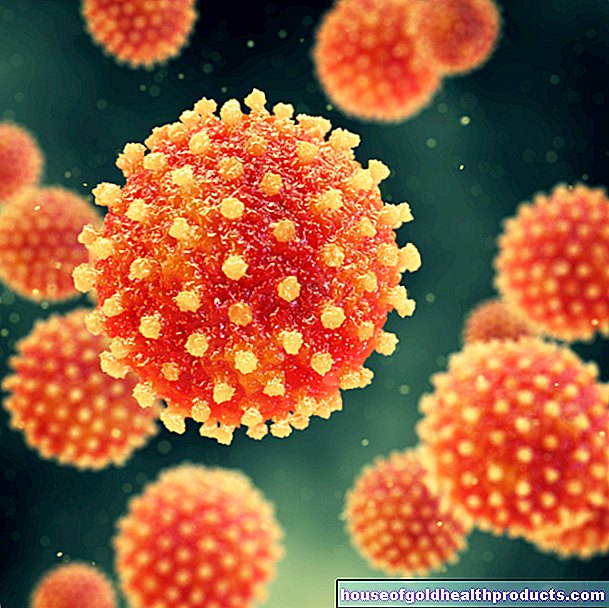
- สาเหตุ: ในกรณีส่วนใหญ่ มะเร็งทวารหนักเป็นผลมาจากการติดเชื้อไวรัส human papillomavirus (HPV) ของมนุษย์ โดยเฉพาะอย่างยิ่ง HPV ชนิดที่มีความเสี่ยงสูง 16, 18, 31 หรือ 33
- การวินิจฉัย: Proctoscopy, อัลตราซาวนด์ส่องกล้อง แต่ยังอัลตราซาวนด์, เอกซเรย์คอมพิวเตอร์ (CT), เอกซเรย์คลื่นแม่เหล็กไฟฟ้า (MRT), เอกซเรย์ปล่อยโพซิตรอน (PET) เพื่อการวินิจฉัยที่เชื่อถือได้: การตรวจชิ้นเนื้อ
- การรักษา: การผ่าตัด การฉายรังสี และเคมีบำบัดเป็นทางเลือกทั้งหมด ทางเลือกของการรักษาที่เหมาะสมที่สุดขึ้นอยู่กับชนิดที่แน่นอนและการแพร่กระจายของเนื้องอก
มะเร็งทวารหนักคืออะไร?
มะเร็งทวารหนักหรือที่เรียกว่ามะเร็งทวารหนักเป็นมะเร็งที่เติบโตในบริเวณทวารหนัก มันส่งผลกระทบต่อทั้งขอบของทวารหนัก (มะเร็งของขอบทวารหนัก) หรือคลองทวารที่ยาวสามถึงหกเซนติเมตรด้านหลัง (มะเร็งช่องทวารหนัก) การเจริญเติบโตของผิวหนังที่เป็นมะเร็งในบริเวณทวารหนักทันทีถือเป็นมะเร็งทวารหนักเช่นกัน
ความถี่ของมะเร็งทวารหนัก
มะเร็งทวารหนักเป็นของหายาก คิดเป็นสัดส่วนน้อยกว่าร้อยละ 5 ของมะเร็งในทางเดินอาหารทั้งหมด (มะเร็งในทางเดินอาหาร) ทุกๆ ปี ประมาณ 1 ถึง 2 ใน 100, 000 คนจะเป็นมะเร็งทวารหนัก
มะเร็งของช่องทวารหนักพบได้บ่อยกว่ามะเร็งบริเวณขอบทวารหนักสองถึงห้าเท่า หลังส่งผลกระทบต่อผู้ชายบ่อยกว่าผู้หญิงประมาณสี่เท่า ในทางกลับกัน ผู้หญิงมีแนวโน้มที่จะเป็นมะเร็งช่องทวารหนักมากกว่า
โดยเฉลี่ยแล้ว คนจะเป็นมะเร็งช่องทวารหนักระหว่างอายุ 60 ถึง 70 ปี มะเร็งที่ขอบทวารหนักมักเกิดขึ้นในกลุ่มอายุประมาณ 55 ปี
คุณรู้จักมะเร็งทวารหนักได้อย่างไร?
มะเร็งทวารหนักไม่ก่อให้เกิดอาการเฉพาะใดๆ ที่บ่งบอกถึงโรคอย่างชัดเจน อาการที่เป็นไปได้ของมะเร็งทวารหนัก ได้แก่:
- การเปลี่ยนแปลงที่เห็นได้ชัดในหรือในทวารหนัก เช่น การแข็งตัวของก้อนกลม
- มีเลือดออกบริเวณทวารหนัก
- อุจจาระเป็นเลือด
- อาการคันและแสบร้อนในทวารหนัก
- แผลที่ไม่ดีหรือไม่หาย (แผล) ในบริเวณทวารหนัก
- เปลี่ยนนิสัยของลำไส้ (เช่น ท้องผูก ท้องร่วง)
- ปวดโดยเฉพาะเวลาถ่ายอุจจาระ (เนื่องจากช่องทวารหนักตีบ)
- ความรู้สึกของร่างกายต่างประเทศในบริเวณทวารหนัก
- ความยากลำบากในการควบคุมการเคลื่อนไหวของลำไส้ (ถึงและรวมถึงอุจจาระมักมากในกาม)
มะเร็งทวารหนักหรือริดสีดวงทวาร?
ผู้ที่ได้รับผลกระทบมักตีความอาการที่มีอยู่ผิดและคิดว่าริดสีดวงทวารไม่เป็นอันตราย หมอนรองหลอดเลือดที่ขยายใหญ่ขึ้นบนทวารหนักทำให้เกิดอาการแบบเดียวกัน เช่น คันหรือมีเลือดออก
หากคุณสังเกตเห็นเลือดในอุจจาระหรือกระดาษชำระ ทางที่ดีควรไปพบแพทย์โดยเร็วที่สุด เขาสามารถตรวจสอบได้อย่างใกล้ชิดมากขึ้นและกำหนดว่าอาการมาจากไหน
การแพร่กระจายในมะเร็งทวารหนัก
หากมะเร็งทวารหนักลุกลามไปอีก เซลล์มะเร็งจะถูกแยกออกและย้ายผ่านระบบน้ำเหลืองไปยังต่อมน้ำเหลืองที่อยู่ใกล้เคียงและติดอยู่ ทำให้เกิดอาการบวมอย่างรุนแรงที่ขาหนีบ (การแพร่กระจายของต่อมน้ำเหลือง)
เซลล์มะเร็งสามารถแพร่กระจายต่อไปในร่างกายผ่านทางเลือดและน้ำเหลือง นอกจากต่อมน้ำเหลืองแล้ว ตับและปอดมักได้รับผลกระทบจากการแพร่กระจายของมะเร็งทวารหนัก
มะเร็งทวารหนักรักษาได้หรือไม่?
ยิ่งแพทย์วินิจฉัยและรักษามะเร็งทวารหนักได้เร็วเท่าใด โอกาสฟื้นตัวก็จะสูงขึ้นเท่านั้น มะเร็งทวารหนักมีการพยากรณ์โรคที่ค่อนข้างดีเมื่อเทียบกับมะเร็งชนิดอื่นๆ
เนื่องจากมะเร็งมักจะเติบโตอย่างช้าๆ มะเร็งทวารหนักส่วนใหญ่ในช่วงเวลาของการวินิจฉัยเบื้องต้นจึงก่อให้เกิดเนื้องอกในลูกสาว (การแพร่กระจาย) ในส่วนอื่น ๆ ของร่างกายที่ยังไม่ได้กำจัดออก โอกาสที่ดีที่เนื้องอกสามารถรักษาให้หายได้ในระยะแรก ในผู้ป่วยที่เป็นโรคเฉพาะที่ ประมาณ 90 เปอร์เซ็นต์ยังคงมีชีวิตอยู่หลังจากห้าปี (อัตราการรอดชีวิต 5 ปี)
สาเหตุของมะเร็งทวารหนักคืออะไร?
ในกรณีส่วนใหญ่ มะเร็งทวารหนักเกิดจากการติดเชื้อไวรัส human papillomavirus (HPV) ของมนุษย์ ส่วนใหญ่จะถูกส่งผ่านระหว่างมีเพศสัมพันธ์และเจาะผิวหนังอวัยวะเพศและเยื่อเมือก
ความเสี่ยงของการเจ็บป่วยจะสูงเป็นพิเศษหลังจากที่คุณติดเชื้อไวรัส HP (HR-HPV) ประเภทที่มีความเสี่ยงสูง สิ่งเหล่านี้มีศักยภาพในการก่อมะเร็งสูง ซึ่งก็คือการกระตุ้นให้เกิดมะเร็ง ในกว่า 90 เปอร์เซ็นต์ของมะเร็งทวารหนัก แพทย์สามารถตรวจหาสารพันธุกรรมของ HPV ชนิดที่ 16, 18, 31 และ 33 ซึ่งส่วนใหญ่เป็น HPV 16
ปัจจัยที่เกี่ยวข้องกับไลฟ์สไตล์และปัจจัยเสี่ยงอื่นๆ
มีปัจจัยเสี่ยงอื่นๆ อีกหลายประการสำหรับมะเร็งทวารหนัก ซึ่งรวมถึงการสูบบุหรี่เป็นต้น นอกจากนี้ ผู้ที่เปลี่ยนคู่นอนบ่อยๆ โดยเฉพาะอย่างยิ่งผู้ที่มีเพศสัมพันธ์ทางทวารหนักถือเป็นกลุ่มเสี่ยง ถุงยางอนามัยป้องกันการแพร่เชื้อ HPV ได้ในระดับที่จำกัดเท่านั้น
ปัจจัยเสี่ยงอีกประการหนึ่งคือบริเวณทวารหนักที่มีการอักเสบเรื้อรังที่เสียหาย เช่น จากการติดเชื้อเรื้อรัง รูทวาร หรือรอยแยก ผู้ที่เป็นโรคลำไส้อักเสบหรือโรคโครห์นมีแนวโน้มที่จะเป็นมะเร็งทวารหนักมากกว่าคนที่มีสุขภาพดี
มะเร็งทวารหนักยังสามารถพัฒนาได้ง่ายขึ้นหลังการฉายรังสีครั้งก่อนในบริเวณอุ้งเชิงกราน
ปัจจัยเสี่ยง: ภูมิคุ้มกันอ่อนแอ
ระบบภูมิคุ้มกันอ่อนแอทำให้เกิดการติดเชื้อ HPV อย่างต่อเนื่อง: ร่างกายไม่สามารถต่อสู้กับไวรัสได้อย่างมีประสิทธิภาพ โดยเฉพาะอย่างยิ่งนี้ใช้กับผู้ป่วยที่ติดเชื้อ HIV และผู้ที่มีความผิดปกติของระบบภูมิคุ้มกัน แต่กำเนิด
อย่างไรก็ตาม ผู้ป่วยที่ใช้ยากดภูมิคุ้มกัน (immunosuppressants) ก็อยู่ในกลุ่มเสี่ยงเช่นกัน แพทย์สั่งยาดังกล่าว เช่น หลังการปลูกถ่ายอวัยวะ (เช่น การปลูกถ่ายไต) ในโรคภูมิต้านตนเอง (เช่น โรคปลอกประสาทเสื่อมแข็ง) หรือในโรคไขข้ออักเสบ
การตรวจและวินิจฉัย
ในการวินิจฉัยมะเร็งทวารหนัก แพทย์จะสอบถามผู้ป่วยโดยละเอียดและทำการตรวจต่างๆ (เช่น proctoscopy) ผู้ติดต่อที่เหมาะสมคนแรกสำหรับการร้องเรียนในบริเวณทวารหนักคือแพทย์ประจำครอบครัว สำหรับการตรวจเพิ่มเติม เขาจะแนะนำคุณให้รู้จักกับผู้เชี่ยวชาญด้านโรคทางทวารหนัก แพทย์เฉพาะทางหรือแพทย์ผิวหนัง (แพทย์ผิวหนัง)
รวบรวมประวัติการรักษา (anamnesis)
ก่อนอื่น แพทย์จะหารือและรวบรวมข้อมูลทางการแพทย์ที่สำคัญทั้งหมดในการประชุมส่วนตัว ตัวอย่างเช่น เขาถามเกี่ยวกับการร้องเรียน ความเจ็บป่วยในอดีตและโรคต้นเหตุ นอกจากนี้ เขายังให้ความสนใจเป็นพิเศษกับปัจจัยเสี่ยง เช่น การสูบบุหรี่หรือยาที่กดภูมิคุ้มกัน (ยากดภูมิคุ้มกัน)
แพทย์ยังถามถึงชีวิตทางเพศอีกด้วย ในขณะที่คำถามดังกล่าวรู้สึกไม่สบายใจ ให้พยายามตอบอย่างเปิดเผยและตรงไปตรงมา แพทย์ต้องการข้อมูลนี้เพื่อให้สามารถวินิจฉัยได้อย่างถูกต้องโดยเร็วที่สุด
การตรวจร่างกายและการตรวจ proctological
การสัมภาษณ์ตามด้วยการตรวจร่างกายอย่างละเอียด ในกรณีของมะเร็งทวารหนัก การตรวจคลำบริเวณทวารหนัก (การตรวจทางทวารหนักแบบดิจิตอล) มีความสำคัญเป็นพิเศษ การตรวจอย่างตรงไปตรงมานี้ แพทย์สามารถค้นพบเนื้องอกจำนวนมากที่กำลังเติบโตที่นั่น แพทย์จะตรวจด้วยว่ามีต่อมน้ำเหลืองโตที่ขาหนีบหรือไม่
วิธีที่ดีที่สุดในการชี้แจงข้อสงสัยของมะเร็งทวารหนักคือการตรวจทาง proctological แพทย์ใช้วิธีนี้เพื่อจำกัดคุณสมบัติที่สำคัญของเนื้องอก เช่น ตำแหน่ง ขนาด และขอบเขตในเนื้อเยื่อข้างเคียง การสอบทั่วไปคือ:
Proctoscopy: แพทย์ตรวจช่องทวารหนักและทวารหนักส่วนล่าง เขาสามารถใช้สิ่งนี้เพื่อดูความผิดปกติจากการตรวจคลำ
Rectoscopy และ colonoscopy: แพทย์มักจะรวมภาพสะท้อนของไส้ตรงเช่นไส้ตรงและทวารหนักทั้งหมด (rectoscopy) หรือลำไส้ใหญ่ทั้งหมด (colonoscopy) เหนือสิ่งอื่นใด เขาต้องการยกเว้นจุดโฟกัสของเนื้องอกเพิ่มเติมในลำไส้
Colposcopy: การประเมินช่องคลอดและปากมดลูก ด้วยความช่วยเหลือ แพทย์ออกกฎว่ามะเร็งทวารหนักได้แพร่กระจายไปยังช่องคลอดแล้ว
อัลตราซาวนด์ส่องกล้องทางทวารหนัก: การตรวจอัลตราซาวนด์ไม่ได้ดำเนินการจากภายนอกผ่านผิวหนัง แต่จากภายในผ่านทางคลองทวารหนัก (โดยใช้เครื่องตรวจอัลตราซาวนด์แบบบาง) มักจะไม่เจ็บปวด ด้วยความช่วยเหลือของภาพอัลตราซาวนด์ แพทย์จะตระหนักในเบื้องต้นว่าเนื้องอกที่มีขนาดเล็กกว่าได้แทรกซึมเข้าไปในเนื้อเยื่อรอบข้างมากน้อยเพียงใดแล้ว และต่อมน้ำเหลืองที่นั่นดูน่าสงสัยหรือไม่
High-Resolution Anoscopy (HRA): วิธีการใหม่กว่าด้วยกล้องจุลทรรศน์ตรวจสอบความละเอียดสูง (กำลังขยาย 30 ถึง 40 เท่า) หลังจากใช้วิธีการแก้ปัญหาพิเศษแล้ว แพทย์สามารถค้นพบการเปลี่ยนแปลงที่เห็นได้ชัดในคลองทวารซึ่งยังไม่ (ยัง) มองเห็นได้ด้วยตาเปล่า
การตรวจชิ้นเนื้อ
ในระหว่างการตรวจ proctological แพทย์จะทำการเก็บตัวอย่างเนื้อเยื่อจากบริเวณที่น่าสงสัย (biopsy) ทันที จากนั้นเขาได้ตรวจสอบตัวอย่างโดยละเอียดในห้องปฏิบัติการพิเศษ
แพทย์พยายามกำจัดการเจริญเติบโตที่เข้าถึงได้ง่ายซึ่งมีขนาดไม่เกินสองเซนติเมตรเมื่อเก็บตัวอย่าง (โดยเฉพาะมะเร็งที่ขอบทวารหนัก)
ด้วยการตรวจชิ้นเนื้อ แพทย์ไม่เพียงแต่รับรองว่าเป็นมะเร็งทวารหนักเท่านั้น ด้วยวิธีนี้ แพทย์ยังสามารถระบุชนิดของเนื้อเยื่อที่แน่นอนได้ เช่น จากเซลล์ที่มะเร็งทวารหนักพัฒนาขึ้น มะเร็งทวารหนักส่วนใหญ่เรียกว่ามะเร็งเซลล์สความัส ดังนั้นพวกเขาจึงเกิดขึ้นจากชั้นบนของผิวหนังของคลองทวาร
ภาพเพิ่มเติม
เมื่อวินิจฉัยมะเร็งทวารหนักแล้ว แพทย์มักจะสั่งการตรวจภาพเพิ่มเติม ซึ่งรวมถึงการถ่ายภาพด้วยคลื่นสนามแม่เหล็ก (MRI) ของกระดูกเชิงกรานรวมทั้งคลองทวาร ด้วยวิธีนี้ เขาสามารถประเมินได้ดีที่สุดว่าเนื้อเยื่อขยายได้ไกลแค่ไหน โดยเฉพาะอย่างยิ่งในกรณีที่มีการเติบโตที่ใหญ่ขึ้น
การตรวจเอกซเรย์คอมพิวเตอร์ (CT) ของช่องท้องและหน้าอกช่วยในการเปิดเผยเนื้องอกของลูกสาวที่อยู่ห่างไกล (การแพร่กระจาย) เพื่อให้สามารถแยกความแตกต่างระหว่างเนื้อเยื่อที่เป็นโรคและเนื้อเยื่อที่มีสุขภาพดีในภาพได้ง่ายขึ้น แพทย์มักจะให้ contrast media สำหรับทั้ง CT และ MRI บางครั้งพวกเขายังเสริมด้วยเอกซเรย์ปล่อยโพซิตรอน (PET) การตรวจนี้สามารถแสดงต่อมน้ำเหลืองที่เป็นมะเร็งได้ เช่น ซึ่ง (ยังคง) ปรากฏเป็นปกติในภาพอื่นๆ
การตรวจทั้งหมดใช้เพื่อกำหนดระยะที่แน่นอนของมะเร็งทวารหนัก (ระยะ)
ระยะของมะเร็งทวารหนัก
มะเร็งทวารหนักแบ่งออกเป็นระยะต่างๆ ทั้งนี้ขึ้นอยู่กับความก้าวหน้าของโรค ระยะของเนื้องอกตามลำดับมีอิทธิพลชี้ขาดต่อการเลือกวิธีการรักษาที่เหมาะสมที่สุด แพทย์ยังสามารถใช้เพื่อประมาณการพยากรณ์โรคได้
ในมะเร็งทวารหนัก มะเร็งระยะหนึ่งแยกความแตกต่างอย่างเป็นทางการระหว่างระยะของเนื้องอกต่อไปนี้:
ด่าน I: การเติบโตนั้น จำกัด เฉพาะท้องถิ่น (ในท้องถิ่น) ไม่มีการแพร่กระจายในพื้นที่หรือระยะไกล เส้นผ่านศูนย์กลางของมะเร็งทวารหนักไม่เกินสองเซนติเมตร
ระยะที่ II: เนื้องอกจำกัดเฉพาะที่ แต่มีขนาดใหญ่กว่าสองเซนติเมตร (IIA: 2-5 ซม., IIB:> 5 ซม.) มันยังไม่เติบโตเป็นเนื้อเยื่อข้างเคียงและยังไม่แพร่กระจาย
Stage IIIA: มะเร็งทวารหนักมีขนาดสูงสุดห้าเซนติเมตร อย่างไรก็ตาม เซลล์มะเร็งได้เกาะติดกับต่อมน้ำเหลืองใกล้เคียงแล้ว เช่น ที่ขาหนีบ
ระยะ IIIB และ IIIC: จุดโฟกัสของมะเร็งมีขนาดใหญ่กว่าห้าเซนติเมตร นอกจากนี้ มันเติบโตไปในอวัยวะโดยรอบ (เช่น ช่องคลอด ท่อปัสสาวะ) (IIIB) หรือเกิดการแพร่กระจายของต่อมน้ำเหลืองในบริเวณใกล้เคียง (IIIC)
ระยะที่ IV: ในขั้นตอนนี้ การแพร่กระจายได้ก่อตัวขึ้นในส่วนต่างๆ ของร่างกายที่อยู่ห่างไกลออกไป เช่น ในตับ ปอด และต่อมน้ำเหลืองนอกเชิงกราน
การรักษามะเร็งทวารหนัก
สำหรับการรักษามะเร็งทวารหนัก อาจพิจารณาการฉายรังสี เคมีบำบัด และการผ่าตัด ขั้นตอนที่แน่นอนขึ้นอยู่กับระยะของเนื้องอก จุดมุ่งหมายคือการกำจัดเซลล์เนื้องอกทั้งหมด และหากเป็นไปได้ เพื่อรักษาการทำงานของทวารหนักตามธรรมชาติ นั่นคือเพื่อควบคุมการเคลื่อนไหวของลำไส้
ใน "กระดานเนื้องอก" หรือ "การประชุมเนื้องอก" ผู้เชี่ยวชาญจากหลากหลายสาขา (รวมถึงศัลยแพทย์ ผู้เชี่ยวชาญด้านมะเร็ง นักรังสีบำบัด) ตัดสินใจว่าทางเลือกใดในการรักษาที่เหมาะสมที่สุด โดยคำนึงถึงความปรารถนาและสภาพร่างกายของผู้ป่วยด้วย ควรรักษาคุณภาพชีวิตระหว่างการรักษา
การรักษามะเร็งช่องทวารหนักในระยะที่ 1
ในขั้นตอนนี้ มะเร็งช่องทวารหนักมักจะได้รับเคมีบำบัดด้วยเคมีบำบัด นั่นหมายถึง: แพทย์ฉายรังสีโฟกัสของมะเร็ง (รังสีรักษา) และยังให้สารยับยั้งมะเร็งด้วย (เซลล์มะเร็ง เคมีบำบัด) การรวมกันนี้มักจะมีประสิทธิภาพมากกว่า โดยเฉพาะอย่างยิ่งเนื่องจากทั้งสองวิธีทำงานร่วมกัน (เช่น เคมีบำบัด ทำให้มะเร็งทวารหนักมีความไวต่อรังสีมากขึ้น)
แพทย์มักใช้การฉายรังสีแบบปรับความเข้ม วิธีการรักษานี้ทำให้สามารถฉายรังสีเนื้องอกในลักษณะที่เป็นเป้าหมายและเข้มข้นมากขึ้นโดยไม่ทำลายเนื้อเยื่อรอบข้างโดยไม่จำเป็น หากแทบไม่สามารถทำเคมีบำบัดได้ เช่น ในผู้ป่วยสูงอายุที่ป่วยหนัก แพทย์จะใช้เฉพาะการฉายรังสีเท่านั้น
ส่วนผสมออกฤทธิ์ mitomycin, 5-fluorouracil (5-FU), cisplatin และ capecitabine ได้รับการพิสูจน์แล้วในทางปฏิบัติสำหรับเคมีบำบัด สารพิษในเซลล์เหล่านี้บางครั้งยับยั้งการเติบโตของมะเร็งเพิ่มเติม โดยวิธีการ: ปริมาณเคมีบำบัดระหว่างการรักษาด้วยรังสีมักจะต่ำกว่าการรักษาด้วยเคมีบำบัดเพียงอย่างเดียว เป็นผลให้ผลข้างเคียงของยา cytostatic มักจะลดลง
การรักษามะเร็งขอบทวารหนักในระยะที่ 1
อย่างไรก็ตาม ในกรณีของมะเร็งขนาดเล็กบริเวณขอบทวารหนัก แพทย์จะทำการผ่าตัดเอาเนื้อเยื่อเนื้องอกออก โดยหลักการแล้วสิ่งนี้เป็นไปได้ด้วยมะเร็งขนาดเล็กมากของคลองทวาร อย่างไรก็ตาม สำหรับพวกเขา ตามแนวทางที่ถูกต้องในปัจจุบัน การรักษาด้วยเคมีบำบัดยังคงเป็นวิธีการที่ดีกว่า
การบำบัดมะเร็งทวารหนักระยะที่ II-III
ในระยะที่ II และ III แพทย์โดยทั่วไปจะรักษามะเร็งทวารหนักทั้งสองรูปแบบเหมือนกัน ผู้ที่ได้รับผลกระทบจะได้รับเคมีบำบัดร่วมโดยตรง นี่เป็นวิธีการรักษาที่มีประสิทธิภาพสูงสุด อย่างไรก็ตาม หากไม่สามารถให้เคมีบำบัดหรือรังสีบำบัดเพียงอย่างเดียวได้
ผลข้างเคียงของเคมีบำบัดสำหรับมะเร็งทวารหนัก
แม้ว่าการรักษาด้วยเคมีบำบัดแบบผสมผสานจะค่อนข้างอ่อนโยน แต่ผลข้างเคียงอาจเกิดขึ้นได้ ซึ่งรวมถึงปัญหาเกี่ยวกับการถ่ายปัสสาวะและท้องร่วง นอกจากนี้ยังสามารถทำให้เกิดการอักเสบของผิวหนังบริเวณทวารหนักได้ อย่างไรก็ตาม ตามกฎแล้ว ผลข้างเคียงเหล่านี้เป็นเพียงชั่วคราวและบรรเทาลงหลังจากสิ้นสุดการรักษา 5-7 สัปดาห์
การรักษามะเร็งทวารหนักระยะที่ 4
ในมะเร็งทวารหนักระยะแพร่กระจายระยะที่ 4 การรักษาแทบจะเป็นไปไม่ได้ แพทย์ในแผนกผู้เชี่ยวชาญต่าง ๆ ทำงานร่วมกันอย่างใกล้ชิดเพื่อพัฒนาทางเลือกการรักษาที่เหลืออยู่
พวกเขามักจะรักษามะเร็งทวารหนักที่แพร่กระจายด้วย cytostatics แล้ว (ส่วนใหญ่เป็นแพลตตินัมเช่น cisplatin หรือ carboplatin) ร่วมกับการแผ่รังสีได้ หากมีเพียงการแพร่กระจายเป็นระยะที่สามารถผ่าตัดได้ แพทย์อาจพยายามนำออกโดยการผ่าตัด
เนื่องจากมะเร็งทวารหนักอยู่ในระยะที่สี่แล้ว ผู้ป่วยจึงได้รับข้อมูลเกี่ยวกับการดูแลแบบประคับประคอง มันมาพร้อมกับคุณผ่านสถานการณ์ที่รุนแรงทางร่างกายจิตใจและจิตวิญญาณในช่วงสุดท้ายของชีวิต
ควบคู่ไปกับการดูแลจิตและเนื้องอก
เนื่องจากการรักษาเนื้องอกที่มีความเครียดสูง จึงมีความเป็นไปได้ในการดูแลด้านจิตและเนื้องอกในบุคคลในหลายๆ ที่ สามารถช่วยจัดการกับผลกระทบทางอารมณ์และสังคมและผลข้างเคียงได้ดีขึ้น แพทย์ของคุณจะให้ข้อมูลที่ครอบคลุมเกี่ยวกับข้อเสนอที่มีอยู่ในกรณีที่เจ็บป่วย
ทวารหนักเทียมในมะเร็งทวารหนัก
ทวารหนักเทียม (colostomy) ไม่ค่อยมีความจำเป็นสำหรับมะเร็งทวารหนัก บางครั้งแพทย์แนะนำให้ทำเช่นนี้เพื่อบรรเทาคลองทวาร stoma นั้นมีประโยชน์ ตัวอย่างเช่น ถ้าเนื้องอกทำให้คลองทวารแคบลงอย่างมาก หรือหากมีการอักเสบเรื้อรัง
หลังจากการรักษาสิ้นสุดลง แพทย์วางแผนที่จะย้อนกลับการทำ colostomy (การย้ายตำแหน่ง) อย่างไรก็ตาม สิ่งนี้ไม่สามารถทำได้เสมอไป พูดคุยกับแพทย์ของคุณในรายละเอียดเกี่ยวกับความจำเป็นในการ ostomy ล่วงหน้า
แม้แต่ในกรณีที่เป็นมะเร็งทวารหนักที่ลุกลามมากและรักษาไม่หาย แพทย์ยังสร้าง colostomy เพื่อให้ถ่ายอุจจาระได้ต่อไป
การควบคุมการบำบัด
การผ่าตัดมะเร็งทวารหนักและการบำบัดด้วยเคมีบำบัดแบบผสมผสานเกิดขึ้นในศูนย์เฉพาะทาง สิ่งนี้ทำให้มั่นใจได้ถึงการจัดหาและการตรวจสอบที่แน่นแฟ้น
ในช่วงหลายสัปดาห์หลังจากเริ่มให้เคมีบำบัด แพทย์จะทำการตรวจเป็นระยะๆ (เช่น การตรวจทางทวารหนักแบบดิจิตอล การส่องกล้องตรวจ) พวกเขาใช้เอกสารนี้เพื่อบันทึกและประเมินความคืบหน้าในการรักษา
การให้อภัยอย่างสมบูรณ์ - นั่นคือการถดถอยอย่างสมบูรณ์ของเนื้องอก - จะได้รับการยืนยันโดยแพทย์ของคุณด้วย MRI ขั้นสุดท้าย หากการรักษามะเร็งทวารหนักสำเร็จ การติดตามผลจะตามมา
มะเร็งทวารหนักหรือมะเร็งทวารหนัก
การรักษาข้างต้นเป็นการรักษามะเร็งเซลล์สความัสของทวารหนัก มะเร็งทวารหนักประมาณ 80 เปอร์เซ็นต์เป็นมะเร็งชนิดนี้ การเติบโตของมะเร็งในช่องทวารหนักยังสามารถเกิดขึ้นได้ ตัวอย่างเช่น เซลล์เนื้อเยื่อต่อมเสื่อม ซึ่งเรียกว่ามะเร็งต่อมลูกหมาก
อาจมาจากเยื่อบุทวารหนัก จากนั้นแพทย์ก็พูดถึงมะเร็งทวารหนักที่ฝังลึก การรักษาแตกต่างกันที่นี่ แพทย์มักจะทำเคมีบำบัดก่อน (neoadjuvant) ตามด้วยการดำเนินการ
หลักสูตรของโรคหลังการรักษาครั้งแรก
ในประมาณ 20 ถึง 30 เปอร์เซ็นต์ของกรณี มะเร็งทวารหนักจะไม่หายไปอย่างสมบูรณ์ด้วยการรักษาครั้งแรก หรือมะเร็งจะกลับมาอีกครั้งหลังจากผ่านไประยะหนึ่ง (กำเริบ) ซึ่งมักเกิดขึ้นในช่วงห้าปีแรกหลังการรักษาครั้งแรก
เนื้องอกมักจะเติบโตในที่เดียวกับที่เกิดขึ้นครั้งแรก (การกลับเป็นซ้ำในพื้นที่) แพทย์ใช้การตรวจชิ้นเนื้อเพื่อชี้แจงเนื้องอกที่เกิดซ้ำ (กำเริบ) มักตามด้วยการตรวจ MRI และ PET / CT ของกระดูกเชิงกราน
สำหรับมะเร็งทวารหนักทั้งแบบที่เกิดต่อเนื่องและที่เกิดซ้ำ แพทย์จากแผนกผู้เชี่ยวชาญต่างๆ กำลังชั่งน้ำหนักทางเลือกในการรักษาเพิ่มเติม ส่วนใหญ่พวกเขาพยายามที่จะลบโฟกัสของมะเร็งที่เหลืออยู่หรือการกำเริบของโรค
ศัลยแพทย์ดำเนินการได้กว้างขวางเพียงใดนั้นขึ้นอยู่กับว่าเนื้องอกที่ตกค้างหรือเป็นซ้ำเติบโตที่ใด แพทย์มักจะกำจัดมะเร็งที่ขอบทวารหนักในขั้นตอนเล็กน้อย อย่างไรก็ตาม หากมะเร็งช่องทวารยังคงอยู่หรือเกิดขึ้นอีก
ศัลยแพทย์มักจะทำการกำจัดทางทวารหนักที่เรียกว่า พวกเขาเอาไส้ตรง ปิดทวารหนัก และสร้างทวารหนักเทียมถาวร ผู้ประสบภัยจะได้รับการฝึกอบรมวิธีจัดการกับปากใบนี้อย่างเหมาะสม หากจำเป็น บริการดูแล ostomy จะเข้าแทนที่
การดูแลติดตามและการฟื้นฟูสมรรถภาพ
หลังจากการรักษาที่ประสบความสำเร็จ การตรวจติดตามผลเป็นประจำเป็นสิ่งจำเป็นเพื่อตรวจหาการลุกเป็นไฟของมะเร็งในระยะเริ่มแรก การติดตามผลสำหรับมะเร็งทวารหนักมักใช้เวลาห้าปี การสอบต่อไปนี้เกิดขึ้น:
- ปรึกษากับผู้ป่วย ตรวจร่างกาย และตรวจ proctoscopy / rectoscopy ทุกๆ 3 เดือนในปีแรก แล้วทุกๆ ไตรมาส ถึง 6 เดือน แล้วแต่กรณี
- การถ่ายภาพด้วยคลื่นสนามแม่เหล็กเป็นประจำทุกปีเป็นเวลาสามถึงห้าปี
- เอกซเรย์คอมพิวเตอร์อย่างน้อยหนึ่งครั้งทุก ๆ หกเดือนหากผู้ที่ได้รับผลกระทบมีมะเร็งทวารหนักระยะที่ 2; อาจเสริมด้วยการตรวจ PET
ผู้ป่วยยังสามารถใช้ประโยชน์จากการฟื้นฟูสมรรถภาพด้านเนื้องอกหลังการรักษาได้อีกด้วย มีการใช้มาตรการฝึกอบรม เช่น เพื่อดูดซับข้อจำกัดทางกายภาพที่อาจเกิดขึ้นจากการรักษา
หากจำเป็น แพทย์ของคุณจะให้คุณติดต่อกับเครือข่ายผู้ป่วยนอก กลุ่มช่วยเหลือตนเอง และสถาบันการดูแลที่มีอยู่ คุณยังสามารถใช้ประโยชน์จากคำแนะนำที่เข้มข้นและการสนับสนุนสำหรับการกลับเข้าทำงานอย่างมืออาชีพอีกครั้ง
คุณสามารถป้องกันมะเร็งทวารหนักได้หรือไม่?
มะเร็งทวารหนักสามารถป้องกันได้ในระดับที่จำกัดเท่านั้น จุดเน้นอยู่ที่การติดเชื้อไวรัส HPV ที่ติดต่อทางเพศสัมพันธ์ซึ่งมีส่วนเกี่ยวข้องอย่างมากกับการพัฒนาของโรค อย่างไรก็ตาม การใช้ถุงยางอนามัยป้องกันการติดเชื้อได้ในระดับที่จำกัดเท่านั้น
คุณสามารถป้องกันตัวเองด้วยการฉีดวัคซีน HPV ในช่วงต้นของชีวิต ผู้เชี่ยวชาญของ Standing Vaccination Commission (STIKO) แนะนำให้ฉีดวัคซีนสำหรับเด็กทุกคนที่มีอายุระหว่าง 9 ถึง 14 ปี (ควรก่อนมีเพศสัมพันธ์ครั้งแรก) โดยหลักการแล้ว เป็นไปได้ที่จะฉีดวัคซีนในภายหลัง ทางที่ดีควรปรึกษาแพทย์ของคุณเกี่ยวกับเรื่องนี้
แพทย์แนะนำโดยเฉพาะอย่างยิ่งกลุ่มผู้ป่วยที่มีความเสี่ยง เช่น ผู้ป่วยที่ติดเชื้อเอชไอวีหรือผู้ป่วยปลูกถ่ายอวัยวะ ให้เข้ารับการตรวจเป็นประจำและหากจำเป็น ให้ทำการตรวจป้องกันบ่อยขึ้น ถามแพทย์ของคุณว่าสิ่งนี้เหมาะสมหรือไม่ในกรณีของคุณ
งดสูบบุหรี่อีกด้วย วิถีชีวิตที่มีสุขภาพดีโดยทั่วไปสามารถป้องกันมะเร็งได้ เช่น มะเร็งทวารหนัก
แท็ก: สารอาหาร ไม่อยากมีลูก การคลอดบุตร












.jpg)