ฮีโมฟีเลีย
และ Martina Feichter บรรณาธิการด้านการแพทย์และนักชีววิทยาดร. แพทย์ Fabian Sinowatz เป็นฟรีแลนซ์ในทีมบรรณาธิการด้านการแพทย์ของ
ข้อมูลเพิ่มเติมเกี่ยวกับผู้เชี่ยวชาญของMartina Feichter ศึกษาวิชาชีววิทยาด้วยวิชาเลือกในร้านขายยาในเมือง Innsbruck และยังได้ดำดิ่งสู่โลกแห่งพืชสมุนไพรอีกด้วย จากที่นั่นก็ไม่ไกลจากหัวข้อทางการแพทย์อื่นๆ ที่ยังคงดึงดูดใจเธอมาจนถึงทุกวันนี้ เธอได้รับการฝึกฝนเป็นนักข่าวที่ Axel Springer Academy ในฮัมบูร์กและทำงานให้กับ มาตั้งแต่ปี 2550 โดยครั้งแรกในฐานะบรรณาธิการและตั้งแต่ปี 2555 เป็นนักเขียนอิสระ
ข้อมูลเพิ่มเติมเกี่ยวกับผู้เชี่ยวชาญของ เนื้อหา ทั้งหมดได้รับการตรวจสอบโดยนักข่าวทางการแพทย์
ฮีโมฟีเลีย (โรคเลือด) เป็นโรคการแข็งตัวของเลือดที่มักสืบทอดมา ผู้ประสบภัยขาดปัจจัยการแข็งตัวของเลือดที่สำคัญหรือมีข้อบกพร่อง เป็นผลให้ฮีโมไฟล์มีแนวโน้มที่จะมีเลือดออกและช้ำได้ง่าย ฮีโมฟีเลียยังไม่หายขาด ต้องขอบคุณการบำบัดสมัยใหม่ อย่างไรก็ตาม ผู้ที่เป็นโรคฮีโมฟีเลียสามารถมีชีวิตที่ปกติได้เป็นส่วนใหญ่ อ่านทุกสิ่งที่คุณจำเป็นต้องรู้เกี่ยวกับฮีโมฟีเลียที่นี่
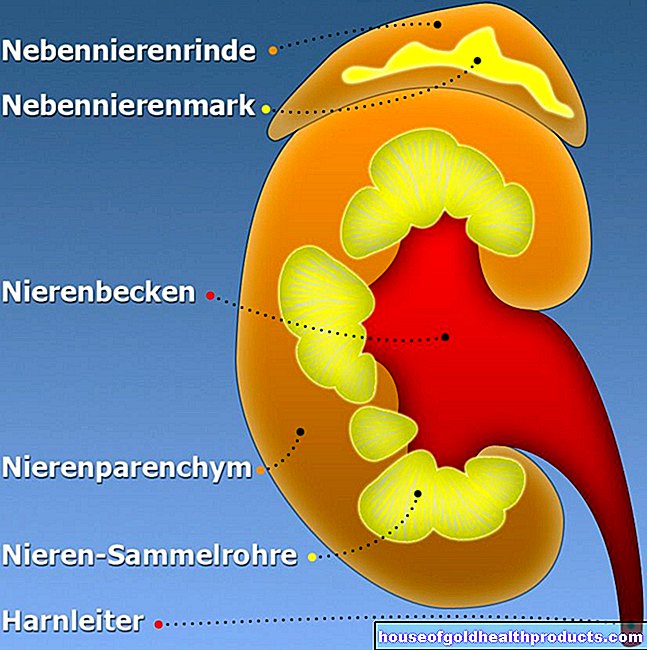
รหัส ICD สำหรับโรคนี้: รหัส ICD เป็นรหัสที่เป็นที่ยอมรับในระดับสากลสำหรับการวินิจฉัยทางการแพทย์ สามารถพบได้เช่นในจดหมายของแพทย์หรือในใบรับรองความสามารถในการทำงาน D66D67D68
ภาพรวมโดยย่อ
- ฮีโมฟีเลียคืออะไร? ความผิดปกติของการแข็งตัวของเลือดทางพันธุกรรม (coagulopathy) เรียกอีกอย่างว่าฮีโมฟีเลีย
- รูปแบบของฮีโมฟีเลีย: พบได้บ่อยที่สุดคือฮีโมฟีเลียเอ ตามด้วยฮีโมฟีเลียบี รูปแบบอื่นๆ เช่น ฮีโมฟีเลียซี, ฟอนวิลเลอแบรนด์-เจอร์เกนส์ซินโดรม และพาราฮีโมฟีเลียพบได้น้อย
- สาเหตุ: ข้อบกพร่องหรือข้อบกพร่องของปัจจัยการแข็งตัวของเลือด (โปรตีนในเลือดที่จำเป็นสำหรับการแข็งตัวของเลือด) ส่วนใหญ่เป็นการสืบทอดและไม่ค่อยได้มา (เกิดจากการกลายพันธุ์ของยีนที่เกิดขึ้นเอง)
- อาการ: มีแนวโน้มที่จะมีเลือดออกมากขึ้น ซึ่งอาจทำให้เลือดออกและฟกช้ำได้ง่าย (ฮีมาโตมา) เลือดออกยังใช้เวลานานกว่าปกติ อาการจะรุนแรงเพียงใดนั้นขึ้นอยู่กับความรุนแรงของฮีโมฟีเลีย
- การวินิจฉัย: การวัดค่าพารามิเตอร์ต่างๆ ของเลือด (aPTT, Quick value, plasma thrombin time, เวลาในการตกเลือด, จำนวนเกล็ดเลือด), การกำหนดกิจกรรมของปัจจัยการแข็งตัวของเลือด
- การรักษา: การทดแทนปัจจัยการแข็งตัวของเลือดที่หายไป (ในรูปแบบของปัจจัยเข้มข้น); ในบางกรณี ยาอื่น ๆ (เช่น desmopressin สำหรับโรคฮีโมฟีเลียชนิดอ่อน)
ฮีโมฟีเลีย: คำอธิบาย
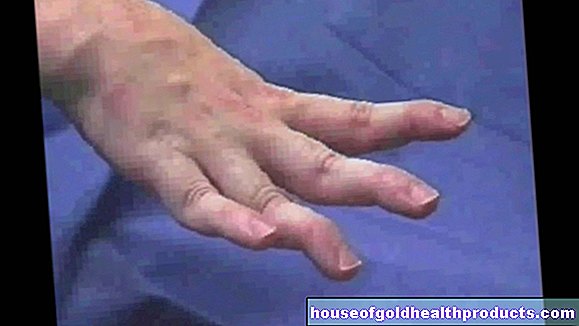
ฮีโมฟีเลียเป็นโรคที่มีมา แต่กำเนิดของการแข็งตัวของเลือด ผู้ที่ได้รับผลกระทบ (ฮีโมฟีเลีย, "ฮีโมฟีเลีย") ไม่สามารถสร้างปัจจัยการแข็งตัวของเลือดที่เพียงพอได้ เหล่านี้เป็นโปรตีนในเลือดที่จำเป็นสำหรับการแข็งตัวของเลือด เนื่องจากขาดปัจจัยการแข็งตัวของเลือด ลิ่มเลือดและบาดแผลจึงไม่สามารถก่อตัวได้ง่าย ดังนั้นผู้ป่วยฮีโมฟีเลียจึงมีแนวโน้มที่จะมีเลือดออก พวกเขายังมีบาดแผลที่มีเลือดออกนานกว่าปกติ สิ่งนี้อาจเป็นอันตรายได้ในบางกรณี
ศัพท์ทางการแพทย์สำหรับความผิดปกติของการแข็งตัวของเลือดที่มีแนวโน้มตกเลือดมากขึ้นคือ "การตกเลือด" ชื่อทั่วไปสำหรับความผิดปกติของการแข็งตัวของเลือดคือ "coagulopathy"
ฮีโมฟีเลีย: ความถี่
ฮีโมฟีเลียเกิดขึ้นเฉพาะในเด็กผู้ชายและผู้ชายเท่านั้น ค่อนข้างหายาก: มีผู้ชายเพียงสองใน 10,000 คนที่เป็นโรคฮีโมฟีเลีย มีผู้ได้รับผลกระทบประมาณ 10,000 คนในเยอรมนี ประมาณ 3,000 ถึง 5,000 คนมีอาการรุนแรง
ฮีโมฟีเลีย: รูปแบบ
มีปัจจัยการแข็งตัวที่แตกต่างกัน ขึ้นอยู่กับปัจจัยการแข็งตัวของเลือดที่ได้รับผลกระทบในฮีโมฟีเลีย แพทย์จะแยกแยะความแตกต่างระหว่างรูปแบบต่างๆ ของโรค
ฮีโมฟีเลีย เอ
ในโรคฮีโมฟีเลีย A มีปัญหาเกี่ยวกับปัจจัยการแข็งตัวของเลือด VIII (antihemophilic globulin A): ร่างกายไม่สามารถผลิตได้ในปริมาณที่เพียงพอหรือมีข้อบกพร่อง ประมาณร้อยละ 85 ของผู้ที่เป็นโรคฮีโมฟีเลียทั้งหมดเป็นโรคฮีโมฟีเลีย เอ เกือบทั้งหมดเป็นผู้ชาย
ฮีโมฟีเลีย บี
ในโรคฮีโมฟีเลีย บี ไม่มีปัจจัยการแข็งตัวของเลือด IX (antihemophilic globulin B หรือปัจจัยคริสต์มาส) ที่นี่ก็เช่นกัน ผู้ป่วยส่วนใหญ่เป็นผู้ชาย ในอดีต โรคฮีโมฟีเลีย บี พบบ่อยในราชวงศ์อังกฤษและในราชวงศ์ซาร์ของรัสเซีย จึงเรียกอีกอย่างว่า "ความเจ็บป่วยของกษัตริย์"
รูปแบบอื่นของฮีโมฟีเลีย
นอกจากรูปแบบหลักของฮีโมฟีเลีย A และ B แล้ว ยังมีความผิดปกติของการแข็งตัวของเลือดทางพันธุกรรมอื่นๆ หนึ่งในนั้นคือ von Willebrand-Jürgens syndrome หรือที่เรียกว่า von Willebrand syndrome (vWS) จุดเน้นที่นี่คือปัจจัย von Willebrand: ปัจจัยการแข็งตัวของเลือดนี้มีขนาดเล็กเกินไปหรือมีข้อบกพร่อง เช่นเดียวกับฮีโมฟีเลีย A และ B สิ่งนี้นำไปสู่แนวโน้มที่จะมีเลือดออกมากขึ้น (diathesis เลือดออก) ในประเทศเยอรมนี พบกลุ่มอาการฟอน วิลเลอแบรนด์-เจอร์เก้นส์ในประชากรมากถึงหนึ่งเปอร์เซ็นต์ ตรงกันข้ามกับสองรูปแบบหลักของโรคฮีโมฟีเลีย ความผิดปกติของการแข็งตัวของเลือดนี้ส่งผลกระทบต่อผู้ชายและผู้หญิงอย่างเท่าเทียมกัน
ในบางกรณีที่พบไม่บ่อย ความผิดปกติอื่นๆ ของการแข็งตัวของเลือดก็เกิดขึ้นเช่นกัน ซึ่งขึ้นอยู่กับปัจจัยที่ขาดปัจจัยการแข็งตัวของเลือด พวกเขายังมีแนวโน้มที่จะตกเลือด (hemorrhagic diathesis) ซึ่งรวมถึง:
- Haemophilia C: ข้อบกพร่องของปัจจัยการทำงานXI
- Parahemophilia: ขาดปัจจัยการทำงานV
- Hypoproconvertinemia: การขาดปัจจัยการทำงาน VII
- Stuart Prower Factor Deficiency: ขาดปัจจัยการทำงานX
- Hageman Syndrome: ความบกพร่องของปัจจัยการทำงาน XII
- การขาดไฟบริเนส: การขาดปัจจัยการทำงานXIII
ฮีโมฟีเลีย: อาการ
อาการของฮีโมฟีเลีย A (การขาดปัจจัย VIII) และฮีโมฟีเลีย B (การขาดปัจจัย IX) เหมือนกัน - แม้ว่าปัจจัยการแข็งตัวที่แตกต่างกันจะได้รับผลกระทบในแต่ละกรณี โดยทั่วไป เราสามารถพูดได้ว่า ยิ่งมีปัจจัยการแข็งตัวของเลือดที่ทำงานได้น้อยลง ภาพทางคลินิกก็จะยิ่งเด่นชัดมากขึ้นเท่านั้น
ฮีโมฟีเลีย: องศาความรุนแรง
ความรุนแรงของฮีโมฟีเลียขึ้นอยู่กับกิจกรรมของปัจจัยการแข็งตัวของเลือดที่ลดลงเมื่อเปรียบเทียบกับการทำงานในคนที่มีสุขภาพดี หากกิจกรรมของปัจจัยลดลงเพียงเล็กน้อย ผู้ที่ได้รับผลกระทบมักจะไม่มีอาการใดๆ ในทางกลับกัน ในโรคฮีโมฟีเลียตามอาการ กิจกรรมของปัจจัยจะลดลง ซึ่งทำให้เกิดอาการเด่นชัดขึ้น ฮีโมฟีเลียมีความรุนแรงสามระดับ (A และ B):
ฮีโมฟีเลียเล็กน้อย:กิจกรรมปัจจัยคือ 6 ถึง 45 เปอร์เซ็นต์ของกิจกรรมปกติของคนที่มีสุขภาพ ประมาณ 20 เปอร์เซ็นต์ของผู้ที่เป็นโรคฮีโมฟีเลียมีความรุนแรงเช่นนี้ ผู้ที่ได้รับผลกระทบมักไม่ค่อยสังเกตเห็นความเจ็บป่วยของพวกเขามากนัก นี่คือสาเหตุที่พบโรคฮีโมฟีเลียในคนจำนวนมากในวัยรุ่นหรือวัยผู้ใหญ่เท่านั้น เมื่อเลือดออกจากการผ่าตัดหรือการบาดเจ็บรุนแรงเกินคาด
ฮีโมฟีเลียปานกลาง: กิจกรรมปัจจัยคือ 1 ถึง 5 เปอร์เซ็นต์ของกิจกรรมปกติ ประมาณ 20 เปอร์เซ็นต์ของฮีโมไฟล์ทั้งหมดได้รับผลกระทบเช่นกัน อาการมักจะชัดเจนในช่วงสองสามปีแรกของชีวิต โดยมีเลือดออกนานผิดปกติและมีรอยฟกช้ำบ่อย เช่นเดียวกับฮีโมฟีเลียที่ไม่รุนแรง เลือดออกมักเป็นผลมาจากการบาดเจ็บหรือการผ่าตัด การตกเลือดที่เกิดขึ้นเองนั้นหายาก
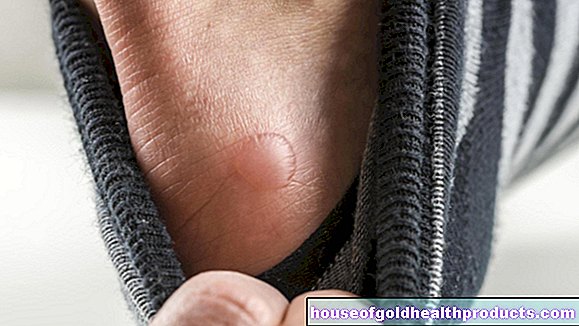
ฮีโมฟีเลียรุนแรง: กิจกรรมปัจจัยน้อยกว่า 1 เปอร์เซ็นต์ของกิจกรรมปกติ นี้ใช้กับประมาณร้อยละ 55 ของฮีโมฟีเลียทั้งหมด ฮีโมฟีเลียมักจะสังเกตเห็นได้ตั้งแต่แรกเกิด: การถอดสายสะดือออกจะทำให้เลือดออกมาก เลือดกำเดาไหลหนักไม่ใช่เรื่องแปลกในวัยเด็ก นอกจากนี้ แม้แต่การบาดเจ็บหรือการกระแทกที่เล็กที่สุดก็อาจทำให้เลือดออกมากใต้ผิวหนังได้ (รอยฟกช้ำ) เลือดออกภายในยังพบได้บ่อยกว่า เช่น มีเลือดออกที่ข้อต่อขนาดใหญ่อย่างเจ็บปวด (เช่น หัวเข่า ข้อศอก) โดยปกติ เลือดออกจำนวนมากไม่มีสาเหตุแน่ชัด (เลือดออกเอง)
ฮีโมฟีเลีย: ความเสี่ยงและอันตราย
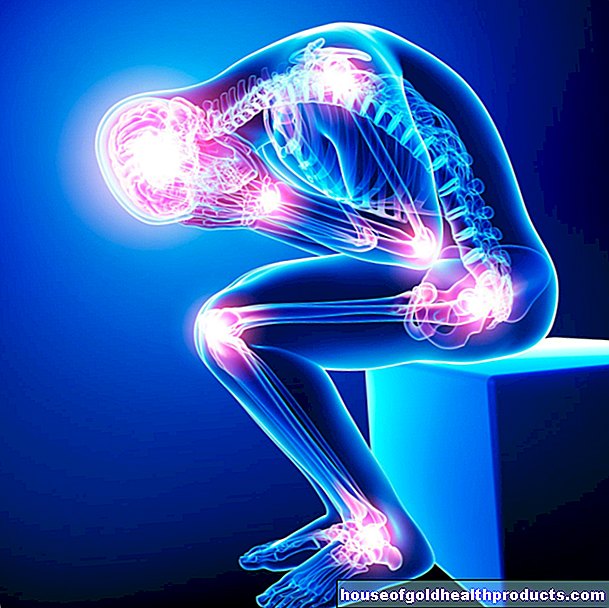
เลือดออกในข้อต่อ (hemarthrosis) มักเกิดขึ้นซ้ำๆ โดยเฉพาะอย่างยิ่งในโรคฮีโมฟีเลียที่รุนแรง ส่งผลให้ข้อต่อที่ได้รับผลกระทบสามารถเปลี่ยนรูป เสื่อมสภาพก่อนเวลาอันควร (โรคข้อเข่าเสื่อม) และค่อยๆ แข็งตัวได้ ผู้ที่เป็นโรคโลหิตจางขั้นสูงแทบจะไม่สามารถขยับแขนและขาได้และต้องนั่งรถเข็น
อันตรายอีกประการหนึ่งของฮีโมฟีเลียคือการมีเลือดออกในกล้ามเนื้อ: สามารถทำลายเนื้อเยื่อของกล้ามเนื้อและทำให้กล้ามเนื้ออ่อนแรงได้
โดยหลักการแล้ว เลือดออกภายในในฮีโมฟีเลียสามารถเกิดขึ้นได้ในทุกอวัยวะ เลือดออกในสมองเกิดขึ้นได้ยากแต่เป็นอันตราย ตัวอย่างเช่น อาจทำให้ความสามารถในการคิดและสมาธิลดลง เลือดออกในสมองรุนแรงถึงขั้นเสียชีวิตได้! เลือดออกในช่องท้องอาจเป็นอันตรายถึงชีวิตได้ในบางกรณี เลือดออกมากในช่องคอหอยอาจส่งผลต่อทางเดินหายใจ
นอกจากแนวโน้มเลือดออก (hemorrhagic diathesis) ฮีโมฟีเลียในระดับความรุนแรงใด ๆ ก็ยังสามารถนำไปสู่ความผิดปกติในการรักษาบาดแผล
Von Willebrand-Juergens Syndrome: อาการ
ผู้ที่เป็นโรค von Willebrand-Jürgens ก็มีแนวโน้มที่จะมีเลือดออกมากขึ้นเช่นกัน โดยส่วนใหญ่แล้วจะมีเลือดออกเล็กน้อยใต้ผิวหนัง (รอยฟกช้ำ) เลือดออกตามไรฟัน หรือมีเลือดออกเป็นเวลานานหลังการผ่าตัด เช่น หลังจากการถอนฟัน แต่ก็มีผู้ป่วยที่ตกเลือดอย่างหนักเช่นกัน
ฮีโมฟีเลีย: การรักษา
การบำบัดด้วยฮีโมฟีเลียขึ้นอยู่กับชนิดและความรุนแรงของโรคฮีโมฟีเลีย แพทย์ที่เข้าร่วมจะจัดทำแผนการรักษาที่เหมาะสมสำหรับผู้ป่วยแต่ละราย นอกจากการรักษาด้วยยาแล้ว เขายังสามารถแนะนำมาตรการทั่วไปได้ ตัวอย่างเช่น ขอแนะนำให้ใช้โดยเฉพาะอย่างยิ่งในกรณีที่เป็นโรคฮีโมฟีเลียขั้นรุนแรง ให้ดูแลร่างกายและหลีกเลี่ยงกีฬาบางชนิด (ที่ทำร้ายร่างกาย)
ฮีโมฟีเลีย A และ B
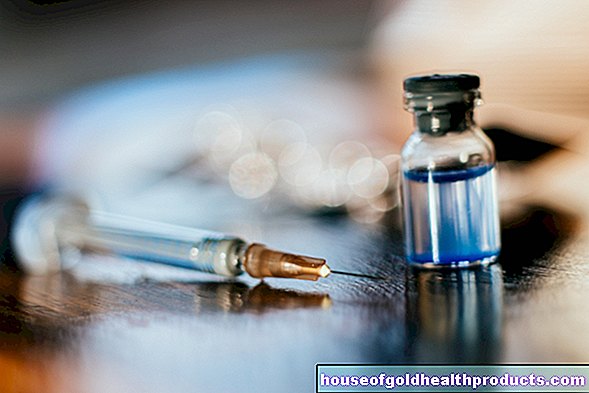
วันนี้มีปัจจัยที่เรียกว่าความเข้มข้นสำหรับการรักษาโรคฮีโมฟีเลีย สิ่งเหล่านี้เป็นความเข้มข้นของปัจจัยการแข็งตัวของเลือด VIII (สำหรับฮีโมฟีเลีย A) หรือ IX (สำหรับฮีโมฟีเลีย B) ที่ได้รับจากพลาสมาเลือดหรือดัดแปลงพันธุกรรม พวกเขาจะต้องถูกฉีดเข้าเส้นเลือด (ทางหลอดเลือดดำ) ผู้ประสบภัยหลายคนเรียนรู้ที่จะฉีดปัจจัยที่มีสมาธิ สิ่งนี้ทำให้พวกเขามีอิสระมากในการจัดการกับโรค
ในทศวรรษที่ 1960 และ 1970 ผู้คนจำนวนมากในเยอรมนีติดเชื้อไวรัสตับอักเสบและ/หรือเอชไอวีจากการเตรียมปัจจัยที่ปนเปื้อน สิ่งนี้ไม่สามารถเกิดขึ้นได้จริงในปัจจุบัน: พลาสมาเลือดได้รับการควบคุมและปรับสภาพอย่างเข้มงวดก่อนที่จะให้ยา และด้วยปัจจัยทางพันธุวิศวกรรมที่เข้มข้น จึงไม่มีความเสี่ยงในการติดเชื้อ
ในกรณีของฮีโมฟีเลียที่ไม่รุนแรงและปานกลาง การให้แฟคเตอร์แบบเข้มข้นนั้นจำเป็นต่อเมื่อจำเป็นเท่านั้น (การรักษาตามต้องการ): ให้ยาต้านการแข็งตัวของเลือด เช่น ในกรณีที่มีเลือดออกมากหรือก่อนการผ่าตัดตามแผน การบาดเจ็บเล็กน้อย เช่น รอยถลอก ไม่จำเป็นต้องรักษาด้วยปัจจัยเข้มข้น ปกติเลือดจะหยุดได้โดยใช้แรงกดเบาๆ ตรงบริเวณที่มีเลือดออก
ผู้ป่วยฮีโมฟีเลียขั้นรุนแรงต้องฉีดแฟคเตอร์เข้มข้นเป็นประจำ (การรักษาระยะยาว) ปัจจัย VIII ในฮีโมฟีเลีย A ได้รับการบริหารสองถึงสามครั้งต่อสัปดาห์ ปัจจัย IX ในโรคฮีโมฟีเลีย บี โดยทั่วไปจำเป็นต้องฉีดสัปดาห์ละครั้งหรือสองครั้งเท่านั้น เนื่องจากมีเวลาอยู่ในเลือดนานขึ้น
การผ่าตัดและการบาดเจ็บเฉียบพลัน
ก่อนการผ่าตัด (แม้ว่าจะมีการวางแผนการถอนฟัน) ผู้ป่วยโรคฮีโมฟีเลียทุกคนจะต้องดำเนินการบำบัดรักษา มักใช้ปัจจัยที่มีสมาธิเพื่อการนี้ นี่เป็นวิธีเดียวที่จะป้องกันภาวะแทรกซ้อนร้ายแรงจากการสูญเสียเลือดมากเกินไประหว่างการผ่าตัด
ในกรณีของฮีโมฟีเลีย A ที่ไม่รุนแรง แทนที่จะให้ปัจจัยเข้มข้น สามารถให้ยาที่ทำให้การแข็งตัวของเลือดคงที่ก่อนการผ่าตัดตามแผน ซึ่งรวมถึงเดสโมเพรสซินด้วย นี่คือโปรตีนที่ผลิตขึ้นเอง กระตุ้นการปลดปล่อยปัจจัยสะสม VIII จากหลอดเลือด ยาสามารถใช้ได้เพียงไม่กี่วันเท่านั้น มิฉะนั้นร้านค้าจะว่างเปล่าในไม่ช้า
เคล็ดลับ: ก่อนขั้นตอนตามแผน ผู้ที่เป็นโรคฮีโมฟีเลียควรปรึกษากับแพทย์ผู้เชี่ยวชาญด้านโลหิตวิทยาหรือศูนย์ฮีโมฟีเลีย ซึ่งแนะนำให้ใช้การรักษาเชิงป้องกันในกรณีของตน
ในกรณีของการบาดเจ็บเฉียบพลันในกรณีฉุกเฉิน นอกเหนือจากมาตรการห้ามเลือดเฉพาะที่ (เช่น ผ้าพันแผลกดทับ) การบริหารปัจจัยแบบเข้มข้นก็มีความจำเป็นเช่นกัน
ปัจจัยที่มีสมาธิ: ภาวะแทรกซ้อน
บางคนสร้างแอนติบอดี (สารยับยั้ง) กับปัจจัยการแข็งตัวของเลือดในปัจจัยเข้มข้น ฮีโมฟีเลียตัวยับยั้งที่เรียกว่านี้พบได้บ่อยในผู้ที่เป็นโรคฮีโมฟีเลีย เอ อย่างมีนัยสำคัญมากกว่าผู้ที่เป็นโรคฮีโมฟีเลีย บี สารยับยั้งจะยับยั้งปัจจัยการแข็งตัวของเลือดที่เพิ่มขึ้น การบำบัดไม่ได้ผลตามที่ต้องการ ฮีโมฟีเลียบียังคุกคามอาการแพ้อย่างรุนแรงและภาวะแทรกซ้อนอื่นๆ
ปริมาณของสารยับยั้งในเลือดจะได้รับในหน่วย Bethesda (BE) ที่เรียกว่า ยิ่งค่า BE สูง สารยับยั้งในเลือดของผู้ป่วยก็จะยิ่งมากขึ้น
ในโรคฮีโมฟีเลีย A สารยับยั้งที่ก่อตัวขึ้นเล็กน้อยมักจะได้รับการชดเชยโดยการเพิ่มขนาดยาของแฟคเตอร์เข้มข้น หากสารยับยั้งเกิดขึ้นในปริมาณมาก แนะนำให้ใช้การบำบัดเพื่อความทนทานต่อภูมิคุ้มกัน: ผู้ป่วยจะได้รับปริมาณการแข็งตัวของเลือดที่หายไปในปริมาณที่สูงมากในระบบการรักษาที่ซับซ้อน ระบบภูมิคุ้มกันควรค่อยๆ ชินกับการมีอยู่ของมันและหยุดการก่อตัวของสารยับยั้ง
ฮีโมฟีเลียตัวยับยั้งที่หายากในฮีโมฟีเลียบีนั้นได้รับการปฏิบัติต่างกัน ตัวอย่างเช่น ผู้ที่ได้รับผลกระทบจะได้รับยาที่ส่งผลต่อระบบภูมิคุ้มกัน (immunomodulators)
ยาแก้ปวด
ฮีโมฟีเลียที่ร้ายแรงอาจทำให้เกิดอาการปวดอย่างรุนแรงสำหรับผู้ที่ได้รับผลกระทบ ตัวอย่างเช่น เลือดออกในข้อต่ออาจทำให้เจ็บปวดมาก จากนั้นยาแก้ปวดเช่นไอบูโพรเฟนช่วย ในทางตรงกันข้าม ยาแก้ปวดอะซิติลซาลิไซลิกแอซิด (ASA) ที่บรรเทาปวดไม่เหมาะกับโรคฮีโมฟีเลีย โดยจะเพิ่มแนวโน้มที่จะมีเลือดออกมากขึ้นไปอีก (ผลข้างเคียงของ ASA)
ฟอน Willebrand-Juergens Syndrome (VWS)
ในกลุ่มอาการ von Willebrand-Jürgens มีความแตกต่างระหว่างประเภทต่าง ๆ ซึ่งได้รับการปฏิบัติต่างกัน: ในประเภทที่เรียกว่า 1 สารออกฤทธิ์ desmopressin จะได้รับเมื่อจำเป็น (ก่อนการผ่าตัดหรือในกรณีที่มีเลือดออกเฉียบพลัน) ช่วยกระตุ้นการปลดปล่อยปัจจัยการแข็งตัวของเลือดที่เก็บไว้
Desmopressin ยังใช้ในประเภทที่ 2; อย่างไรก็ตาม ยานี้ใช้ไม่ได้ผลเสมอไป จากนั้นแพทย์จะสั่งจ่ายสารเข้มข้น (ด้วยปัจจัย von Willebrand) แทน
ผู้ป่วยที่มี VWS ประเภท 3 มักได้รับการรักษาด้วยปัจจัยที่มีสมาธิ
ฮีโมฟีเลีย: สาเหตุและปัจจัยเสี่ยง
ฮีโมฟีเลียเป็นโรคทางพันธุกรรมที่มีมา แต่กำเนิดซึ่งมักจะสืบทอดมา มันเกิดขึ้นไม่บ่อยนัก (เป็นผลมาจากการเปลี่ยนแปลงของยีนที่เกิดขึ้นเอง = การกลายพันธุ์ที่เกิดขึ้นเอง)
ในโรคฮีโมฟีเลีย ข้อมูลทางพันธุกรรมที่จำเป็นในการสร้างปัจจัยการแข็งตัวของเลือดในหน้าที่นั้นไม่ถูกต้อง: ในโรคฮีโมฟีเลีย A คือปัจจัยการแข็งตัวของเลือด VIII ในฮีโมฟีเลีย B ปัจจัย IX ผลลัพธ์ของแผนการก่อสร้างที่ไม่ถูกต้องคือไม่สามารถผลิตปัจจัยการแข็งตัวของเลือดที่เกี่ยวข้องในปริมาณที่ใช้งานได้เพียงพอ สิ่งนี้ขัดขวางการแข็งตัวของเลือด: บาดแผลไม่ปิดอย่างรวดเร็ว ดังนั้นเลือดออกจึงใช้เวลานานผิดปกติ ผู้ป่วยบางรายยังมีเลือดออกเอง (โดยไม่ทราบสาเหตุ)
ฮีโมฟีเลีย A และ B: มรดก
พิมพ์เขียว (ยีน) สำหรับทุกส่วนของร่างกายอยู่บนโครโมโซม ในนิวเคลียสของทุกเซลล์ในร่างกายมีโครโมโซม 46 อัน รวมถึงโครโมโซมเพศ 2 อันซึ่งกำหนดเพศได้ ผู้หญิงมีโครโมโซมเพศ X สองตัว (XX): โครโมโซม X หนึ่งอันได้รับมาจากแม่และอีกหนึ่งโครโมโซมจากพ่อ ผู้ชายมีโครโมโซม Y ที่สืบทอดมาจากพ่อและโครโมโซม X ที่สืบทอดมาจากแม่ (XY)
ยีนสำหรับปัจจัยการแข็งตัวของเลือดอยู่บนโครโมโซม X ในผู้หญิงที่มีโครโมโซม X สองอัน หากหนึ่งในนั้นมีพิมพ์เขียวที่ผิดพลาดสำหรับปัจจัยการแข็งตัวของเลือด โดยปกติโครโมโซม X ตัวอื่นสามารถชดเชยได้ ดังนั้นจึงไม่มีอาการใด ๆ ตลอดชีวิต
ถ้าผู้หญิงคนนั้นมีลูก เธอจะส่งต่อโครโมโซม X ตัวใดตัวหนึ่งไปยังลูกหลาน ความน่าจะเป็นที่จะเป็นสำเนาที่มีพิมพ์เขียวผิดพลาดคือ 50 เปอร์เซ็นต์ โดยการส่งต่อความบกพร่องทางพันธุกรรม มารดาจะกลายเป็นพาหะ (พาหะ) ของฮีโมฟีเลีย ถ้ามีลูกชายจะเกิดเป็นฮีโมฟีเลีย ในทางกลับกัน ลูกสาวมักจะกลายเป็นพาหะที่มีศักยภาพในทางกลับกัน
ในบางกรณีที่พบไม่บ่อย ปัจจัยการแข็งตัวของเลือดที่เกี่ยวข้องนั้นยังไม่เกิดขึ้นเพียงพอแม้ในตัวนำไฟฟ้าเพศหญิง บาดแผลจากการบาดเจ็บหรือการผ่าตัดอาจทำให้เลือดออกเป็นเวลานาน เป็นเรื่องยากกว่าที่เด็กผู้หญิงจะได้รับโครโมโซม X ที่บกพร่องจากพ่อแม่ทั้งสอง ส่วนใหญ่เกี่ยวข้องกับโรค Turner syndrome เด็กหญิงที่ได้รับผลกระทบแสดงภาพรวมของโรคฮีโมฟีเลีย
Von Willebrand-Juergens Syndrome
ในกลุ่มอาการ von Willebrand-Jürgens คำแนะนำสำหรับปัจจัย von Willebrand (vWF) แสดงให้เห็นถึงการกลายพันธุ์: ปัจจัยการแข็งตัวของเลือดมีขนาดเล็กเกินไปหรือมีข้อบกพร่อง การกลายพันธุ์ของยีนสามารถเกิดขึ้นได้ทั้งชายและหญิง
ฮีโมฟีเลีย: การตรวจและวินิจฉัย
หากมีคนเลือดออกเองบ่อยครั้ง (เช่น เลือดกำเดาไหล) หรือรอยฟกช้ำง่ายมาก นี่อาจเป็นสัญญาณบ่งชี้ว่าเป็นโรคฮีโมฟีเลีย ความสงสัยนี้ชัดเจนโดยเฉพาะอย่างยิ่งหากครอบครัวรู้จักกรณีของโรคฮีโมฟีเลียแล้ว ผู้ที่ได้รับผลกระทบควรมีแนวโน้มเลือดออกเพิ่มขึ้นโดยแพทย์ชี้แจง จุดติดต่อแรกหากคุณสงสัยว่าเป็นโรคฮีโมฟีเลียคือแพทย์ประจำครอบครัวของคุณ:
แพทย์จะซักถามประวัติการรักษาของผู้ป่วย (ประวัติ) ในการสนทนากับผู้ป่วยก่อน: เขามีอาการที่อธิบายไว้โดยละเอียด ถามเกี่ยวกับโรคพื้นเดิมใด ๆ และมีกรณีที่ทราบแล้วของฮีโมฟีเลียในครอบครัวหรือไม่
การทดสอบในห้องปฏิบัติการมีความสำคัญอย่างยิ่งในการชี้แจงความเป็นไปได้ของฮีโมฟีเลีย แพทย์จะเก็บตัวอย่างเลือดจากผู้ป่วยเพื่อนำไปตรวจในห้องปฏิบัติการเพื่อหาพารามิเตอร์ต่างๆ: ในโรคฮีโมฟีเลีย สิ่งที่เรียกว่า aPTT (เวลาที่เปิดใช้งาน thromboplastin บางส่วน) จะยาวนานกว่าคนที่มีสุขภาพดี ในทางตรงกันข้าม ค่าที่เรียกว่า Quick value (เวลา thromboplastin, TPZ) และ plasma thrombin time (PTZ) เป็นเรื่องปกติ พวกเขาจะยืดเยื้อในฮีโมฟีเลียที่รุนแรงเท่านั้น จำนวนเกล็ดเลือด (thrombocytes) และเวลาที่เรียกว่าเลือดออกก็เป็นเรื่องปกติในฮีโมฟีเลีย A และ B ในกลุ่มอาการฟอน วิลเลอแบรนด์-เจอร์เกนส์ ในทางกลับกัน เวลาเลือดออกจะนานขึ้น เวลาเลือดออกคือระยะเวลาที่ใช้ในการหยุดเลือด
เพื่อให้สามารถระบุฮีโมฟีเลีย A หรือ B ได้อย่างชัดเจน ต้องวิเคราะห์กิจกรรมของปัจจัยการแข็งตัวของเลือด (VIII, IX) ผู้เชี่ยวชาญด้านโลหิตวิทยาหรือศูนย์การแพทย์เฉพาะทาง (ศูนย์ฮีโมฟีเลีย) เป็นผู้รับผิดชอบในเรื่องนี้
ฮีโมฟีเลีย: การทดสอบในทารกแรกเกิดและทารกในครรภ์
หากครอบครัวหนึ่งเป็นโรคฮีโมฟีเลียแล้ว การแข็งตัวของทารกแรกเกิดเพศชายมักจะได้รับการตรวจสอบทันทีหลังคลอด ด้วยวิธีนี้สามารถตรวจพบฮีโมฟีเลียได้ในระยะเริ่มแรก คุณสามารถตรวจหาฮีโมฟีเลียในระหว่างตั้งครรภ์ได้
หากผู้หญิงสงสัยว่าเธอมีความโน้มเอียงทางพันธุกรรมต่อฮีโมฟีเลียและอาจเป็นพาหะ ก็สามารถชี้แจงได้ด้วยการทดสอบทางพันธุกรรม
ฮีโมฟีเลีย: หลักสูตรโรคและการพยากรณ์โรค
ฮีโมฟีเลียยังไม่ได้รับการรักษา ผู้ป่วยต้องรับมือกับการขาดปัจจัยการแข็งตัวตลอดชีวิต อย่างไรก็ตาม ด้วยความช่วยเหลือของปัจจัยที่มีสมาธิ พวกเขามักจะสามารถดำเนินชีวิตตามปกติได้เป็นส่วนใหญ่
หากไม่ได้รับการรักษา ฮีโมฟีเลียระดับปานกลางและรุนแรงมักนำไปสู่โรคแทรกซ้อนร้ายแรง ตัวอย่างเช่น เลือดออกในกล้ามเนื้ออาจทำให้กล้ามเนื้อเสียหายได้ การตกเลือดในข้อต่อสามารถนำไปสู่โรคข้อเข่าเสื่อมและข้อแข็งทื่อ ภาวะแทรกซ้อนดังกล่าวสามารถหลีกเลี่ยงได้หากตรวจพบฮีโมฟีเลียตั้งแต่เนิ่นๆ และรักษาอย่างสม่ำเสมอ
แท็ก: ข่าว สัมภาษณ์ ยาเสพติด