ตรวจน้ำคร่ำ
Nicole Wendler สำเร็จการศึกษาระดับปริญญาเอกด้านชีววิทยาในสาขาเนื้องอกวิทยาและภูมิคุ้มกันวิทยา ในฐานะบรรณาธิการด้านการแพทย์ นักเขียน และผู้ตรวจทาน เธอทำงานให้กับสำนักพิมพ์ต่างๆ ซึ่งเธอได้นำเสนอประเด็นทางการแพทย์ที่ซับซ้อนและครอบคลุมในลักษณะที่เรียบง่าย กระชับ และมีเหตุผล
ข้อมูลเพิ่มเติมเกี่ยวกับผู้เชี่ยวชาญของ เนื้อหา ทั้งหมดได้รับการตรวจสอบโดยนักข่าวทางการแพทย์ด้วยการเจาะน้ำคร่ำ (amniocentesis) โรคทางพันธุกรรมและการเบี่ยงเบนในจีโนมของเด็กสามารถระบุได้ในขณะที่ยังอยู่ในครรภ์ วิธีการตรวจก่อนคลอดนี้ยังให้ข้อมูลเกี่ยวกับความผิดปกติและการติดเชื้อในเด็กอีกด้วย ค้นหาข้อมูลได้ที่นี่เมื่อแนะนำให้ทำการทดสอบน้ำคร่ำ วิธีการทำงาน และความเสี่ยงที่จะเกิดขึ้น

การทดสอบน้ำคร่ำคืออะไร?
ระหว่างการเจาะน้ำคร่ำ แพทย์จะนำน้ำคร่ำจากถุงน้ำคร่ำผ่านเข็มกลวง เซลล์ของทารกแหวกว่ายในน้ำคร่ำ ซึ่งสามารถแยกได้ในห้องปฏิบัติการและขยายพันธุ์ในการเพาะเลี้ยงเซลล์ หลังจากผ่านไปประมาณสองสัปดาห์ มีสารพันธุกรรมเพียงพอที่จะตรวจสอบหาข้อผิดพลาดและการเบี่ยงเบนได้
นอกจากนี้ยังกำหนดความเข้มข้นของโปรตีนสองชนิดในน้ำคร่ำ: ของ alpha-fetoprotein (alpha-1-fetoprotein, α1-fetoprotein, AFP) และของเอนไซม์ acetycholinesterase (AChE) ระดับที่สูงขึ้นของโปรตีนเหล่านี้สามารถบ่งบอกถึงความผิดปกติของกระดูกสันหลังหรือผนังหน้าท้อง โดยเฉพาะอย่างยิ่งถ้าทั้งสองระดับถูกยกระดับในเวลาเดียวกัน
โปรตีน AFP ผลิตโดยถุงไข่แดงและตับของตัวอ่อน ในเด็กที่มีสุขภาพดี จะมีน้ำคร่ำเพียงเล็กน้อยเท่านั้นที่เข้าสู่น้ำคร่ำผ่านทางปัสสาวะของทารกในครรภ์ ในกรณีของความผิดปกติเช่นข้อบกพร่องของท่อประสาท (เปิดด้านหลัง ฯลฯ ) ในทางกลับกันค่า AFP มักจะเพิ่มขึ้นอย่างมีนัยสำคัญเนื่องจากปริมาณที่มากขึ้นจะถูกปล่อยลงในน้ำคร่ำผ่านทางสุราของทารกในครรภ์ ). เอเอฟพียังถูกกำหนดให้เป็นส่วนหนึ่งของการทดสอบสามครั้งซึ่งเป็นวิธีการตรวจวินิจฉัยก่อนคลอดอีกวิธีหนึ่ง ซึ่งกำหนดความเสี่ยงของเด็กที่จะเป็นโรคไทรโซมี 21 (กลุ่มอาการดาวน์) โดยเฉพาะ
โปรตีน AChE เป็นเอนไซม์ของระบบประสาทและยังเพิ่มขึ้นในกรณีที่ท่อประสาทบกพร่อง
การตรวจน้ำคร่ำ: ภาพรวมของโรคที่ตรวจพบได้
สารพันธุกรรมของเด็กที่ได้จากการเจาะน้ำคร่ำได้รับการวิเคราะห์อย่างละเอียดในห้องปฏิบัติการ ในอีกด้านหนึ่ง สามารถตรวจสอบโครงสร้างและจำนวนโครโมโซมได้ - สารพันธุกรรม DNA จัดอยู่ในรูปของโครโมโซมคู่ 23 ตัว ในทางกลับกัน ดีเอ็นเอเองก็สามารถวิเคราะห์ได้เช่นกัน
การเบี่ยงเบนทางพันธุกรรมที่อาจเกิดขึ้นจากการวิเคราะห์โครโมโซมคือ:
- Trisomy 21 (ดาวน์ซินโดรม)
- Trisomy 18 (โรคเอ็ดเวิร์ด)
- Trisomy 13 (กลุ่มอาการพาเทา)
นอกจากนี้ เพศของเด็กสามารถกำหนดได้โดยการตรวจโครโมโซม - โรคทางพันธุกรรมบางอย่างเกิดขึ้นในหนึ่งในสองเพศเท่านั้น
การวิเคราะห์ดีเอ็นเอสามารถเปิดเผยโรคทางพันธุกรรมและความผิดปกติของการเผาผลาญทางพันธุกรรม
นอกจากสารพันธุกรรมแล้ว ยังสามารถตรวจตัวอย่างน้ำคร่ำได้อีกด้วย ด้วยการวิเคราะห์ทางชีวเคมีนี้ สามารถระบุโรคต่อไปนี้ได้:
- ช่องว่างในกระดูกสันหลัง (เปิดหลัง = spina bifida)
- ข้อบกพร่องของผนังช่องท้อง (omphalocele, gastroschisis)
- การติดเชื้อ: toxoplasmosis, cytomegalovirus (CMV), กลุ่มอาการติดเชื้อน้ำคร่ำ
การตรวจทางชีวเคมียังเผยให้เห็นความไม่ลงรอยกันของกลุ่มเลือดที่เป็นไปได้ระหว่างแม่และเด็ก (ตั้งแต่สัปดาห์ที่ 30 ของการตั้งครรภ์)
หากมีความเสี่ยงที่จะคลอดก่อนกำหนด แพทย์ยังสามารถใช้การเจาะน้ำคร่ำเพื่อดูว่าปอดของเด็กโตเต็มที่ได้ไกลแค่ไหน หากพวกเขายังด้อยพัฒนา สามารถส่งเสริมการเจริญเติบโตของปอดได้โดยใช้ยา
แนะนำให้ทำการทดสอบน้ำคร่ำเมื่อใด
การเจาะน้ำคร่ำแนะนำสำหรับสตรีมีครรภ์จำนวนมากหากมีความเสี่ยงเพิ่มขึ้นต่อความบกพร่องทางพันธุกรรมในเด็กด้วยเหตุผลบางประการ เหตุผลดังกล่าวสามารถ:
- อายุของสตรีมีครรภ์มากกว่า 35 ปี
- ความผิดปกติในอัลตราซาวนด์หรือระหว่างการตรวจคัดกรองไตรมาสแรก
- โรคทางพันธุกรรมในครอบครัว เช่น โรคเมตาบอลิซึมหรือโรคกล้ามเนื้อ
- พี่ชายที่มีความผิดปกติของโครโมโซม
- การตั้งครรภ์ครั้งก่อนที่มีข้อบกพร่องของท่อประสาทหรือการแท้งบุตรอันเนื่องมาจากความผิดปกติของโครโมโซม
หากมีสาเหตุใดสาเหตุหนึ่งที่กล่าวมา บริษัทประกันสุขภาพจะเป็นผู้รับผิดชอบค่าใช้จ่ายสำหรับการทดสอบน้ำคร่ำ
การตรวจน้ำคร่ำ: เวลาที่ดีที่สุดคือเมื่อใด
การทดสอบน้ำคร่ำควรทำได้ดีที่สุดระหว่างสัปดาห์ที่ 14 และ 19 ของการตั้งครรภ์ กล่าวคือช้ากว่าการเก็บตัวอย่าง chorionic villus เล็กน้อย (วิธีอื่นในการวินิจฉัยก่อนคลอด) ก่อนสัปดาห์ที่ 14 ของการตั้งครรภ์ การเจาะน้ำคร่ำจะไม่ให้ผลลัพธ์ที่น่าเชื่อถือ นอกจากนี้ การตั้งครรภ์ในช่วงแรกๆ จะเพิ่มความเสี่ยงที่การตรวจจะส่งผลให้แท้งบุตร นั่นคือเหตุผลที่คุณมักจะรออย่างน้อยจนถึงสัปดาห์ที่ 14 ของการตั้งครรภ์พร้อมกับการตรวจ
ขึ้นอยู่กับคำถามและปัญหา บางครั้งน้ำคร่ำจะถูกถ่ายในภายหลัง (เช่น หลังจากสัปดาห์ที่ 19 ของการตั้งครรภ์)
การทดสอบน้ำคร่ำทำงานอย่างไร?
พระราชบัญญัติการวินิจฉัยทางพันธุกรรมกำหนดว่าสตรีมีครรภ์ทุกคนต้องได้รับแจ้งในรายละเอียดเกี่ยวกับขั้นตอน ประโยชน์ และความเสี่ยงของการแทรกแซงโดยสมัครใจก่อนการเจาะน้ำคร่ำและการตรวจต้องได้รับการอนุมัติเป็นลายลักษณ์อักษร
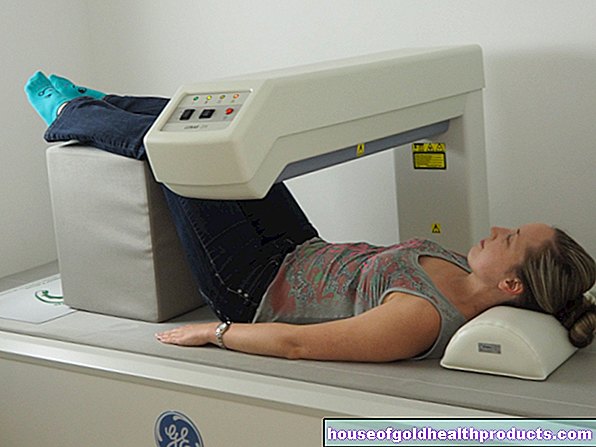
การทดสอบน้ำคร่ำดำเนินการแบบผู้ป่วยนอกในสถานพยาบาลหรือคลินิกเฉพาะทาง ก่อนการเจาะ สูตินรีแพทย์ของคุณจะใช้อัลตราซาวนด์เพื่อตรวจสอบตำแหน่งของเด็กและทำเครื่องหมายบริเวณที่เจาะบนท้องของคุณ หลังจากการฆ่าเชื้ออย่างระมัดระวัง มันจะเจาะด้วยเข็มกลวงบางๆ ผ่านผนังช่องท้องและผนังมดลูกเข้าไปในถุงน้ำคร่ำ และดึงน้ำคร่ำขึ้นมาระหว่าง 15 ถึง 20 มิลลิลิตร เซลล์ที่มีอยู่ในของเหลวที่ได้รับจะได้รับการประมวลผลเพิ่มเติมในห้องปฏิบัติการ
การเจาะน้ำคร่ำใช้เวลาประมาณห้าถึง 15 นาที ผู้หญิงส่วนใหญ่ไม่พบขั้นตอนที่เจ็บปวด ยาชาเฉพาะที่มักไม่จำเป็น
หลังตรวจน้ำคร่ำ
สตรีมีครรภ์จำนวนมากรู้สึกมีแรงกดในกระเพาะอาหารหลังการทดสอบน้ำคร่ำ แต่สิ่งนี้จะหายไปหลังจากช่วงเวลาสั้นๆ หลังจากการสังเกตอาการประมาณครึ่งชั่วโมง คุณสามารถออกจากสถานฝึกหรือโรงพยาบาลได้ แพทย์จะสั่งพักสองถึงสามวันและแนะนำให้คุณหลีกเลี่ยงกิจกรรมที่ต้องใช้กำลังกายและการมีเพศสัมพันธ์ในช่วงเวลานี้ ในวันถัดไป แพทย์ของคุณจะตรวจคุณอีกครั้งเพื่อตรวจทางนรีเวช
หากมีอาการปวด เลือดออก น้ำคร่ำรั่ว หรือหดรัดตัว เกิดขึ้นหลังการตรวจน้ำคร่ำ คุณต้องปรึกษาแพทย์ทันที!
ผลการทดสอบน้ำคร่ำจะมีให้เมื่อใด?
ต้องใช้เวลาระหว่างสองถึงสามสัปดาห์ในการค้นหาการทดสอบน้ำคร่ำ ซึ่งเป็นช่วงเวลาที่มักจะเครียดมากสำหรับพ่อแม่และญาติที่จะเป็น
การทดสอบน้ำคร่ำ: ความเสี่ยงและความปลอดภัย
ภาวะแทรกซ้อนจากการเจาะน้ำคร่ำเป็นเรื่องที่หาได้ยาก เช่นเดียวกับขั้นตอนใด ๆ การทดสอบน้ำคร่ำก็มีความเสี่ยงเช่นกัน:
- การแท้งบุตร (เสี่ยงด้วยการเจาะน้ำคร่ำ 0.5 เปอร์เซ็นต์ สำหรับการเปรียบเทียบ: กับการสุ่มตัวอย่าง chorionic villus 1 เปอร์เซ็นต์)
- การแตกของกระเพาะปัสสาวะก่อนวัยอันควร
- มดลูกหดรัดตัว
- เลือดออก (หายาก)
- การติดเชื้อ (หายาก)
- การบาดเจ็บต่อเด็ก (หายากมาก)
ผลการทดสอบน้ำคร่ำให้ผลลัพธ์ที่เชื่อถือได้ 99 เปอร์เซ็นต์สำหรับความผิดปกติของโครโมโซมและ 90 เปอร์เซ็นต์สำหรับข้อบกพร่องของท่อประสาท บางครั้งจำเป็นต้องตรวจเลือดของผู้ปกครอง อัลตร้าซาวด์ การเจาะน้ำคร่ำแบบอื่น หรือการตรวจเลือดทารกในครรภ์เพื่อยืนยันสิ่งนี้
การทดสอบน้ำคร่ำ: ใช่หรือไม่?
คุณตัดสินใจด้วยตัวเองว่าต้องการทำการเจาะน้ำคร่ำหรือไม่ โดยพื้นฐานแล้วไม่มีการรับประกันว่าเด็กจะมีสุขภาพแข็งแรง แม้ว่าจะมีชุดโครโมโซมปกติที่ไม่มีความผิดปกติและค่าทั้งหมดเป็นปกติ ความผิดปกติก็ไม่สามารถตัดออกได้
ผลการทดสอบน้ำคร่ำไม่ได้บอกอะไรเกี่ยวกับการก่อตัวของช่องว่างบนใบหน้า หัวใจบกพร่องหรือความผิดปกติของมือและเท้า การตรวจอัลตราซาวนด์ที่มีความละเอียดสูงระหว่างสัปดาห์ที่ 20 ถึงสัปดาห์ที่ 22 ของการตั้งครรภ์สามารถให้ข้อมูลเกี่ยวกับเรื่องนี้ได้
โดยพื้นฐานแล้ว ประโยชน์และความเสี่ยงของกระบวนการต้องได้รับการชั่งน้ำหนักอย่างรอบคอบเป็นรายบุคคล
การตรวจน้ำคร่ำ: ผลบวก - แล้วตอนนี้ล่ะ?
หากคุณตัดสินใจที่จะเข้ารับการตรวจก่อนคลอด คุณควรพิจารณาล่วงหน้าว่าผลที่ตามมาจะส่งผลดีต่อคุณอย่างไร ความเสียหายของโครโมโซมหรือโรคทางพันธุกรรมไม่สามารถรักษาให้หายขาดได้ ความบกพร่องทางร่างกายในเด็กอาจแตกต่างกันมากขึ้นอยู่กับความบกพร่องและไม่สามารถคาดการณ์ได้ชัดเจนเสมอไป
หากคุณต้องการยุติการตั้งครรภ์โดยพิจารณาจากผลลัพธ์ที่เป็นบวก แพทย์จะแนะนำรายละเอียดให้คุณก่อน ผลการทดสอบน้ำคร่ำมีให้เฉพาะในระยะตั้งครรภ์ขั้นสูงเท่านั้น สายเกินไปสำหรับการขูดหรือดูดยาสลบภายใต้การดมยาสลบ ในทางกลับกัน การแท้งบุตรเทียมต้องเริ่มต้นด้วยวิธีการส่งเสริมแรงงาน ซึ่งเป็นสถานการณ์ที่กดดันทางจิตใจและร่างกายสำหรับผู้หญิงทุกคน
แท็ก: อาการ เคล็ดลับหนังสือ ยาประคับประคอง