รากฟันเทียม
และอีวา รูดอล์ฟ-มุลเลอร์ คุณหมอดร. แพทย์ Philipp Nicol เป็นนักเขียนอิสระให้กับทีมบรรณาธิการด้านการแพทย์ของ
ข้อมูลเพิ่มเติมเกี่ยวกับผู้เชี่ยวชาญของEva Rudolf-Müller เป็นนักเขียนอิสระในทีมแพทย์ของ เธอศึกษาด้านการแพทย์ของมนุษย์และวิทยาศาสตร์การหนังสือพิมพ์ และได้ทำงานซ้ำแล้วซ้ำอีกในทั้งสองสาขา ทั้งในฐานะแพทย์ในคลินิก เป็นนักวิจารณ์ และในฐานะนักข่าวทางการแพทย์สำหรับวารสารเฉพาะทางต่างๆ ปัจจุบันเธอทำงานด้านวารสารศาสตร์ออนไลน์ซึ่งมียาหลากหลายประเภทให้บริการแก่ทุกคน
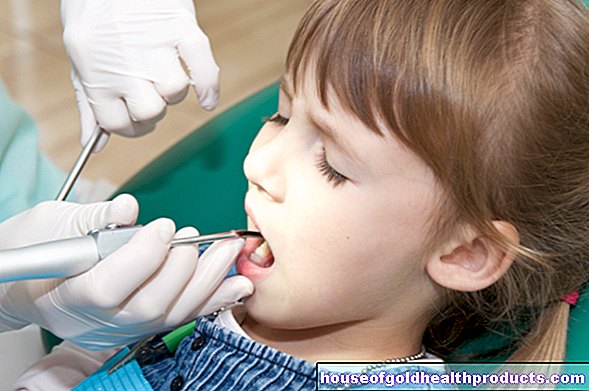
ข้อมูลเพิ่มเติมเกี่ยวกับผู้เชี่ยวชาญของ เนื้อหา ทั้งหมดได้รับการตรวจสอบโดยนักข่าวทางการแพทย์รากฟันเทียมเป็นวัสดุทดแทนฟันสมัยใหม่ที่ใส่เข้าไปหลังจากที่ฟันหลุดไปหนึ่งซี่หรือมากกว่านั้น "รากฟันเทียม" จะยึดเข้ากับส่วนกรามที่ไม่มีฟันโดยตรงในกระดูกขากรรไกร ที่นี่ คุณสามารถอ่านทุกสิ่งที่คุณจำเป็นต้องรู้เกี่ยวกับรากฟันเทียม เมื่อใดควรใช้ และสิ่งที่คุณต้องพิจารณาหลังการปลูกรากฟันเทียม

รากฟันเทียมคืออะไร?
หากคุณสูญเสียฟันธรรมชาติหนึ่งซี่ขึ้นไป การปลูกถ่ายสามารถช่วยได้ รากฟันเทียมและรากฟันเทียมจะถูกแทนที่โดยสมบูรณ์ รากฟันเทียมประกอบด้วยสามส่วน:
- ร่างกายเทียมซึ่งยึดอยู่ในกระดูก
- ส่วนคอ
- มงกุฎ (ในภาษาเทคนิคคือ "โครงสร้างเสริม")
รากฟันเทียมที่เกิดขึ้นจริงนั้นขึ้นอยู่กับชนิดของครอบฟันที่ใช้ ความแตกต่างระหว่างรากฟันเทียมแบบตายตัวและแบบถอดได้
ส่วนใหญ่ รากฟันเทียมจะประกอบด้วยวัสดุต่างๆ เช่น วัสดุที่ใช้ในกระดูกสะโพกหรือข้อเข่า (โลหะผสมไททาเนียมหรือไททาเนียม) เนื่องจากรากฟันเทียมถูกยึดโดยตรงในกระดูกขากรรไกรและเติบโตภายในสามถึงแปดเดือน (การรวมกระดูก) ทันตแพทย์จึงเรียกรากฟันเทียมเหล่านี้ว่าเป็นรากฟันเทียมแบบ "เอนโดสซิอุส" ระบบภูมิคุ้มกันไม่ตอบสนองต่อสิ่งแปลกปลอม เนื่องจากวัสดุที่ใช้เข้ากันได้ทางชีวภาพ ร่างกายไม่จัดว่าเป็นของแปลกปลอม
ส่วนคอของรากฟันเทียมซึ่งเป็นจุดที่ผ่านเยื่อบุในช่องปากมีความเรียบมาก เพื่อให้เยื่อบุในช่องปากสามารถเกาะติดตัวเองได้อย่างแน่นหนา นี่เป็นสิ่งสำคัญที่จะป้องกันไม่ให้แบคทีเรียเข้าไปในกระดูกขากรรไกรและทำให้เกิดการอักเสบ
ในที่สุด ครอบฟันก็ขันหรือติดกาวที่ส่วนหัวของส่วนคอ
รากฟันเทียมจากผู้ผลิตหลายรายในระบบต่างๆ กว่า 100 ระบบมีจำหน่ายแล้วในเยอรมนี พวกเขาแตกต่างกันในการออกแบบลักษณะของพื้นผิวและความหลากหลายของโครงสร้าง
รากฟันเทียมขนาดเล็ก
การปลูกรากฟันเทียมขนาดเล็กที่เรียกว่ามีการใช้กับความถี่ที่เพิ่มขึ้น: "minis" เหล่านี้มีเส้นผ่านศูนย์กลางเพียง 2.5 มิลลิเมตรและความยาวน้อยกว่าสิบและบางครั้งก็น้อยกว่าหกมิลลิเมตร ทำให้มีขนาดเล็กกว่ารากฟันเทียมทั่วไป ซึ่งทำให้การใส่ง่ายและสะดวกสบายสำหรับผู้ป่วย ไม่จำเป็นต้องตัดเยื่อเมือกระหว่างขั้นตอน แผลในกระดูกยังมีขนาดเล็กกว่าการปลูกถ่ายแบบเดิม และไม่จำเป็นต้องมีมาตรการเสริมกระดูกที่ซับซ้อน อาการบวมและปวดรุนแรงจึงน้อยลงด้วยการรักษาที่เรียกว่าการบุกรุกน้อยที่สุด
เวลาในการรักษาที่สั้นลงจะสะท้อนให้เห็นในราคาต่ำกว่าของ "Minis"
ข้อเสียคือต้องใช้ไททาเนียมอัลลอยด์พิเศษในรากฟันเทียมขนาดเล็กเนื่องจากเส้นผ่านศูนย์กลางเล็กกว่า ผู้ป่วยอาจทำปฏิกิริยากับโลหะผสมเหล่านี้ด้วยอาการแพ้
ทันตแพทย์ส่วนใหญ่ใช้รากฟันเทียมขนาดเล็กในการเปลี่ยนฟันซี่เล็ก เนื่องจากรากฟันเทียมขนาดใหญ่กว่าปกติมักไม่สามารถนำมาใช้ที่นี่ได้เนื่องจากไม่มีที่ว่าง
จะทำรากฟันเทียมเมื่อไหร่?
ทันตแพทย์สามารถใส่รากฟันเทียมสำหรับฟันที่หายไปแต่ละซี่ได้เช่นเดียวกับฟันคุดที่สมบูรณ์ การสูญเสียฟันอาจมีสาเหตุหลายประการ:
- สาเหตุ แต่กำเนิด (หลัก) : ความผิดปกติของฟันแต่กำเนิด มักร่วมกับความผิดปกติอื่นๆ ของบริเวณใบหน้า (เช่น ปากแหว่งเพดานโหว่)
- สาเหตุ (รอง) ที่ได้มา: อุบัติเหตุ, ฟันผุ, โรคปริทันต์อักเสบ (โรคปริทันต์), ภาวะทุพโภชนาการ, โรคเนื้อเยื่อเกี่ยวพันหรือโรคเนื้องอก
เมื่อไม่ใส่รากฟันเทียม
ภาวะสุขภาพต่างๆ อาจห้ามใช้รากฟันเทียม ซึ่งรวมถึง:
- โรคหัวใจและหลอดเลือดรุนแรง
- โรคเมตาบอลิซึม (เช่น เบาหวาน)
- เลือดออกผิดปกติ
- การใช้ยาเป็นประจำ (cytostatics, cortisone หรือ bisphosphonates)
- สูบบุหรี่จัด
- กรามเล็กเกินไป
- การนอนกัดฟัน (นอนกัดฟัน)
- เส้นประสาทหรือหลอดเลือดที่เคลื่อนเข้าใกล้รากฟันเทียมมากเกินไป
- กระดูกขากรรไกรหดตัวอย่างรุนแรง (กระดูกลีบ)
คุณจะทำอย่างไรกับรากฟันเทียม?
การวางแผนการรักษาอย่างแม่นยำด้วยการศึกษา การวินิจฉัย และการดูแลติดตามผลที่เหมาะสมเป็นสิ่งสำคัญสำหรับการรักษารากฟันเทียมที่ประสบความสำเร็จ
ทันตแพทย์ที่ใช่
การใส่รากฟันเทียมควรดำเนินการโดยทันตแพทย์เฉพาะทางและผ่านการรับรองเท่านั้น บ่อยครั้งที่ทันตแพทย์โฆษณาด้วยการกำหนด "แพทย์รากฟันเทียม" อย่างไรก็ตาม นี่ไม่ใช่ตำแหน่งมืออาชีพหรือผู้เชี่ยวชาญ ดังนั้นจึงไม่ได้รับการคุ้มครองภายใต้กฎหมายว่าด้วยวิชาชีพ ในที่สุด ทันตแพทย์ทุกคนสามารถเรียกตัวเองว่าแพทย์ฝังรากเทียมได้ โดยไม่คำนึงถึงคุณสมบัติของเขาหรือเธอ
ดังนั้นให้ความสนใจกับชื่อ "วิทยาศาสตรมหาบัณฑิตสาขารากฟันเทียมช่องปาก" หรือชื่อ "มุ่งเน้นที่รากฟันเทียม" เนื่องจากสิ่งเหล่านี้ได้รับการตรวจสอบโดยสมาคมทางการแพทย์และต้องการให้ทันตแพทย์ที่เกี่ยวข้องได้ดำเนินการตามจำนวนที่กำหนดแล้ว - รวมถึงรากฟันเทียมอย่างน้อย 200 ชิ้นหรือรากฟันเทียม 50 ชิ้นต่อปี
ประสบการณ์จากผู้ป่วยรายอื่นๆ ยังช่วยให้คุณค้นหาทันตแพทย์ที่เหมาะสมกับรากฟันเทียมของคุณได้
ติดต่อครั้งแรก
ประการแรก ทันตแพทย์จะถามคุณเกี่ยวกับความเจ็บป่วยหรือการรับประทานยาครั้งก่อนๆ ในการพูดคุยอย่างละเอียดในเบื้องต้น จากนั้นเขาจะตรวจดูช่องปากทั้งหมดของคุณอย่างละเอียด ขั้นตอนการถ่ายภาพ เช่น เอกซเรย์ เอกซเรย์คอมพิวเตอร์ หรือการตรวจเอกซเรย์ด้วยคลื่นสนามแม่เหล็ก (การตรวจเอกซเรย์ด้วยคลื่นสนามแม่เหล็ก, MRT) ช่วยเสริมการตรวจเบื้องต้น
หากคุณมีฟันที่เป็นโรคหรือเหงือกอักเสบ ทันตแพทย์จะรักษาตามนั้นโดยเป็นส่วนหนึ่งของสิ่งที่เรียกว่าการรักษาก่อน
เสริมกระดูก
เนื่องจากรากฟันเทียมยึดติดกับกระดูกขากรรไกรอย่างแน่นหนา ความสำเร็จของรากฟันเทียมจึงขึ้นอยู่กับมวลกระดูกของขากรรไกร หากต่ำเกินไป ทันตแพทย์จะพูดถึงอาการกรามที่หย่อนคล้อย ในกรณีนี้ต้องพิจารณาการเสริมกระดูก:
กระดูกสามารถสร้างขึ้นได้ด้วยขั้นตอนต่างๆ เช่น การขยายกราม การยกไซนัส การใส่ชิ้นส่วนของกระดูก ตัวอย่างเช่น จากกระดูกเชิงกราน หรือโดยการให้วัสดุทดแทนกระดูก
ขั้นตอนการดมยาสลบ
ก่อนที่ทันตแพทย์จะวางรากฟันเทียม ผู้ป่วยมักจะได้รับยาชาเฉพาะที่ (ยาชาเฉพาะที่) การวางยาสลบสามารถทำได้ตามคำขอของผู้ป่วย อย่างไรก็ตาม การทำเช่นนี้มีผลข้างเคียงมากกว่าและทำให้เกิดค่าใช้จ่ายเพิ่มเติมซึ่งมักจะไม่ครอบคลุมอยู่ในการประกันสุขภาพ
ปฏิบัติการ
ขั้นแรก ทันตแพทย์จะเปิดเยื่อเมือกเหนือกระดูกขากรรไกรด้วยแผลเล็กๆ หลังจากเจาะรูเล็กๆ รากฟันเทียมจะถูกขันหรือเคาะเข้าไปในกระดูก จากนั้นเยื่อเมือกจะถูกปิดด้วยไหมเย็บ (การรักษาแบบปิด) อีกทางหนึ่ง รากฟันเทียมยังสามารถรักษาได้โดยไม่ต้องเย็บ (การรักษาแบบเปิด)
ปกติฟันปลอมจะติดก็ต่อเมื่อรากฟันเทียมหายดีแล้วเท่านั้น (มี 2 ขั้นตอน) โอกาสในการรักษารากฟันเทียมนั้นดีกว่าการใส่ฟันปลอมโดยตรง (ขั้นตอนเดียว)
โดยรวมแล้ว การผ่าตัดใช้เวลาประมาณหนึ่งชั่วโมง และน่าจะเทียบได้กับการถอนฟันคุด (ถอน) ทันตแพทย์จะดึงไหมเย็บหลังจากนั้นประมาณหนึ่งถึงสามสัปดาห์ ยาชาชนิดใหม่ไม่จำเป็นสำหรับสิ่งนี้
ตามด้วยการสัมผัส: หากรากฟันเทียมและเนื้อเยื่อหายดี การเข้าถึงจะถูกสร้างขึ้นเพื่อขันสกรูฟันปลอมจริงเข้าไปในรากฟันเทียม
รากฟันเทียมมีความเสี่ยงอย่างไร?
ผู้ป่วยที่มีลิ้นหัวใจเทียมหรือหัวใจพิการแต่กำเนิดมีความเสี่ยงเพิ่มขึ้นของการอักเสบของลิ้นหัวใจ (เยื่อบุหัวใจอักเสบ) ดังนั้นจึงได้รับยาปฏิชีวนะป้องกัน
อาการปวด บวม และช้ำเป็นผลที่ตามมาของรากฟันเทียม ดังนั้นจึงเป็นประโยชน์ในการทำให้พื้นที่ทำงานเย็นลงทันทีหลังการทำงาน หากจำเป็น ทันตแพทย์จะให้ยาแก้ปวดเช่นกัน หากคุณมีอาการปวดฟันเทียม คุณควรแจ้งให้แพทย์ทราบ
การติดเชื้อ
ในกรณีที่เลวร้ายที่สุด การติดเชื้อ (peri-implantitis) จะทำให้สูญเสียรากฟันเทียม บริเวณที่ทำการผ่าตัดสามารถติดเชื้อได้ทันทีหลังการฝัง แต่เดือนต่อมาก็เช่นกัน เกิดจากแบคทีเรียในช่องปาก ปัจจัยเสี่ยง ได้แก่ การสูบบุหรี่ กรามหนาแน่นและระบบไหลเวียนไม่ดี สุขอนามัยในช่องปากไม่ดี และระบบภูมิคุ้มกันอ่อนแอ เยื่อบุโพรงมดลูกอักเสบมักจะสังเกตได้จากเลือดออกตามไรฟัน ในทางกลับกันความเจ็บปวดเป็นอาการที่ค่อนข้างหายาก
การให้ยาปฏิชีวนะเชิงป้องกันช่วยลดความเสี่ยงของการติดเชื้อและการสูญเสียรากฟันเทียม ยาปฏิชีวนะไม่เหมาะสำหรับการรักษา peri-implantitis เนื่องจากเข้าถึงรากฟันเทียมได้ไม่ดี ดังนั้นจึงมีผลเพียงเล็กน้อยต่อแบคทีเรียที่นั่น รากฟันเทียมมักจะต้องถอดออกอีกครั้ง
อาการบาดเจ็บจากการทำหัตถการ
การบาดเจ็บที่เส้นประสาท หลอดเลือด และโครงสร้างอื่นๆ เมื่อใส่รากฟันเทียมอาจทำให้เกิดอาการปวดและข้อร้องเรียนอื่นๆ:
- เส้นประสาท: การบาดเจ็บที่เส้นประสาทล่างอาจทำให้คางและริมฝีปากล่างชาถาวร ซึ่งเป็นภาวะแทรกซ้อนที่หายากแต่ร้ายแรง
- รากฟัน: รากของฟันข้างเคียงอาจได้รับบาดเจ็บหากยื่นเข้าไปในบริเวณที่เจาะ
- หลอดเลือด: การบาดเจ็บที่หลอดเลือดเมื่อใส่รากฟันเทียมนั้นหายาก แต่ไม่สามารถตัดออกได้ ดังนั้นใครก็ตามที่ใช้ยาต้านการแข็งตัวของเลือด (เช่น กรดอะซิติซาลิไซลิก) จะต้องหยุดใช้ยาดังกล่าวเพื่อเป็นการป้องกันไว้ก่อนก่อนการผ่าตัด
- กระดูก: การฝังสามารถทำร้ายกระดูกขากรรไกรได้ ในกรณีที่กรามลีบรุนแรง กรามอาจหักได้
สิ่งที่ต้องพิจารณาหลังการจัดฟัน?
หลังจากใส่รากฟันเทียมแล้ว คุณควรตรวจสุขภาพช่องปากอย่างทั่วถึง เริ่มต้นด้วยการใช้แปรงสีฟันที่นุ่มและเป็นมิตรกับเหงือก ไหมขัดฟัน แปรงซอกฟัน และน้ำยาบ้วนปากต้านเชื้อแบคทีเรีย
หากเป็นไปได้ คุณไม่ควรสูบบุหรี่เพราะอาจทำให้กระบวนการบำบัดลดลงอย่างมาก
ในช่วงปีแรก ทันตแพทย์จะตรวจช่องปากและเอ็กซเรย์ฟันเพื่อตรวจดูว่ารากฟันเทียมอยู่ในตำแหน่งที่เหมาะสมหรือไม่
หากรากฟันเทียมเจ็บปวดหรือมีปัญหาอื่นๆ คุณควรแจ้งให้ทันตแพทย์ทราบ
การปลูกรากฟันเทียมเป็นกระบวนการทางทันตกรรมที่ค่อนข้างปลอดภัยและพบได้บ่อย โดยมีการผ่าตัดประมาณ 200,000 ครั้งต่อปี รากฟันเทียมสมัยใหม่ขยายทางเลือกในการรักษาและยังสามารถบรรลุผลลัพธ์ที่น่าเชื่อในความงามอีกด้วย
แท็ก: แอลกอฮอล์ ยาเสพติด ยาเสพติด