Trisomy 18
และ Martina Feichter บรรณาธิการด้านการแพทย์และนักชีววิทยา อัปเดตเมื่อFabian Dupont เป็นนักเขียนอิสระในแผนกการแพทย์ของ ผู้เชี่ยวชาญด้านการแพทย์ในมนุษย์เคยทำงานด้านวิทยาศาสตร์มาแล้วในเบลเยียม สเปน รวันดา สหรัฐอเมริกา บริเตนใหญ่ แอฟริกาใต้ นิวซีแลนด์ และสวิตเซอร์แลนด์ เป็นต้น จุดเน้นของวิทยานิพนธ์ระดับปริญญาเอกของเขาคือประสาทวิทยาเขตร้อน แต่ความสนใจพิเศษของเขาคือการสาธารณสุขระหว่างประเทศและการสื่อสารข้อเท็จจริงทางการแพทย์ที่เข้าใจได้
ข้อมูลเพิ่มเติมเกี่ยวกับผู้เชี่ยวชาญของMartina Feichter ศึกษาวิชาชีววิทยาด้วยวิชาเลือกในร้านขายยาในเมือง Innsbruck และยังได้ดำดิ่งสู่โลกแห่งพืชสมุนไพรอีกด้วย จากที่นั่นก็ไม่ไกลจากหัวข้อทางการแพทย์อื่นๆ ที่ยังคงดึงดูดใจเธอมาจนถึงทุกวันนี้ เธอได้รับการฝึกฝนเป็นนักข่าวที่ Axel Springer Academy ในฮัมบูร์กและทำงานให้กับ มาตั้งแต่ปี 2550 โดยครั้งแรกในฐานะบรรณาธิการและตั้งแต่ปี 2555 เป็นนักเขียนอิสระ
ข้อมูลเพิ่มเติมเกี่ยวกับผู้เชี่ยวชาญของ เนื้อหา ทั้งหมดได้รับการตรวจสอบโดยนักข่าวทางการแพทย์
Trisomy 18 (Edwards syndrome) เป็นโรคทางพันธุกรรมที่มีโครโมโซม 18 (หรือบางส่วนของมัน) อยู่ในสามเท่าแทนที่จะเป็นสองเท่า สิ่งนี้ขัดขวางการพัฒนาของเด็กในครรภ์และทำให้อวัยวะต่างๆผิดรูป ผู้ป่วยเด็กส่วนใหญ่เสียชีวิตก่อนหรือหลังคลอด อ่านเพิ่มเติมเกี่ยวกับอาการและผลที่ตามมา สาเหตุ การวินิจฉัย การรักษา และการพยากรณ์โรคของ trisomy 18 ที่นี่
รหัส ICD สำหรับโรคนี้: รหัส ICD เป็นรหัสที่เป็นที่ยอมรับในระดับสากลสำหรับการวินิจฉัยทางการแพทย์ สามารถพบได้เช่นในจดหมายของแพทย์หรือในใบรับรองความสามารถในการทำงาน Q91
ภาพรวมโดยย่อ
- trisomy 18 คืออะไร? โรคทางพันธุกรรมที่ร้ายแรงที่เกิดจากการกระจายโครโมโซม 18 อย่างไม่ถูกต้องในการสร้างเด็ก โรคนี้ถูกค้นพบครั้งแรกในปี 1960 โดยดร. จอห์น เอ็ดเวิร์ดส์ อธิบาย ดังนั้นจึงเรียกว่าเอ็ดเวิร์ดซินโดรม
- ความถี่: โดยเฉลี่ยแล้ว 1 ใน 2,700 ทารกแรกเกิดในยุโรปเกิดมาพร้อมกับไทรโซมี 18 เกือบทั้งหมดเป็นเด็กผู้หญิงเพราะเด็กผู้ชายที่ได้รับผลกระทบมักจะตายในครรภ์ สาเหตุของเรื่องนี้ยังไม่เป็นที่ทราบแน่ชัด
- อาการที่เป็นไปได้: ขึ้นอยู่กับระดับของความรุนแรง เช่น น้ำหนักแรกเกิดต่ำ นิ้วทับกัน กะโหลกยาวและแคบ ปากเล็ก คางถดถอย "หูฟาน" "เท้าเปล" อวัยวะผิดรูป (เช่น หัวใจพิการ แหว่ง) เพดานปาก, ความผิดปกติของสมอง), ความล้มเหลวในการเจริญเติบโตและความผิดปกติของการเจริญเติบโต , ปัญหาการหายใจ
- สาเหตุ: โครโมโซม 18 (หรือบางส่วน) มีอยู่ในเซลล์ทั้งหมดหรือบางส่วนของเด็กเป็นสามเท่า - สำเนาสองชุดเป็นเรื่องปกติ ส่วนใหญ่ความผิดพลาดเกิดขึ้นโดยบังเอิญในระหว่างการพัฒนาของทารก อย่างไรก็ตาม อายุที่มากขึ้นของสตรีมีครรภ์ถือเป็นปัจจัยเสี่ยง
- การรักษา: Trisomy 18 รักษาไม่หาย ทำได้เพียงพยายามบรรเทาอาการและผลที่ตามมาของการเจ็บป่วยที่รุนแรง (เช่น การให้อาหารทางสายยางสำหรับปัญหาในการรับประทานอาหาร หรือการผ่าตัดหัวใจบกพร่อง)
- การพยากรณ์โรค: เด็กส่วนใหญ่ที่มี trisomy 18 เสียชีวิตในครรภ์หรือหลังคลอดไม่นาน ผู้ป่วยที่รอดชีวิตได้นานกว่าเล็กน้อยมักมีความบกพร่องทางจิตใจและร่างกาย และพัฒนาการล่าช้า ด้วยโมเสคไทรโซมีที่หายาก 18 การพยากรณ์โรคก็ดีขึ้นอย่างมากเช่นกัน
Trisomy 18: อาการและผลที่ตามมา
เด็กที่เกิดมาพร้อมกับ trisomy 18 (Edwards syndrome) มักมีลักษณะเด่น ซึ่งรวมถึง:
- น้ำหนักแรกเกิดต่ำ
- นิ้วซ้อน (นิ้วก้อยทับนิ้วนาง และนิ้วชี้ทับนิ้วกลาง)
- กะโหลกแคบยาว
- กะโหลกหน้าเล็ก ปากเล็ก คางเล็กและถอย
- Faun Ears (หูที่เรียวขึ้น แต่อยู่ต่ำ)
- "Cradle runners" (รูปร่างของฝ่าเท้านั้นชวนให้นึกถึงนักวิ่งของเปลเด็ก)
นอกจากนี้ มักจะมีความผิดปกติของอวัยวะภายในจำนวนมาก บางส่วนที่พบบ่อยที่สุดคือ:
- เพดานโหว่
- หัวใจบกพร่อง
- ความผิดปกติของไต
- ความผิดปกติของท่อไต
- ความผิดปกติของสมอง
- ความผิดปกติของปอด
เด็กที่ได้รับผลกระทบมักมีปัญหาทางโภชนาการ เจริญเติบโตไม่เต็มที่ และมีปัญหาเรื่องการหายใจ การเจริญเติบโตล่าช้า ผู้ป่วยตัวน้อยจำนวนมากไม่สามารถเดินได้อย่างอิสระและพูดเพียงไม่กี่คำ
ภาพเต็มของ trisomy 18 นี้มีความชัดเจนโดยเฉพาะอย่างยิ่งในเด็กที่มี trisomy ที่ปราศจากโรค ซึ่งเซลล์ในร่างกายทั้งหมดมีไทรโซมีอิสระ ในทางตรงกันข้าม โดยเฉพาะอย่างยิ่งในโมเสค trisomy อาการอาจไม่เด่นชัดนัก โดยเฉพาะอย่างยิ่งหากมีเซลล์เพียงไม่กี่เส้นที่ได้รับผลกระทบจากความผิดปกติของโครโมโซม
Trisomy 18: สาเหตุและปัจจัยเสี่ยง
Trisomy เป็นความผิดปกติของโครโมโซมที่โครโมโซม 18 (หรือบางส่วนของมัน) ไม่ปรากฏสองครั้ง (ตามปกติ) แต่สามครั้งในเซลล์ ความเสี่ยงของสิ่งนี้จะเพิ่มขึ้นตามอายุของสตรีมีครรภ์เป็นต้น
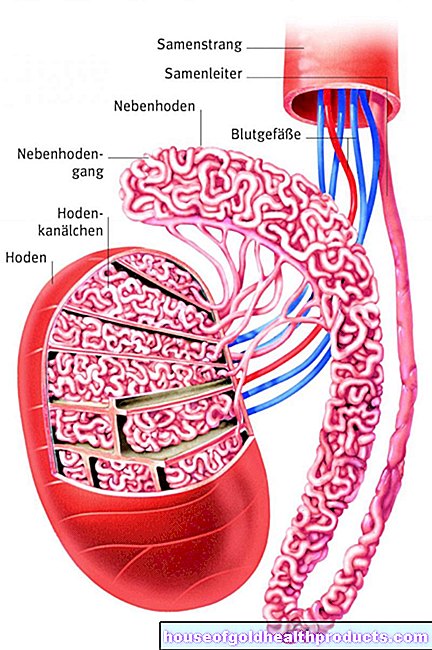
เซลล์ที่แข็งแรงในร่างกายมีโครโมโซม 23 คู่ (“โครโมโซมคู่ชุด”) โดยแต่ละคู่มาจากแม่และอีกคู่มาจากพ่อ จึงมีโครโมโซมทั้งหมด 46 โครโมโซม เซลล์สืบพันธุ์ (เซลล์ไข่และสเปิร์ม) มี "ชุดโครโมโซมอย่างง่าย" เท่านั้น (23 โครโมโซม) นั่นคือแต่ละโครโมโซมเพียงชุดเดียวเท่านั้น เมื่อก่อตัวขึ้น โครโมโซมชุดคู่ก็ลดลงครึ่งหนึ่ง นี่เป็นวิธีเดียวที่จะสร้างเซลล์ที่มีโครโมโซมสองชุดในระหว่างการปฏิสนธิผ่านการหลอมรวมของไข่และเซลล์อสุจิ สิ่งมีชีวิตใหม่ก็โผล่ออกมาจากสิ่งนี้ผ่านการแบ่งเซลล์นับไม่ถ้วน
ข้อผิดพลาดที่นำไปสู่ trisomy 18 บางครั้งเกิดขึ้นระหว่างการก่อตัวของเซลล์สืบพันธุ์ ในกรณีอื่นๆ มันเกิดขึ้นหลังจากการปฏิสนธิระหว่างการพัฒนาของทารกในครรภ์หรือตัวอ่อนเท่านั้น ด้วยเหตุนี้แพทย์จึงแยกความแตกต่างระหว่าง trisomy 18 แบบต่างๆ:
ฟรี trisomy 18
เมื่อมีไทรโซมีอิสระจะมีการกระจายโครโมโซม 18 อย่างไม่ถูกต้องก่อนที่เซลล์ไข่จะปฏิสนธิ ในกว่า 90 เปอร์เซ็นต์ของกรณี การกำหนดที่ไม่ถูกต้องนี้เกิดขึ้นระหว่างการก่อตัวของเซลล์ไข่ . ข้อผิดพลาดนี้มักเกิดขึ้นเองตามธรรมชาติและไม่ค่อยเป็นไปตามรูปแบบการสืบทอดบางรูปแบบ
เนื่องจากข้อบกพร่องมีอยู่แล้วในเซลล์สืบพันธุ์ (เซลล์ไข่หรือเซลล์อสุจิ) จึงพบได้ในทุกเซลล์ของร่างกายของเด็กที่กำลังพัฒนา: ทุกเซลล์มีโครโมโซม 18 สำเนา 3 ชุด (แทนที่จะเป็น 2 ชุด) เด็กที่ได้รับผลกระทบจะแสดงจำนวนเต็ม ภาพโรค.
ที่ประมาณร้อยละ 94 ไทรโซมีอิสระ 18 เป็นตัวแปรที่พบบ่อยที่สุดของโรค
นี่คือวิธีที่ trisomy ฟรี 18 เกิดขึ้น
หากโครโมโซมที่ซ้ำกัน 18 ไม่ถูกแยกออกจากกันระหว่างการสร้างเซลล์ไข่ เซลล์ไข่จะมีโครโมโซมสามตัวแทนที่จะเป็นสองโครโมโซม 18 หลังจากการปฏิสนธิ - สองเซลล์จากเซลล์ไข่และอีกหนึ่งจากสเปิร์ม
โมเสก trisomy 18
ในโมเสคไทรโซมี 18 ข้อผิดพลาดเกิดขึ้นค่อนข้างช้าในการพัฒนาเซลล์ไข่ที่ปฏิสนธิ ดังนั้น เซลล์แต่ละเซลล์เท่านั้นที่มีโครโมโซม 3 ตัว 18 เซลล์อื่นๆ ทั้งหมดมีจำนวนโครโมโซม 2 โครโมโซมปกติ 18 อันจึงปกติ ยิ่งเซลล์ไลน์ได้รับผลกระทบน้อยลง อาการของไทรโซมี 18 อาการก็จะยิ่งต่ำลง และอายุขัยของเด็กที่ได้รับผลกระทบก็จะยิ่งสูงขึ้น
โมเสก trisomy 18 คิดเป็นประมาณร้อยละห้าของทุกกรณีของโรค
การโยกย้าย trisomy 18
จุดเริ่มต้นสำหรับตัวแปรนี้คือสิ่งที่เรียกว่า "การโยกย้ายที่สมดุล" ในพ่อแม่คนเดียว ซึ่งมักจะเป็นแม่: เธอมีจำนวนโครโมโซมปกติในเซลล์ของเธอ อย่างไรก็ตาม เนื่องจากโครโมโซมแตก ส่วนหนึ่งของโครโมโซม 18 จึงติดอยู่กับโครโมโซมอื่นอย่างไม่ถูกต้อง (การโยกย้าย) อย่างไรก็ตาม เนื่องจากยีนทั้งหมดของโครโมโซม 18 มีอยู่ในตัวเลขปกติ (แม้ว่าจะไม่ได้อยู่ในการจัดเรียงแบบปกติก็ตาม) เราจึงพูดถึง "การโยกย้ายที่สมดุล" ผู้ปกครองที่ได้รับผลกระทบมีสุขภาพแข็งแรงสมบูรณ์
อย่างไรก็ตาม เมื่อตั้งครรภ์ การถ่ายทอดโครโมโซมการโยกย้ายอาจส่งผลให้เด็กมี "การโยกย้ายที่ไม่สมดุล" และทำให้มีไทรโซมีการโยกย้าย 18: ส่วนหนึ่งของโครโมโซม 18 มีอยู่ในสามเท่า แพทย์ยังพูดถึง trisomy บางส่วนอันเป็นผลมาจากการโยกย้าย
ประมาณหนึ่งเปอร์เซ็นต์ของผู้ป่วยทั้งหมด 18 รายมี trisomy การโยกย้าย
ไทรโซมีที่พบมากเป็นอันดับสอง
นอกจาก trisomy 18 แล้ว ยังมี trisomies อื่น ๆ - ความผิดปกติของโครโมโซมที่มีโครโมโซมเสริม (หรือส่วนโครโมโซมพิเศษ) ที่พบมากที่สุดคือ trisomy 21 (ดาวน์ซินโดรม) Trisomy 18 และ trisomy 13 (กลุ่มอาการ Patau) ตามมาในอันดับที่สองและสาม เด็กที่มี trisomies ทั้งสามนี้มีความเป็นไปได้ที่จะทำงานได้ ในทางตรงกันข้าม เด็กที่ยังไม่เกิดที่มีไตรโซมอื่นๆ ตายตั้งแต่อายุยังน้อยในการพัฒนา ในกรณีเหล่านี้ มักไม่สังเกตเห็นการตั้งครรภ์
Trisomy 18: การตรวจและวินิจฉัย
หากสูตินรีแพทย์ตรวจพบความผิดปกติในทารกในครรภ์ระหว่างการตรวจอัลตราซาวนด์ปกติระหว่างตั้งครรภ์ เขาอาจสงสัยว่ามีความผิดปกติของโครโมโซม เช่น ไทรโซมี 18 ความผิดปกติที่น่าสงสัยเหล่านี้ได้แก่ เช่น การเจริญเติบโตช้าและความผิดปกติในช่องท้อง ศีรษะ หรือหัวใจของเด็กที่เข้ารูปของ trisomy 18 นอกจากนี้ด้วย trisomy 18 มักเกิดขึ้นที่มีการสร้างหลอดเลือดแดงเพียงเส้นเดียว (แทนที่จะเป็นสองเส้น) ในสายสะดือ ปริมาณน้ำคร่ำสามารถบ่งบอกถึงความเจ็บป่วยได้เช่นกัน
การทดสอบสามครั้ง
นอกจากนี้ ค่าเลือดของมารดาบางอย่างสามารถเพิ่มขึ้นในไตรโซมี การตรวจเลือดนี้เรียกอีกอย่างว่าการทดสอบสามครั้งหรือการทดสอบ MoM (ค่ามัธยฐานหลายค่า) ช่วยระบุทารกในครรภ์ที่มีความเสี่ยงที่จะเป็นไทรโซมีมากขึ้น อย่างไรก็ตาม การทดสอบสามครั้งไม่อนุญาตให้มีการวินิจฉัยที่เชื่อถือได้! เขาสามารถประเมินความเสี่ยงของความผิดปกติของโครโมโซมบางอย่างในเด็กเท่านั้น หากค่าที่วัดได้นั้นชัดเจนและผู้ปกครองต้องการจะแน่ใจ การตรวจแบบบุกรุกก็มีความจำเป็น
แม้จะให้ค่าข้อมูลต่ำ แต่การทดสอบ 3 ครั้งก็มีข้อดีหลักอย่างหนึ่ง: ในทางตรงกันข้ามกับการตรวจแบบลุกลามที่แม่นยำกว่า (เช่น การตรวจน้ำคร่ำ) ไม่ก่อให้เกิดความเสี่ยงใดๆ ต่อการตั้งครรภ์หรือทารกในครรภ์
การตรวจการบุกรุก
เพื่อชี้แจงข้อสงสัยเกี่ยวกับ trisomy 18 แพทย์สามารถใช้วิธีการตรวจแบบแพร่กระจาย: เขาสามารถเก็บตัวอย่างเนื้อเยื่อของรก (chorionic villus sampling) หรือน้ำคร่ำ (การเจาะน้ำคร่ำ) พบเซลล์ลูกในทั้งสองตัวอย่าง จีโนมของพวกเขาได้รับการตรวจสอบในห้องปฏิบัติการเพื่อหาความผิดปกติของโครโมโซมเช่น trisomy 18
ในการตรวจทั้งแบบรุกราน การเก็บตัวอย่างอาจเป็นอันตรายต่อเด็กและอาจทำให้แท้งได้
การวิเคราะห์โครโมโซมโดยใช้ตัวอย่างเลือด
ร่องรอยขององค์ประกอบทางพันธุกรรมของเด็ก (DNA) สามารถพบได้ในเลือดของหญิงตั้งครรภ์ ในขณะนี้ มีความเป็นไปได้ที่จะแยก DNA ของเด็กคนนี้ออกจากเลือดของแม่และตรวจดูความผิดปกติของโครโมโซมในห้องปฏิบัติการได้ การตรวจเลือดก่อนคลอดเหล่านี้รวมถึงการทดสอบ Harmony, PrenaTest และ Panorama
ตรงกันข้ามกับวิธีการวินิจฉัยก่อนคลอดแบบแพร่กระจาย (เช่นการเจาะน้ำคร่ำ) การตรวจเลือดเหล่านี้ไม่เป็นอันตรายต่อทารกในครรภ์ อย่างไรก็ตาม คุณยังสามารถตรวจพบ trisomy ที่มีอยู่ (เช่น Edwards syndrome) ที่มีระดับความน่าเชื่อถือสูง
โดยปกติ การตรวจดีเอ็นเอสามารถทำได้ตั้งแต่สัปดาห์ที่ 10 ของการตั้งครรภ์ หากมีข้อสงสัยอย่างสมเหตุสมผลของ trisomies และหลังจากการปรึกษาทางการแพทย์ ค่าใช้จ่ายสำหรับการทดสอบดังกล่าวสามารถครอบคลุมโดยการประกันสุขภาพตามกฎหมาย
มีความสงสัยที่มีเหตุผลเพียงพอ ตัวอย่างเช่น ในการตั้งครรภ์ที่มีความเสี่ยงสูง: ผู้หญิงถือเป็นการตั้งครรภ์ที่มีความเสี่ยงสูง หากการตรวจอัลตราซาวนด์หรือการตรวจคัดกรองในช่วงไตรมาสแรกพบว่ามีความผิดปกติในเด็กในครรภ์ แพทย์ที่เข้าร่วมสามารถแนะนำการตรวจเลือดก่อนคลอดสำหรับหญิงตั้งครรภ์ที่มีอายุมากกว่าหรือผู้ที่มีประวัติครอบครัว
Trisomy 18: การรักษา
Trisomy 18 ไม่สามารถรักษาให้หายขาดได้ มาตรการการรักษาทั้งหมดมีจุดมุ่งหมายเพื่อบรรเทาอาการของเด็กหรือเพื่อรักษาการทำงานของอวัยวะเท่านั้น ตัวอย่างเช่น หากเด็กมีปัญหาด้านโภชนาการ การใช้จุกนมแบบพิเศษหรือการให้อาหารทางสายยางอาจช่วยได้ ในกรณีที่มีปัญหาการหายใจ สามารถตรวจสอบการหายใจได้บนจอภาพ
ข้อบกพร่องของหัวใจที่พบบ่อยมากบางครั้งดำเนินการใน การผ่าตัดยังสามารถดำเนินการกับอวัยวะอื่นๆ ที่มีรูปร่างผิดปกติ เช่น ความผิดปกติของการไหลของปัสสาวะ อย่างไรก็ตาม โดยทั่วไปแล้ว การผ่าตัดแก้ไขความผิดปกติได้รับการพิจารณาอย่างรอบคอบ เนื่องจากยังไม่ชัดเจนว่าจะช่วยปรับปรุงการพยากรณ์โรคและคุณภาพชีวิตของผู้ป่วยอายุน้อยได้จริงหรือไม่
การให้คำปรึกษาทางจิตวิทยาสำหรับผู้ปกครองนั้นสมเหตุสมผลในหลาย ๆ กรณี เนื่องจากโดยปกติแล้วเด็กจะเสียชีวิตได้ ชีวิตของทารกแรกเกิดมีความเสี่ยงอย่างยิ่งในช่วงสองสามสัปดาห์แรกของชีวิต
Trisomy 18: หลักสูตรโรคและการพยากรณ์โรค
มากกว่าร้อยละ 95 ของเด็กที่มี trisomy 18 ยังคงเสียชีวิตในครรภ์ บ่อยครั้งในช่วงไตรมาสแรกของการตั้งครรภ์ อายุขัยเฉลี่ยของเด็กที่เกิดมีชีพไทรโซมี 18 คนไม่สูงมาก หากทราบความผิดปกติของอวัยวะก่อนการคลอด การคลอดบุตรสามารถทำได้ในแผนกสูติกรรมโดยให้การดูแลสูงสุดในเด็กต่อไป สิ่งนี้สามารถเพิ่มโอกาสในการอยู่รอดของเด็กได้
อายุขัยเฉลี่ยของเด็ก trisomy 18 คนคือหนึ่งถึงสองสัปดาห์ มีเพียงห้าเปอร์เซ็นต์เท่านั้นที่จะถึงปีแรกของชีวิต และมีเพียงร้อยละหนึ่งเท่านั้นที่อายุสิบขวบ อย่างไรก็ตาม ในแต่ละกรณี การพยากรณ์โรคขึ้นอยู่กับปัจจัยต่างๆ เหนือสิ่งอื่นใด นี่รวมถึงประเภทของไทรโซมี 18: ไทรโซมีบางส่วนที่มีขนาดเล็กและไทรโซมีโมเสกสีอ่อน มีการพยากรณ์โรคได้ดีกว่าไทรโซมีอิสระ 18
แม้ว่าเด็กจะมีชีวิตอยู่ในวันเกิดปีแรกได้ แต่ก็ต้องคำนึงถึงความพิการทางร่างกายและจิตใจอย่างรุนแรงและพัฒนาการล่าช้า นอกจากอวัยวะที่ผิดรูปแล้ว เด็กหลายคนมีแนวโน้มที่จะเกิดอาการชัก ทรงตัวผิดปกติอย่างรุนแรง และมีปัญหาในการรับประทานอาหาร ในบางกรณี ผู้ป่วยที่มี trisomy 18 ถึงวัยรุ่น นอกจากนี้ยังมีรายงานผู้ป่วยไทรโซมี 18 รายที่รอดชีวิตจนถึงอายุ 27 ปี
การพยากรณ์โรคที่ไม่เอื้ออำนวยนั้นเป็นความจริงโดยเฉพาะอย่างยิ่งสำหรับภาพรวมของโรค - ไทรโซมีอิสระ 18. เป็นโรคที่พบได้บ่อยที่สุด โมเสก trisomy 18 ที่หายากกว่ามักจะมีการพยากรณ์โรคที่ดีกว่า ในบางกรณี พัฒนาการของเด็กอาจเกือบปกติหากมีเซลล์เพียงไม่กี่เซลล์ที่ได้รับผลกระทบจากความผิดปกติของโครโมโซม
ไม่ควรมองข้ามภาระทางจิตวิทยาของพ่อแม่ที่มีชีวิตอยู่ด้วยความมั่นใจว่าลูกอาจเสียชีวิตกะทันหัน ผู้ปกครองของเด็ก trisomy 18 คนควรใช้ประโยชน์จากคำแนะนำและบริการสนับสนุนต่างๆ
ข้อมูลเพิ่มเติม
กลุ่มสนับสนุน:
- LEONA e.V. - สมาคมผู้ปกครองเด็กที่โครโมโซมเสียหาย
แท็ก: ประจำเดือน การฉีดวัคซีน แอลกอฮอล์





.jpg)