มะเร็งลูกอัณฑะ
และ Martina Feichter บรรณาธิการด้านการแพทย์และนักชีววิทยาFlorian Tiefenböck ศึกษาการแพทย์ของมนุษย์ที่ LMU มิวนิก เขาเข้าร่วม ในฐานะนักเรียนในเดือนมีนาคม 2014 และได้สนับสนุนทีมบรรณาธิการด้วยบทความทางการแพทย์ตั้งแต่นั้นเป็นต้นมา หลังจากได้รับใบอนุญาตทางการแพทย์และการปฏิบัติงานด้านอายุรศาสตร์ที่โรงพยาบาลมหาวิทยาลัยเอาก์สบูร์ก เขาได้เป็นสมาชิกถาวรของทีม ตั้งแต่เดือนธันวาคม 2019 และเหนือสิ่งอื่นใด ยังรับประกันคุณภาพทางการแพทย์ของเครื่องมือ
กระทู้เพิ่มเติมโดย Florian TiefenböckMartina Feichter ศึกษาวิชาชีววิทยาด้วยวิชาเลือกในร้านขายยาในเมือง Innsbruck และยังได้ดำดิ่งสู่โลกแห่งพืชสมุนไพรอีกด้วย จากที่นั่นก็ไม่ไกลจากหัวข้อทางการแพทย์อื่นๆ ที่ยังคงดึงดูดใจเธอมาจนถึงทุกวันนี้ เธอได้รับการฝึกฝนเป็นนักข่าวที่ Axel Springer Academy ในฮัมบูร์กและทำงานให้กับ มาตั้งแต่ปี 2550 โดยครั้งแรกในฐานะบรรณาธิการและตั้งแต่ปี 2555 เป็นนักเขียนอิสระ
ข้อมูลเพิ่มเติมเกี่ยวกับผู้เชี่ยวชาญของ เนื้อหา ทั้งหมดได้รับการตรวจสอบโดยนักข่าวทางการแพทย์
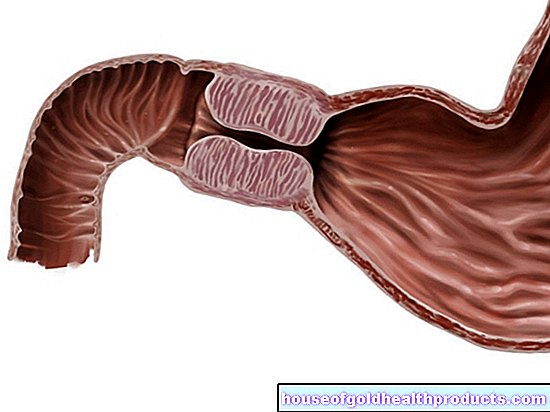
มะเร็งอัณฑะเป็นโรคเนื้องอกที่ร้ายแรงที่สุดในผู้ชายอายุระหว่าง 25 ถึง 45 ปี โดยทั่วไปจะง่ายต่อการรักษา นี่คือเหตุผลที่ผู้ป่วยส่วนใหญ่สามารถรักษาให้หายขาดได้ เพื่อให้สามารถตรวจพบมะเร็งอัณฑะได้ตั้งแต่เนิ่นๆ ผู้ชายทุกคนควรสแกนอัณฑะเป็นประจำตั้งแต่วัยแรกรุ่นเป็นต้นไป ค้นหาทุกสิ่งที่คุณจำเป็นต้องรู้เกี่ยวกับหัวข้อนี้: คุณจะรู้จักมะเร็งอัณฑะได้อย่างไร? อะไรเป็นสาเหตุของมัน? มีตัวเลือกการรักษาอะไรบ้าง? โอกาสของการรักษามะเร็งอัณฑะมีอะไรบ้าง?
รหัส ICD สำหรับโรคนี้: รหัส ICD เป็นรหัสที่เป็นที่ยอมรับในระดับสากลสำหรับการวินิจฉัยทางการแพทย์ สามารถพบได้เช่นในจดหมายของแพทย์หรือในใบรับรองความสามารถในการทำงาน C62
ภาพรวมโดยย่อ
- มะเร็งอัณฑะคืออะไร? เนื้องอกร้ายของเนื้อเยื่ออัณฑะ โดยปกติแล้วจะได้รับผลกระทบเพียงหนึ่งลูกอัณฑะ มะเร็งอัณฑะชนิดที่พบบ่อยที่สุดเรียกว่าเซมิโนมา รองลงมาคือมะเร็งที่ไม่ใช่เซมิโนมา
- ความถี่: มะเร็งที่พบบ่อยที่สุดในผู้ชายอายุระหว่าง 25 ถึง 45 ปี (อายุเฉลี่ยของผู้ป่วย: 38 ปี) - มะเร็งอัณฑะคิดเป็น 20 ถึง 30 เปอร์เซ็นต์ของมะเร็งทั้งหมดในกลุ่มอายุนี้ ผู้ชายที่อายุน้อยกว่าและแก่กว่าจะป่วยน้อยกว่ามาก โดยรวมแล้ว มะเร็งอัณฑะเป็นมะเร็งที่หายาก (ประมาณ 4,000 รายใหม่ต่อปีในเยอรมนี)
- อาการ: มองเห็นได้ชัดเจน ไม่เจ็บปวดภายในถุงอัณฑะ ลูกอัณฑะขยายใหญ่ (ด้วยความรู้สึกหนัก) หน้าอกขยายใหญ่ เจ็บปวด ในระยะขั้นสูง อาการเพิ่มเติมเนื่องจากเนื้องอกทุติยภูมิ (การแพร่กระจาย) เช่น ไอ และเจ็บหน้าอกในกรณีที่มีการแพร่กระจายของปอด
- การรักษา: การกำจัดอัณฑะที่ได้รับผลกระทบ จากนั้นขึ้นอยู่กับระยะของเนื้องอกและชนิดของมะเร็งอัณฑะ กลยุทธ์การติดตาม ("รอดู") เคมีบำบัดหรือการฉายรังสี อาจกำจัดต่อมน้ำเหลืองที่ได้รับผลกระทบ
- การพยากรณ์โรค: มะเร็งอัณฑะโดยทั่วไปสามารถรักษาได้มาก ผู้ป่วยส่วนใหญ่สามารถรักษาให้หายขาดได้
มะเร็งลูกอัณฑะ: อาการและการตรวจหาในระยะเริ่มต้น
เช่นเดียวกับมะเร็งอัณฑะเช่นเดียวกับมะเร็งประเภทอื่น ๆ ยิ่งมีการค้นพบและรักษาเนื้องอกที่เป็นมะเร็งเร็วเท่าไหร่โอกาสในการฟื้นตัวก็จะดีขึ้นเท่านั้น แต่คุณรู้จักมะเร็งอัณฑะได้อย่างไร?
สัมผัสได้ชัดเจน
อาการมะเร็งอัณฑะที่พบบ่อยที่สุดอาการหนึ่งคือการแข็งตัวของถุงอัณฑะโดยไม่เจ็บปวด: พื้นผิวของลูกอัณฑะรู้สึกเป็นก้อนหรือเป็นหลุมเป็นบ่อ ผู้ชายทุกคนสามารถรู้สึกก้อนแข็งในลูกอัณฑะ (อาจเป็นมะเร็งอัณฑะ) ได้หากตรวจดูตัวเองเป็นประจำ สิ่งสำคัญคือต้องเปรียบเทียบลูกอัณฑะที่เปลี่ยนแปลงกับลูกอัณฑะที่สอง ทำให้ระบุความแตกต่างได้ง่ายขึ้น
ในประมาณ 95 เปอร์เซ็นต์ของทุกกรณี มะเร็งอัณฑะมีผลต่ออัณฑะเพียงหนึ่งในสอง ในส่วนที่เหลืออีก 5 เปอร์เซ็นต์ของผู้ป่วย เซลล์มะเร็งจะพัฒนาในอัณฑะทั้งสองข้าง
เพิ่มขนาดและน้ำหนัก
หากลูกอัณฑะขยายใหญ่ขึ้น ก็อาจเป็นสัญญาณของมะเร็งอัณฑะได้เช่นกัน ผู้ป่วยส่วนใหญ่รายงานอาการนี้ในครั้งแรกที่ไปพบแพทย์ ในอีกด้านหนึ่ง การเพิ่มขนาดนี้อาจเกิดจากการเติบโตของเนื้องอกเอง ในทางกลับกัน สาเหตุอาจมาจากการสะสมของของเหลว (ไฮโดรเซลหรือน้ำแตก)
เนื่องจากขนาดที่เพิ่มขึ้น ลูกอัณฑะที่ได้รับผลกระทบจึงรู้สึกหนัก ในบางคนที่ได้รับผลกระทบ ความรู้สึกหนักอึ้งนี้มาพร้อมกับการดึงที่สามารถแผ่เข้าสู่ขาหนีบได้
ความเจ็บปวด
ในผู้ป่วยบางราย อาการปวดบริเวณอัณฑะเป็นอาการเพิ่มเติมของมะเร็งอัณฑะ เลือดออกภายในเนื้อเยื่อมะเร็งอาจทำให้เกิดอาการแสบหรือบีบตัวได้ อย่างไรก็ตาม ความเจ็บปวดมักไม่ค่อยเป็นสัญญาณแรกของมะเร็งอัณฑะ
หากคุณมีอาการปวดบริเวณอัณฑะ คุณไม่ควรนึกถึงมะเร็งอัณฑะทันที! มักจะมีการอักเสบของลูกอัณฑะ (orchitis) หรือ epididymitis (epididymitis) อยู่เบื้องหลัง การตรวจระบบทางเดินปัสสาวะทำให้เกิดความมั่นใจ
ในมะเร็งอัณฑะขั้นสูง ต่อมน้ำเหลืองที่ด้านหลังของช่องท้องจะขยายใหญ่ขึ้น ซึ่งอาจทำให้เกิดอาการปวดหลังได้
การเจริญเติบโตของเต้านม
เนื้องอกอัณฑะบางชนิดผลิตฮอร์โมนเพศหญิง ในผู้ป่วยบางราย เช่น ระดับฮอร์โมนเอสโตรเจนที่เพิ่มขึ้นสามารถพบได้ในเลือด ฮอร์โมนการตั้งครรภ์ beta-human chorionic gonadotropin (β-HCG) ยังผลิตโดยเนื้องอกอัณฑะบางชนิด อันเป็นผลมาจากการผลิตฮอร์โมน หน้าอกของผู้ชายขยายใหญ่ขึ้น (ด้านใดด้านหนึ่งหรือทั้งสองข้าง) แพทย์เรียกอาการของมะเร็งลูกอัณฑะว่า gynecomastia ที่แท้จริง เนื่องจากเนื้อเยื่อต่อมในเต้านมจะทวีคูณที่นี่ ในทางกลับกัน gynecomastia ปลอมอธิบายการเติบโตของเต้านมผ่านการจัดเก็บไขมัน
β-HCG ยังถือเป็นตัวบ่งชี้เนื้องอกที่สำคัญอีกด้วย นี่คือระดับเลือดที่เป็นปกติสำหรับมะเร็งอัณฑะบางชนิด ช่วยวินิจฉัยมะเร็งอัณฑะและประเมินการเกิดโรค
หน้าอกที่ขยายใหญ่ขึ้นก็อาจเจ็บปวดได้เช่นกัน
อาการการล่าอาณานิคมของมะเร็ง
หากมะเร็งอัณฑะยังคงดำเนินต่อไป เซลล์มะเร็งสามารถแพร่กระจายไปทั่วร่างกายผ่านทางน้ำเหลืองและหลอดเลือด และก่อตัวเป็นเนื้องอกใหม่ที่ไหนสักแห่ง การตั้งถิ่นฐาน (การแพร่กระจาย) ของมะเร็งอัณฑะดังกล่าวเกิดขึ้นส่วนใหญ่ในปอด อย่างไรก็ตาม อวัยวะอื่นๆ ก็สามารถได้รับผลกระทบได้เช่นกัน เช่น สมอง กระดูก และตับ การร้องเรียนที่เกี่ยวข้องเกิดขึ้นทั้งนี้ขึ้นอยู่กับอวัยวะที่ได้รับผลกระทบ
ตัวอย่างเช่น การแพร่กระจายของปอดมักทำให้เกิดอาการไอ (บางครั้งมีเสมหะเป็นเลือด) และหายใจถี่ อาการเจ็บหน้าอกก็เป็นอาการทั่วไปเช่นกัน การล่าอาณานิคมของมะเร็งอัณฑะในกระดูกทำให้เกิดอาการปวดกระดูก การแพร่กระจายของตับสามารถสังเกตเห็นได้อย่างรวดเร็วในรูปของอาการคลื่นไส้ เบื่ออาหาร และการลดน้ำหนักที่ไม่พึงประสงค์ หากเซลล์มะเร็งแพร่กระจายในสมอง ความผิดปกติของระบบประสาทก็อาจเพิ่มเป็นสัญญาณทั่วไปของมะเร็งอัณฑะได้
-
"ชายหนุ่มควรแช่แข็งสเปิร์มของพวกเขา"
สามคำถามสำหรับ
ศ.ดร. แพทย์ มาร์คัส เฮนทริช,
เนื้องอกภายใน -
1
ผู้ชายควรรู้สึกอัณฑะของเขาบ่อยแค่ไหน?
ศ.ดร. แพทย์ มาร์คัส เฮนทริช
ไม่มีคำแนะนำอย่างเป็นทางการ แต่ทำเป็นประจำ หากคุณพบบางสิ่ง เช่น ก้อนเนื้อ หากมีสิ่งดึง หนีบ หรือลูกอัณฑะบวมอย่างใด ให้ไปพบแพทย์ ฉันพบว่าชายหนุ่มทุกวันนี้ดูแลตัวเองมากกว่าที่เคย ความจริงที่ว่ามีคนมาหาเราพร้อมกับเนื้องอกอัณฑะเกือบเท่าลูกบอลนั้นเป็นข้อยกเว้นอย่างแน่นอน
-
2
มะเร็งอัณฑะต้องผ่าตัดเสมอหรือไม่?
ศ.ดร. แพทย์ มาร์คัส เฮนทริช
มักจะใช่ ลูกอัณฑะป่วยต้องไป แต่โดยปกติคุณสามารถอยู่กับสิ่งที่เหลืออยู่ได้ดี เราขอแนะนำให้แช่แข็งตัวอย่างอสุจิสำหรับชายหนุ่มที่การวางแผนครอบครัวยังไม่เสร็จสิ้น น่าเสียดายที่เครื่องบันทึกเงินสดมักจะไม่จ่ายเงินสำหรับสิ่งนี้ แต่คุณควรทำต่อไป หากต้องการ คุณสามารถใส่อัณฑะเทียมเพื่อเหตุผลด้านความงามได้
-
3
ฉันจะทำอะไรได้บ้างเพื่อสนับสนุนการรักษา?
ศ.ดร. แพทย์ มาร์คัส เฮนทริช
มีส่วนร่วม! ข้อดีของมะเร็งอัณฑะคือมีอัตราการรักษาสูงมาก คุณถูกไล่ออกจากชีวิตในช่วงเวลาสั้น ๆ แต่มะเร็งอัณฑะมักถูกค้นพบตั้งแต่เนิ่นๆ จนผู้ป่วยไม่จำเป็นต้องได้รับเคมีบำบัดด้วยซ้ำ เป็นความจริงที่ต้องเอาลูกอัณฑะออกและตรวจต่อมน้ำเหลือง โปรแกรมการดูแลหลังการรักษาก็มีความสำคัญเช่นกัน แต่แล้วโอกาสที่ชีวิตจะกลับสู่สภาวะปกตินั้นสูงมาก
-
ศ.ดร. แพทย์ มาร์คัส เฮนทริช,
เนื้องอกภายในผลิตภัณฑ์ ดร. แพทย์ Marcus Hentrich เป็นผู้อำนวยการด้านการแพทย์และหัวหน้าแพทย์ ตลอดจนผู้เชี่ยวชาญด้านอายุรกรรม โลหิตวิทยา และเนื้องอกวิทยาที่ Rotkreuzklinikum Munich
มะเร็งลูกอัณฑะ: การรักษา
โดยหลักการแล้ว มาตรการการรักษาต่อไปนี้มีไว้สำหรับการรักษามะเร็งอัณฑะ:
- การผ่าตัด
- กลยุทธ์การเฝ้าระวัง: "รอดู"
- การรักษาด้วยรังสี (การฉายรังสี)
- เคมีบำบัด
แพทย์ที่เข้าร่วมจะแนะนำแผนการรักษาที่เหมาะกับผู้ป่วยมะเร็งอัณฑะ ผู้ป่วยควรขอให้แพทย์มีส่วนร่วมในโครงการ "ความคิดเห็นที่สองเนื้องอกอัณฑะ" (www.zm-hodentumor.de) ในโครงการบนอินเทอร์เน็ตนี้ แพทย์สามารถขอให้ผู้เชี่ยวชาญด้านมะเร็งอัณฑะทำการประเมินการค้นพบครั้งที่สองและแผนการรักษาของผู้ป่วย ด้วยวิธีนี้ การวางแผนการรักษาสามารถปรับปรุงได้อย่างมากหากจำเป็น
ขั้นตอนแรกในการรักษามะเร็งอัณฑะมักจะเป็นการผ่าตัด ขั้นตอนการรักษาต่อไปขึ้นอยู่กับระยะของโรคและชนิดของเนื้องอก (เซมิโนมาหรือไม่ใช่เซมิโนมา ซึ่งเป็นรูปแบบที่พบบ่อยที่สุดของมะเร็งอัณฑะ)
มะเร็งลูกอัณฑะ: การผ่าตัด
ในระหว่างการผ่าตัดมะเร็งอัณฑะ การผ่าตัดเอาลูกอัณฑะ ท่อน้ำอสุจิ และสายอสุจิที่ได้รับผลกระทบออก แพทย์พูดถึงอัณฑะหรือ orchiectomy ในบางกรณี มะเร็งอัณฑะยังสามารถดำเนินการในลักษณะที่รักษาส่วนอัณฑะไว้ได้ จากนั้นจะสามารถผลิตฮอร์โมนต่อไปได้ ขั้นตอนนี้มีประโยชน์อย่างยิ่งสำหรับผู้ป่วยที่มีอัณฑะเพียงตัวเดียว เพื่อความปลอดภัย ลูกอัณฑะที่ผ่าตัดมักจะต้องได้รับการฉายรังสีในภายหลัง
ตามคำขอของผู้ป่วย สามารถนำตัวอย่างเนื้อเยื่อขนาดเกรนจากอัณฑะอื่น ๆ ในระหว่างขั้นตอนและตรวจดูทันทีภายใต้กล้องจุลทรรศน์ วิธีนี้แนะนำ เนื่องจากเซลล์ที่เปลี่ยนแปลงทางพยาธิวิทยายังสามารถพบได้ในลูกอัณฑะที่สองในผู้ป่วยประมาณ 5 เปอร์เซ็นต์ ในกรณีนี้ อัณฑะนี้สามารถลบออกได้พร้อมกัน
อัณฑะที่ถูกถอดออกสามารถถูกแทนที่ด้วยเทียมตามคำขอของผู้ป่วย ในการทำเช่นนี้จะมีการใส่เบาะซิลิโคนที่มีขนาดและรูปร่างที่เหมาะสมลงในถุงอัณฑะที่เหลือ หากจำเป็นต้องใช้เคมีบำบัดหลังการกำจัดอัณฑะ การใส่อัณฑะเทียมจะถูกรอ
ระยะของเนื้องอก
เนื้อเยื่อมะเร็งอัณฑะที่ถูกกำจัดออกจะถูกตรวจสอบในลักษณะเนื้อเยื่อที่ละเอียด ร่วมกับการตรวจอื่นๆ (เช่น การตรวจเอกซเรย์คอมพิวเตอร์) สามารถกำหนดระยะของโรคได้ (ดูด้านล่าง: การตรวจและวินิจฉัย) ระยะของเนื้องอกต่อไปนี้มีความโดดเด่นโดยประมาณ:
- ระยะที่ 1 : เนื้องอกร้ายในอัณฑะเท่านั้น ไม่มีการแพร่กระจาย
- ด่าน II: การบุกรุกของต่อมน้ำเหลืองที่อยู่ใกล้เคียง (ภูมิภาค) แต่ไม่มีการตั้งถิ่นฐานของมะเร็งที่อยู่ห่างไกลอีกต่อไป (การแพร่กระจายในระยะไกล); ขึ้นอยู่กับขนาดหรือจำนวนของต่อมน้ำเหลืองที่ได้รับผลกระทบ ระยะ II จะถูกแบ่งย่อยเพิ่มเติม (IIA, IIB, IIC)
- ด่าน III: มีการแพร่กระจายที่ห่างไกล (เช่นในปอด); ส่วนย่อยเพิ่มเติม (IIIA, IIIB, IIIC) ขึ้นอยู่กับระดับความรุนแรง
เซมิโนมา
มะเร็งอัณฑะชนิดที่พบบ่อยที่สุดคือเซมิโนมา ในระยะแรก (ระยะที่ 1) การรักษาเพิ่มเติมหลังการกำจัดอัณฑะมักจำกัดเฉพาะกลยุทธ์การเฝ้าติดตาม: ผู้ป่วยต้องได้รับการตรวจร่างกายอย่างสม่ำเสมอเพื่อดูว่ามะเร็งกลับมาเป็นอีกหรือไม่ ในระยะแรกกำหนดการตรวจเหล่านี้อย่างใกล้ชิด ช่วงเวลาระหว่างกันสามารถเพิ่มได้ในภายหลัง
เพื่อปรับปรุงการพยากรณ์โรค เซมิโนมายังสามารถรักษาด้วยเคมีบำบัดหรือการฉายรังสีในระยะแรกหลังการผ่าตัด หากเซมิโนมาลุกลามมากขึ้นตามเวลาที่เอาลูกอัณฑะออก ผู้ป่วยจะได้รับเคมีบำบัดหรือการฉายรังสีหลังการทำหัตถการในทุกกรณี รูปแบบการรักษาใดเป็นตัวเลือกที่ดีที่สุดในแต่ละกรณี ขึ้นอยู่กับระยะที่แน่นอนของเนื้องอก
โดยหลักการแล้ว ยังสามารถรวมการฉายรังสีและเคมีบำบัดเข้าด้วยกันได้ ตัวแปรการรักษานี้กำลังได้รับการทดสอบในการศึกษาทางคลินิกสำหรับเซมิโนมาเท่านั้น
คุณสามารถอ่านเพิ่มเติมเกี่ยวกับการรักษาเซมิโนมารวมถึงข้อมูลสำคัญอื่นๆ เกี่ยวกับมะเร็งอัณฑะรูปแบบที่พบบ่อยที่สุดในบทความ Seminom
ไม่ใช่เซมิโนมา
มะเร็งที่ไม่ใช่เซมิโนมาเป็นมะเร็งอัณฑะชนิดที่สองรองจากเซมิโนมา ที่นี่เช่นกัน ขั้นตอนการรักษาหลังการกำจัดอัณฑะขึ้นอยู่กับระยะของเนื้องอก:
มะเร็งอัณฑะระยะที่ 1
ในกรณีของไม่ใช่เซมิโนมา (เช่น เซมิโนมา) หลังการกำจัดอัณฑะ กลยุทธ์การเฝ้าสังเกตมักจะเพียงพอในระยะแรกนี้: ด้วยความช่วยเหลือของการตรวจสุขภาพเป็นประจำ สามารถตรวจพบและรักษาอาการกำเริบได้ในระยะเริ่มแรก .
ตามคำนิยาม มะเร็งอัณฑะระยะที่ 1 นั้นจำกัดอยู่ที่อัณฑะและยังไม่แพร่กระจายไปยังต่อมน้ำเหลืองหรือส่วนอื่นๆ ของร่างกาย แม้จะมีวิธีการสร้างภาพที่ทันสมัยเช่นการตรวจเอกซเรย์คอมพิวเตอร์ แต่ก็ไม่สามารถพูดได้อย่างมั่นใจ 100 เปอร์เซ็นต์ บางครั้งการตั้งถิ่นฐานของมะเร็ง (การแพร่กระจาย) มีขนาดเล็กมากจนไม่สามารถตรวจพบได้ในการถ่ายภาพ ปัจจัยสองประการสามารถบ่งบอกถึงการแพร่กระจายที่มองไม่เห็น (ลึกลับ) ดังกล่าว:
- เมื่อตรวจดูเนื้อเยื่อเนื้องอกที่ถูกกำจัดออกไป พบว่ามะเร็งอัณฑะได้แตกออกเป็นน้ำเหลืองหรือหลอดเลือดข้างเคียง ความเสี่ยงของการแพร่กระจายที่ลึกลับนั้นเพิ่มขึ้นเป็นประมาณห้าสิบเปอร์เซ็นต์
- หลังจากที่เอาเนื้องอกออกแล้ว ตัวบ่งชี้ของเนื้องอกในเลือดจะไม่ลดลงหรือเพิ่มขึ้นด้วยซ้ำ
ในกรณีเช่นนี้ มีความเสี่ยงเพิ่มขึ้นที่มะเร็งอัณฑะได้แพร่กระจายไปแล้ว เพื่อความปลอดภัย หลังจากเอาลูกอัณฑะออกแล้ว ไม่ใช่วิธีการเฝ้าสังเกต แต่แนะนำให้ใช้เคมีบำบัด (1 รอบ) ผู้ป่วยจะได้รับยาเคมีบำบัด 3 ชนิดในช่วงเวลาหลายวัน ได้แก่ ซิสพลาติน อีโทโพไซด์ และบลีโอมัยซิน (รวมเรียกว่า PEB) . นอกจากนี้ยังอาจแนะนำให้เอาต่อมน้ำเหลืองที่ด้านหลังของช่องท้องออก (lymphadenectomy) จากนั้นบุคคลที่เกี่ยวข้องจะได้รับการตรวจสอบและควบคุมอย่างใกล้ชิด
มะเร็งอัณฑะระยะ IIA และ IIB
ในระยะมะเร็งอัณฑะทั้งสองนี้ ต่อมน้ำเหลืองมีส่วนเกี่ยวข้องอยู่แล้วและขยายใหญ่ขึ้น มีสองทางเลือกสำหรับการรักษาเพิ่มเติมหลังการกำจัดอัณฑะ:
- การผ่าตัดเอาต่อมน้ำเหลืองที่ได้รับผลกระทบออก ตามด้วยเคมีบำบัด (หากเซลล์มะเร็งแต่ละเซลล์ควรคงอยู่ในร่างกาย)
- หรือผู้ป่วยจะได้รับเคมีบำบัด 3 รอบทันทีหลังการผ่าตัดอัณฑะ หลังจากนั้น คุณสามารถทำการผ่าตัดเอาต่อมน้ำเหลืองที่ยังคงได้รับผลกระทบออกได้
มะเร็งอัณฑะระยะ IIC และ III
ในระยะที่ไม่ใช่เซมิโนมาขั้นสูงเหล่านี้ ผู้ป่วยจะได้รับเคมีบำบัดสามถึงสี่รอบหลังจากที่เอาอัณฑะออกแล้วหากยังมีต่อมน้ำเหลืองที่ได้รับผลกระทบอยู่ จะถูกลบออก (lymphadenectomy)
ผลข้างเคียงของการรักษามะเร็งอัณฑะ
เคมีบำบัดสำหรับมะเร็งอัณฑะ (และมะเร็งรูปแบบอื่นๆ) อาจมีผลข้างเคียงหลายอย่าง: ยา (cytostatics) ที่ให้มานั้นเป็นพิษอย่างมากต่อเซลล์ ไม่เพียงแต่สำหรับเซลล์มะเร็งอัณฑะเท่านั้น แต่สำหรับเซลล์ร่างกายที่แข็งแรง เช่น เกล็ดเลือด เซลล์เม็ดเลือด และเส้นผม เซลล์ราก ผลข้างเคียงที่อาจเกิดขึ้นได้ เช่น โรคโลหิตจาง เลือดออก ผมร่วง คลื่นไส้และอาเจียน เบื่ออาหาร การอักเสบของเยื่อเมือก การได้ยินผิดปกติ และความรู้สึกผิดปกติที่มือและเท้า Cytostatics ยังโจมตีระบบภูมิคุ้มกัน ผู้ป่วยจึงอ่อนแอต่อเชื้อโรคในระหว่างการรักษา
ตามกฎแล้วผลข้างเคียงเหล่านี้จะหายไปหลังจากทำเคมีบำบัดเสร็จสิ้น นอกจากนี้ แพทย์สามารถช่วยเหลือด้วยมาตรการและคำแนะนำที่เหมาะสมเพื่อบรรเทาผลกระทบที่ไม่พึงประสงค์ของการรักษา (เช่น ยาต้านอาการคลื่นไส้)
หาก (ต้องสงสัย) ว่ามีส่วนเกี่ยวข้องกับต่อมน้ำเหลืองที่ด้านหลังของช่องท้อง บริเวณนี้มักจะได้รับการรักษาด้วยการฉายรังสี ผลข้างเคียงที่พบบ่อยที่สุดคืออาการคลื่นไส้เล็กน้อย มันเกิดขึ้นไม่กี่ชั่วโมงหลังจากได้รับและสามารถบรรเทาได้ด้วยยา ผลข้างเคียงที่เป็นไปได้อื่นๆ ได้แก่ อาการท้องร่วงชั่วคราวและการระคายเคืองผิวหนังในบริเวณที่ฉายรังสี (เช่น ผื่นแดง อาการคัน)
มะเร็งอัณฑะ: สาเหตุและปัจจัยเสี่ยง
มะเร็งอัณฑะ (มะเร็งอัณฑะ) ในผู้ชายที่เป็นผู้ใหญ่เกิดขึ้นมากกว่า 90 เปอร์เซ็นต์ของกรณีจากเซลล์สืบพันธุ์ในอัณฑะ พวกเขาเรียกว่าเนื้องอกเชื้อโรค ส่วนที่เหลือเล็กน้อยประกอบขึ้นเป็นเนื้องอกที่ไม่ใช่เชื้อโรค เกิดขึ้นจากเนื้อเยื่อรองรับและเนื้อเยื่อเกี่ยวพันของลูกอัณฑะ
เนื้องอกเซลล์สืบพันธุ์: เซมิโนมาและไม่ใช่เซมิโนมา
เนื้องอกเซลล์สืบพันธุ์แบ่งออกเป็นสองกลุ่มหลัก: เซมิโนมาและไม่ใช่เซมิโนมา
เซมิโนมาเกิดจากเซลล์ต้นกำเนิดที่เสื่อมสภาพของตัวอสุจิ (spermatogonia) เป็นเนื้องอกเซลล์สืบพันธุ์ที่เป็นมะเร็งชนิดที่พบบ่อยที่สุดในลูกอัณฑะ อายุเฉลี่ยของผู้ป่วยประมาณ 40 ปี
มะเร็งอัณฑะเกิดขึ้นที่ไหน?
คำว่า non-seminoma รวมถึงรูปแบบอื่น ๆ ของมะเร็งอัณฑะที่เกิดจากเชื้อโรคที่เกิดจากเนื้อเยื่อประเภทอื่น ประกอบด้วย:
- เนื้องอกถุงไข่แดง
- มะเร็งคอริออนิก
- มะเร็งตัวอ่อน
- Teratoma หรือรูปแบบร้ายของมะเร็งเทอราโตคาร์ซิโนมา
ผู้ป่วยที่ไม่ใช่เซมิโนมามีอายุเฉลี่ย 25 ปี
ขั้นตอนเบื้องต้นของเซมิโนมาและไม่ใช่เซมิโนมาเรียกว่าอัณฑะ intraepithelial neoplasia (TIN) (intraepithelial = ตั้งอยู่ภายในเนื้อเยื่อที่ปกคลุม neoplasia = เนื้องอก) การก่อตัวใหม่เกิดขึ้นจากเซลล์สืบพันธุ์ของตัวอ่อนก่อนคลอด พวกเขาพักในลูกอัณฑะและสามารถพัฒนาเป็นมะเร็งอัณฑะได้ในภายหลัง
เนื้องอกที่ไม่ใช่เชื้อโรค
เนื้องอกเซลล์สืบพันธุ์ที่หายากกว่ามากคือเนื้องอกที่ไม่ใช่เชื้อโรค (เนื้องอกในจมูก, เนื้องอกในอวัยวะสืบพันธุ์) สิ่งเหล่านี้คือการเติบโตของเซลล์ที่เกิดขึ้นจากเซลล์เนื้อเยื่อเกี่ยวพันและเนื้อเยื่อเกี่ยวพันของลูกอัณฑะ พวกเขามีความอ่อนโยนหรือร้ายกาจ ตัวแทนที่สำคัญที่สุดของเนื้องอกในสายเชื้อร้ายคือมะเร็งอัณฑะเซลล์เลย์ดิก มันโผล่ออกมาจากเซลล์เลย์ดิก พวกเขาผลิตฮอร์โมนเพศชายฮอร์โมนเพศชายและกระตุ้นการผลิตสเปิร์มเหนือสิ่งอื่นใด
เนื้องอกที่ไม่ใช่เชื้อโรคมักพบในเด็ก พวกเขาหายากมากในผู้ชายที่เป็นผู้ใหญ่ (ส่วนใหญ่ในวัยชรา)
ทำไมมะเร็งอัณฑะจึงพัฒนา?
สาเหตุที่แท้จริงของมะเร็งอัณฑะยังไม่เป็นที่ทราบแน่ชัด อย่างไรก็ตาม นักวิจัยในอดีตได้ระบุปัจจัยเสี่ยงบางประการในการพัฒนา
มะเร็งอัณฑะก่อนหน้า
มะเร็งอัณฑะก่อนหน้านี้เป็นปัจจัยเสี่ยงที่สำคัญที่สุด: ใครก็ตามที่เป็นมะเร็งอัณฑะแล้วมีความเสี่ยงเพิ่มขึ้นถึง 30 เท่าในการเป็นเนื้องอกอัณฑะที่เป็นมะเร็งอีกครั้ง
ลูกอัณฑะที่ไม่ได้รับการเลี้ยงดู
โดยปกติอัณฑะทั้งสองจะย้ายจากช่องท้องไปยังถุงอัณฑะในระหว่างการพัฒนาของทารกในครรภ์ (บางครั้งหลังคลอด) ในกรณีของลูกอัณฑะที่ไม่ทราบสาเหตุ (Maldescensus testis) ในทางกลับกัน ลูกอัณฑะตัวใดตัวหนึ่งหรืออัณฑะทั้งสองข้างจะยังคงอยู่ในช่องท้องหรือบริเวณขาหนีบ (ลูกอัณฑะในช่องท้องหรือขาหนีบ) บางครั้งลูกอัณฑะจะอยู่ที่ทางเข้าลูกอัณฑะและสามารถดันเข้าไปในถุงอัณฑะได้ภายใต้แรงกดดัน แต่จะเลื่อนกลับทันที จากนั้นมีคนพูดถึงรหัสเลื่อน
ลูกอัณฑะที่ไม่ได้รับจะเพิ่มโอกาสในการพัฒนามะเร็งอัณฑะ อันตรายนี้ยังคงมีอยู่แม้ว่าอัณฑะที่ไม่ได้รับการผ่าตัดจะได้รับการแก้ไข: ตัวอย่างเช่น ความเสี่ยงของมะเร็งอัณฑะจะเพิ่มขึ้น 2.75 ถึง 8 เท่าเมื่ออัณฑะสูงขึ้นเมื่อเทียบกับ anlage อัณฑะปกติ ความเสี่ยงของการเสื่อมสภาพขึ้นอยู่กับระยะเวลาของการจัดแนวที่ไม่ตรง โดยเฉพาะอย่างยิ่งกับรางเลื่อน เหนือถุงอัณฑะ อุณหภูมิของร่างกาย 35 ถึง 37 องศาเซลเซียสจะสูงกว่าในถุงอัณฑะ (ประมาณ 33 องศาเซลเซียส) อย่างมีนัยสำคัญ อุณหภูมิที่สูงขึ้นอาจทำให้เนื้อเยื่ออัณฑะเสียหายได้ ดังนั้นความเสี่ยงของมะเร็งอัณฑะจะเพิ่มขึ้นหากลูกอัณฑะที่ไม่ได้รับ (ก่อนหน้านี้) ไม่ต้องการ
ความผิดปกติของท่อปัสสาวะ
หากปากท่อปัสสาวะอยู่ต่ำกว่าลึงค์ (เช่น ใต้องคชาต) แพทย์จะพูดถึงภาวะ hypospadias การศึกษาชี้ให้เห็นว่าการจัดแนวผิดนี้เพิ่มความเสี่ยงของมะเร็งอัณฑะ
Hypospadias และลูกอัณฑะ undescended ดูเหมือนจะมีสาเหตุทางพันธุกรรมที่คล้ายคลึงกัน นั่นคือเหตุผลที่พวกเขามักจะปรากฏตัวพร้อมกัน อย่างไรก็ตาม มันสามารถเกิดขึ้นแยกกันได้
ปัจจัยทางพันธุกรรม
จากการศึกษาพบว่าปัจจัยทางพันธุกรรมมักมีอิทธิพลต่อการพัฒนาของมะเร็งอัณฑะ เนื่องจากเนื้องอกชนิดเดียวกันมักเกิดบ่อยขึ้นในบางครอบครัว พี่น้องของผู้ได้รับผลกระทบมีความเสี่ยงเพิ่มขึ้นถึง 12 เท่าในการเป็นมะเร็งอัณฑะเช่นกัน ตามสถิติแล้ว ลูกชายของพ่อที่ป่วยยังเป็นมะเร็งอัณฑะบ่อยกว่าลูกชายของพ่อที่แข็งแรง
นอกจากนี้ ยังพบว่ามะเร็งอัณฑะพบได้บ่อยในผู้ชายผิวขาวเชื้อสายยุโรปมากกว่าผู้ชายเชื้อสายแอฟริกัน
เอสโตรเจนส่วนเกินในระหว่างตั้งครรภ์
รูปแบบที่พบบ่อยที่สุดของมะเร็งอัณฑะ (เนื้องอกเซลล์สืบพันธุ์) เกิดขึ้นจากระยะเบื้องต้นที่เรียกว่า TIN (เนื้องอกในเยื่อบุผิวอัณฑะ) มันขึ้นอยู่กับเซลล์สืบพันธุ์ที่พัฒนาอย่างไม่ถูกต้องในตัวอ่อนก่อนคลอด สาเหตุหนึ่งมาจากความไม่สมดุลของฮอร์โมนในระหว่างตั้งครรภ์ ให้แม่นยำกว่านั้น: ฮอร์โมนเพศหญิง (เอสโตรเจน) มากเกินไป สิ่งนี้อาจขัดขวางการพัฒนาอัณฑะของเด็กในครรภ์และนำไปสู่ระยะ TIN ที่เป็นมะเร็ง
อาจมีฮอร์โมนเอสโตรเจนมากเกินไปเล็กน้อย เช่น ในสตรีมีครรภ์ที่คาดว่าจะมีบุตรคนแรกหรือฝาแฝด หรือผู้ที่มีอายุมากกว่า 30 ปี การใช้ยาที่มีฮอร์โมนเอสโตรเจนสามารถเพิ่มระดับฮอร์โมนในสตรีมีครรภ์ได้ อย่างไรก็ตาม ในปัจจุบัน สตรีมีครรภ์มักไม่ค่อยได้รับการรักษาด้วยฮอร์โมน
ภาวะมีบุตรยาก
ความเสี่ยงของมะเร็งอัณฑะก็เพิ่มขึ้นเช่นกันในผู้ชายที่ไม่สามารถสืบพันธุ์ได้ ภาวะมีบุตรยากขึ้นอยู่กับอัณฑะที่ด้อยพัฒนา (hypogonadism) หรือการขาดหรือไม่มีตัวอสุจิในน้ำอสุจิ (oligospermia หรือ azoospermia)
สาเหตุของภาวะมีบุตรยากอาจแตกต่างกัน บางครั้งก็เป็นผลมาจากการอักเสบของลูกอัณฑะ (orchitis) ที่เกิดจากไวรัสคางทูม การเบี่ยงเบน (ความผิดปกติ) ในจีโนมยังสามารถทำให้ผู้ชายปลอดเชื้อได้ เช่น กลุ่มอาการไคลน์เฟลเตอร์
อิทธิพลภายนอก
จำนวนผู้ป่วยมะเร็งอัณฑะทั่วโลกเพิ่มขึ้นอย่างมากในช่วง 20 ปีที่ผ่านมา ผู้เชี่ยวชาญจึงสงสัยว่าอิทธิพลภายนอกในวัยเด็กและวัยผู้ใหญ่ตอนต้นยังส่งเสริมการพัฒนาของมะเร็งด้วย แต่ก็ยังต้องมีการวิจัยในรายละเอียดเพิ่มเติม
มะเร็งลูกอัณฑะ: การวินิจฉัยและการตรวจร่างกาย
ผู้ชายควรตรวจและคลำลูกอัณฑะเป็นประจำ โดยเฉพาะอย่างยิ่งอายุระหว่าง 20 ถึง 40 ปี ใครก็ตามที่สังเกตเห็นการเปลี่ยนแปลงภายในถุงอัณฑะควรปรึกษาผู้เชี่ยวชาญด้านระบบทางเดินปัสสาวะโดยเร็ว ผู้เชี่ยวชาญด้านอวัยวะปัสสาวะและอวัยวะสืบพันธุ์สามารถชี้แจงข้อสงสัยของมะเร็งอัณฑะได้โดยการตรวจบางอย่าง
บทสนทนาระหว่างหมอกับคนไข้
ขั้นแรก แพทย์มีการสนทนาโดยละเอียดกับผู้ป่วยเพื่อรวบรวมประวัติทางการแพทย์ของเขา (ประวัติ) แพทย์จะถามถึงอาการต่างๆ เช่น
- คุณสังเกตเห็นการแข็งตัวของถุงอัณฑะหรือไม่?
- คุณรู้สึกหนักใจในจุดดังกล่าวหรือเจ็บปวดหรือไม่?
- คุณสังเกตเห็นการเปลี่ยนแปลงอื่นๆ ในตัวคุณ เช่น การเพิ่มขนาดเต้านมหรือไม่?
ในการสนทนา แพทย์จะชี้แจงปัจจัยเสี่ยงที่เป็นไปได้ด้วย: คุณเคยมีเนื้องอกอัณฑะหรือไม่? คุณเคยมีลูกอัณฑะ undescended หรือไม่? มีใครในครอบครัวของคุณเป็นมะเร็งอัณฑะหรือไม่? ข้อมูลทุกชิ้นมีความสำคัญ รวมทั้งข้อมูลที่ดูเหมือนจะไม่สำคัญสำหรับตัวผู้ป่วยเองด้วย ตัวอย่างเช่น อาการบวมที่ขาหนีบ ปวดหลัง หรือไอ อาจบ่งบอกถึงการล่าอาณานิคมของมะเร็ง (การแพร่กระจาย) และทำให้เป็นมะเร็งอัณฑะขั้นสูง
คลำลูกอัณฑะ
การสัมภาษณ์รำลึกตามด้วยการตรวจร่างกาย การตรวจลูกอัณฑะแบบสองขั้นตอนมีความสำคัญเป็นพิเศษ แพทย์จับลูกอัณฑะอย่างแน่นหนาด้วยมือข้างหนึ่งขณะสแกนหาสิ่งผิดปกติด้วยมืออีกข้างหนึ่ง ด้วยวิธีนี้ อัณฑะทั้งสองจะได้รับการตรวจสอบอย่างรอบคอบ แม้ว่าจะมีการเปลี่ยนแปลงที่น่าสงสัยเพียงอันเดียวก็ตาม การเปรียบเทียบด้านข้างสามารถให้ข้อมูลที่สำคัญได้ (มะเร็งอัณฑะมักมีผลกับอัณฑะเดียวเท่านั้น) ข้อมูลต่อไปนี้ใช้กับการตรวจคลำ: การขยายตัวหรือการแข็งตัวในและบนลูกอัณฑะถือเป็นเนื้องอกที่น่าสงสัย
เคล็ดลับ: ผู้ชายทุกคนควรสัมผัสอัณฑะของตัวเองเป็นประจำ ด้วยวิธีนี้ เขาสามารถค้นพบการเปลี่ยนแปลงที่น่าสงสัยได้ตั้งแต่เนิ่นๆ และปรึกษาแพทย์ หากเป็นมะเร็งอัณฑะจริงๆ การวินิจฉัยตั้งแต่เนิ่นๆ จะเพิ่มโอกาสในการฟื้นตัว!
คุณสามารถค้นหาวิธีดำเนินการตรวจสอบลูกอัณฑะด้วยตนเองได้ในบทความ คลำลูกอัณฑะ
การตรวจคลำหน้าอก
ในการตรวจร่างกาย หากสงสัยว่าเป็นมะเร็งอัณฑะ แพทย์จะคลำที่หน้าอกของผู้ชายด้วย ฮอร์โมนเพศหญิงที่ผลิตโดยเนื้องอกอัณฑะทำให้ต่อมน้ำนมบวมอย่างเจ็บปวด
Ultrasonic
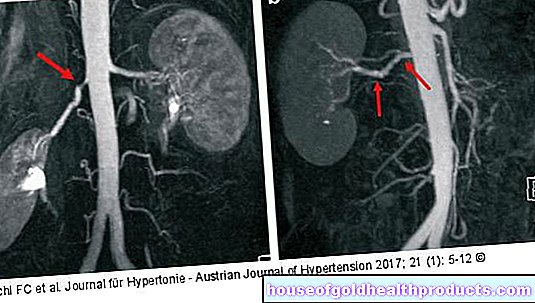
การตรวจอัลตราซาวนด์เพื่อชี้แจงมะเร็งอัณฑะจะดำเนินการด้วยตัวแปลงสัญญาณความละเอียดสูง โดยทั่วไปคือพื้นผิวที่ผิดปกติซึ่งดูมืดกว่าเนื้อเยื่อรอบข้าง นอกจากนี้ยังสามารถตรวจพบจุดโฟกัสของมะเร็งลูกอัณฑะที่เล็กกว่าและไม่ชัดเจนในอัลตราซาวนด์ การตรวจจะดำเนินการกับลูกอัณฑะทั้งสองเพื่อให้สามารถแยกแยะการทำลายทวิภาคีได้
การตรวจเลือด
หากสงสัยว่าเป็นมะเร็งอัณฑะ การตรวจเลือดอย่างละเอียดก็มีความสำคัญเช่นกัน จากนี้แพทย์จะได้รับข้อมูลเกี่ยวกับสภาพทั่วไปของผู้ป่วยและการทำงานของอวัยวะแต่ละส่วน ในทางกลับกัน สิ่งที่เรียกว่าตัวบ่งชี้เนื้องอกจะถูกกำหนดในเลือด โปรตีนเหล่านี้เป็นโปรตีนที่สามารถตรวจพบได้เฉพาะในผู้ป่วยมะเร็งหรือผลิตในปริมาณที่เพิ่มขึ้นอย่างมากในผู้ป่วยมะเร็ง
ตัวบ่งชี้เนื้องอกดังกล่าวในมะเร็งอัณฑะคือ alpha-fetoprotein (AFP) โปรตีนนี้ผลิตขึ้นในถุงไข่แดงของเด็กในครรภ์ระหว่างตั้งครรภ์ ในผู้ใหญ่จะผลิตในปริมาณที่น้อยมากโดยเซลล์ตับและลำไส้ หากผู้ชายมี AFP สูง แสดงว่าเป็นมะเร็งอัณฑะ โดยเฉพาะอย่างยิ่งมะเร็งที่ไม่ใช่เซมิโนมาบางชนิด (เนื้องอกในถุงไข่แดงและมะเร็งตัวอ่อน) อย่างไรก็ตาม ในกรณีของเซมิโนมา ค่า AFP เป็นเรื่องปกติ
ตัวบ่งชี้มะเร็งที่สำคัญอีกตัวในมะเร็งอัณฑะคือ beta-human chorionic gonadotropin (β-HCG) คุณค่าของมันสูงเป็นพิเศษในมะเร็งคอริออนิก (รูปแบบที่ไม่ใช่เซมิโนมา) ในขณะที่เซมิโนมาจะเพิ่มขึ้นเพียงประมาณ 20 เปอร์เซ็นต์ของทุกกรณี
Lactate dehydrogenase (LDH) เป็นเอนไซม์ที่พบในเซลล์ต่างๆ ในร่างกายเช่นกัน สำหรับมะเร็งอัณฑะ จะใช้เป็นตัวบ่งชี้มะเร็งเสริมเท่านั้น (นอกเหนือจาก AFP และ β-HCG)
ระดับเลือดของรกอัลคาไลน์ฟอสฟาเตส (PLAP) ในเลือดสูงเป็นพิเศษในเซมิโนมา เนื่องจากค่าที่เพิ่มขึ้นในผู้สูบบุหรี่เกือบทั้งหมด PLAP จึงเหมาะสมในระดับที่จำกัดมากเท่านั้น ในฐานะที่เป็นตัวบ่งชี้มะเร็งในมะเร็งอัณฑะ
ตัวบ่งชี้เนื้องอกเหล่านี้ไม่ได้เพิ่มขึ้นในผู้ป่วยมะเร็งอัณฑะทุกราย ในทางกลับกัน คนที่มีสุขภาพดีสามารถแสดงค่านิยมที่สูงส่งได้ในบางสถานการณ์ ตัวบ่งชี้เนื้องอกเพียงอย่างเดียวไม่อนุญาตให้มีการวินิจฉัยที่เชื่อถือได้ อย่างไรก็ตาม เหมาะสำหรับการประเมินระยะของมะเร็งอัณฑะ ตัวอย่างเช่น หากตัวบ่งชี้ของเนื้องอกเพิ่มขึ้นอีกครั้งหลังจากการรักษาเสร็จสิ้น อาจเป็นสัญญาณการกำเริบของโรค (กำเริบ)
CT และ MRI
หากมีการวินิจฉัยโรคมะเร็งอัณฑะ การตรวจเอกซเรย์คอมพิวเตอร์ (CT) จะให้ข้อมูลเกี่ยวกับการแพร่กระจายของเนื้องอก: ภาพตัดขวางโดยละเอียดของอุ้งเชิงกราน หน้าท้อง และหน้าอก และศีรษะอาจทำได้โดยใช้รังสีเอกซ์ ต่อมน้ำเหลืองโตและการแพร่กระจายของมะเร็งอัณฑะ (การตกตะกอนของเนื้องอกในส่วนอื่น ๆ ของร่างกาย) โดยทั่วไปสามารถระบุได้อย่างง่ายดาย มักจะฉีดสารคอนทราสต์เข้าไปในผู้ป่วยก่อนการตรวจเพื่อปรับปรุงการถ่ายภาพ
อีกทางเลือกหนึ่งสำหรับ CT คือการถ่ายภาพด้วยคลื่นสนามแม่เหล็ก (MRI): นอกจากนี้ยังให้ภาพตัดขวางที่ละเอียดของด้านในของร่างกาย แต่ด้วยความช่วยเหลือของสนามแม่เหล็ก (ไม่ใช่รังสีเอกซ์) ผู้ป่วยจึงไม่ได้รับรังสีใดๆ ตัวอย่างเช่น การตรวจ MRI จะเสร็จสิ้นหากผู้ป่วยแพ้สารทึบรังสีที่ควรใช้ในการทำ CT
การสัมผัสของลูกอัณฑะ
เพื่อยืนยันการวินิจฉัยมะเร็งอัณฑะ การผ่าตัดอัณฑะที่น่าสงสัย แพทย์มักจะสามารถมองเห็นได้ด้วยตาเปล่าว่ามีเนื้องอกอัณฑะที่เป็นมะเร็งหรือไม่ หากมีข้อสงสัย เขาจะนำตัวอย่างเนื้อเยื่อที่ตรวจหาเซลล์มะเร็งในระหว่างขั้นตอน ถ้าใช่ จะตรวจว่าเป็นเซมิโนมาหรือไม่ใช่เซมิโนมา ในกรณีของมะเร็งอัณฑะ อัณฑะที่ได้รับผลกระทบจะถูกลบออกทันที
มะเร็งอัณฑะ: โรคและการพยากรณ์โรค
ตามกฎแล้วมะเร็งอัณฑะสามารถรักษาได้ดีและมักจะหายขาด ห้าปีหลังจากได้รับการวินิจฉัยว่าเป็นมะเร็งอัณฑะ ผู้ป่วยประมาณ 96 เปอร์เซ็นต์ยังคงอยู่ (อัตราการรอดชีวิต 5 ปี)
การพยากรณ์โรคที่ดีนี้ส่วนใหญ่เกิดจากการตรวจพบมะเร็งอัณฑะในระยะเริ่มแรกในผู้ป่วยส่วนใหญ่ โอกาสประสบความสำเร็จในการรักษาก็สูง อย่างไรก็ตาม หากมะเร็งลุกลามไปไกลกว่านั้นในขณะที่มีการวินิจฉัย โอกาสในการรักษาก็จะยิ่งแย่ลง การพยากรณ์โรคในแต่ละกรณียังได้รับอิทธิพลจาก ...
- เนื้องอกชนิดใดที่มีอยู่ (โดยทั่วไป seminomas มีการพยากรณ์โรคที่ดีกว่า non-seminomas)
- ผู้ป่วยตอบสนองต่อการรักษาได้ดีเพียงใด
- โดยที่การแพร่กระจายได้ก่อตัวขึ้นในร่างกายแล้ว (ด้วยการแพร่กระจายของต่อมน้ำเหลืองและปอด การพยากรณ์โรคมักจะดีกว่าการแพร่กระจายในตับ กระดูก หรือศีรษะ)
- นานแค่ไหนหลังจากการทำเคมีบำบัดครั้งสุดท้ายเพื่อให้มะเร็งลุกลามอีกครั้ง (ยิ่งนานยิ่งถูก)
- ซึ่งวัดค่าที่ตัวบ่งชี้เนื้องอกมี
ภาวะเจริญพันธุ์จุดสำคัญ
ผู้ป่วยจำนวนมากกลัวว่าการรักษามะเร็งอัณฑะจะทำให้พวกเขาปลอดเชื้อหรือสูญเสียความต้องการทางเพศ โดยส่วนใหญ่ แพทย์ที่เข้าร่วมสามารถให้ความมั่นใจแก่ผู้ที่ได้รับผลกระทบ: ผู้ป่วยส่วนใหญ่มีมะเร็งอัณฑะข้างเดียวเท่านั้น จากนั้นจะต้องเอาลูกอัณฑะที่เป็นโรคออกเท่านั้น ลูกอัณฑะที่เหลือมักจะเพียงพอต่อการรักษาเรื่องเพศและภาวะเจริญพันธุ์ อย่างไรก็ตาม การผลิตน้ำอสุจิอาจลดลงบ้างในภายหลัง นอกจากนี้ยังมีผู้ชายที่มีการผลิตอสุจิบกพร่องก่อนเกิดโรคและการรักษา
ประเด็นเรื่องภาวะเจริญพันธุ์และการล่วงละเมิดทางเพศมีความสำคัญมากขึ้นสำหรับผู้ป่วย (เพียงไม่กี่คน) ที่เป็นมะเร็งอัณฑะทวิภาคีหรือผู้ที่สูญเสียลูกอัณฑะเนื่องจากความเจ็บป่วยครั้งก่อน ในระหว่างการผ่าตัด จะมีการพยายามกำจัดเฉพาะเนื้อเยื่อเนื้องอกที่ร้ายแรงและเพื่อรักษาเนื้อเยื่ออัณฑะให้ได้มากที่สุด อย่างไรก็ตาม หากจำเป็นต้องเอาอัณฑะทั้งสองออกให้หมด (หรืออัณฑะที่มีอยู่เพียงตัวเดียว) บุคคลที่ได้รับผลกระทบจะไม่สามารถให้กำเนิดบุตรได้อีก ฮอร์โมนเพศชายฮอร์โมนเพศชายจะไม่ผลิตอีกต่อไป ในกรณีที่ไม่มีความต้องการทางเพศและสมรรถภาพทางเพศลดลง
ขอแนะนำโดยทั่วไปว่าผู้ป่วยมะเร็งอัณฑะทุกรายควรตรวจภาวะเจริญพันธุ์ของตนเองก่อนเริ่มการรักษา วิธีที่ดีที่สุดในการทำเช่นนี้คือการวิเคราะห์ตัวอย่างการหลั่งในห้องปฏิบัติการเพื่อหาจำนวน รูปร่าง และ "การลอยตัว" ของอสุจิ (สเปิร์ม) อีกทางหนึ่ง คุณยังสามารถวัดระดับ FSH ในเลือด (ฮอร์โมนกระตุ้นรูขุมขน): หากเพิ่มขึ้น แสดงว่าการผลิตสเปิร์มลดลง
นอกจากนี้ ก่อนเริ่มการรักษา ผู้ป่วยมะเร็งอัณฑะควรพิจารณาว่าพวกเขาต้องการให้อสุจิแข็งตัวเพื่อความปลอดภัยหรือไม่ (การเก็บรักษาด้วยความเย็น) ซึ่งจะช่วยให้สามารถผสมเทียมได้ในภายหลังหากผู้ป่วยไม่สามารถให้กำเนิดตามธรรมชาติได้อีกต่อไปหลังการรักษามะเร็งอัณฑะ โดยปกติคุณจะต้องจ่ายค่ารักษาพยาบาล (350 ถึง 650 ยูโร) และค่าจัดเก็บ (200 ถึง 450 ยูโรต่อปี) ด้วยตัวเอง
เคล็ดลับ: ผู้ป่วยควรสอบถามบริษัทประกันสุขภาพของตนเองล่วงหน้าเป็นการส่วนตัวว่าจะครอบคลุมค่าใช้จ่ายทั้งหมดหรือไม่ บางครั้งเครื่องบันทึกเงินสดก็มีข้อยกเว้น
ฮอร์โมนเทสโทสเตอโรนที่หายไปหลังจากการผ่าตัดมะเร็งอัณฑะสามารถแทนที่ด้วยการฉีด ยาเม็ด การเตรียมเจลหรือพลาสเตอร์
มะเร็งลูกอัณฑะ: กำเริบ
เพื่อให้สามารถตรวจหาการกลับเป็นซ้ำของมะเร็งอัณฑะได้ในระยะเริ่มแรก ผู้ป่วยที่รักษาได้สำเร็จจะได้รับการตรวจอย่างสม่ำเสมอ ระยะแรกตรวจระยะใกล้กันมาก ต่อมาเวลาระหว่างกันจะนานขึ้น โดยเฉพาะอย่างยิ่งหากไม่มีอาการและไม่มีสัญญาณของการกำเริบของโรค
ความน่าจะเป็นของการเกิดซ้ำของมะเร็งอัณฑะขึ้นอยู่กับระยะของเนื้องอกในการวินิจฉัยเบื้องต้นและประเภทของการรักษาเบื้องต้น ตัวอย่างเช่น หากตรวจพบมะเร็งอัณฑะในระยะแรกหลังการผ่าตัด (กลยุทธ์การตรวจสอบ) ความเสี่ยงของการกำเริบของโรคจะสูงกว่าการรักษาด้วยเคมีบำบัดหลังการผ่าตัด
หากมีอาการกำเริบ โดยปกติภายในสองถึงสามปีแรกหลังการรักษาครั้งแรก การกลับเป็นซ้ำในภายหลังนั้นพบได้น้อยกว่า ผู้ป่วยจะได้รับสิ่งที่เรียกว่า salvage chemotherapy ซึ่งเป็นยาเคมีบำบัดขนาดสูง มีประสิทธิภาพมากกว่าเคมีบำบัดขนาดปกติที่ใช้ในการรักษามะเร็งอัณฑะในระยะแรก แต่มีผลข้างเคียงที่รุนแรงกว่า เหนือสิ่งอื่นใด ไขกระดูกและการสร้างเลือดได้รับความเสียหายรุนแรงกว่ามากในการบำบัดด้วยขนาดสูง ดังนั้น เซลล์ต้นกำเนิดที่สร้างเม็ดเลือดจึงมักจะถูกถ่ายโอนไปยังผู้ป่วย (การปลูกถ่ายเซลล์ต้นกำเนิด):
ผู้ป่วยจะได้รับเคมีบำบัดในขนาดปกติก่อนเพื่อฆ่าเซลล์มะเร็งให้ได้มากที่สุด พวกเขาจะได้รับปัจจัยการเจริญเติบโตที่กระตุ้นการสร้างเลือด นี้จะสร้างเซลล์ต้นกำเนิดเพียงพอที่สามารถกรองออกจากเลือดของผู้ป่วยได้ หลังจากให้เคมีบำบัดในขนาดสูง (salvage chemotherapy) เซลล์ต้นกำเนิดจากเลือดที่ถูกกำจัดออกไปจะถูกส่งกลับไปยังผู้ป่วยผ่านทางหลอดเลือดดำ เซลล์ต้นกำเนิดจะจับตัวกับไขกระดูกที่เสียหายและเริ่มสร้างเซลล์เม็ดเลือดใหม่
โดยรวมแล้ว มีเงื่อนไขดังต่อไปนี้: การกำเริบของโรคค่อนข้างน้อยในมะเร็งอัณฑะ ผู้ป่วย 50 ถึง 70 เปอร์เซ็นต์ตอบสนองต่อเคมีบำบัดในขนาดสูงที่ได้รับยา
ข้อมูลเพิ่มเติม
กลุ่มสนับสนุน:
- สมาคมมะเร็งเยอรมัน: https://www.krebshilfe.de/helfen/rat-hilfe/selbsthilfe/