แผลกดทับ
และ Sabine Schrör นักข่าวทางการแพทย์Martina Feichter ศึกษาวิชาชีววิทยาด้วยวิชาเลือกในร้านขายยาในเมือง Innsbruck และยังได้ดำดิ่งสู่โลกแห่งพืชสมุนไพรอีกด้วย จากที่นั่นก็ไม่ไกลจากหัวข้อทางการแพทย์อื่นๆ ที่ยังคงดึงดูดใจเธอมาจนถึงทุกวันนี้ เธอได้รับการฝึกฝนเป็นนักข่าวที่ Axel Springer Academy ในฮัมบูร์กและทำงานให้กับ มาตั้งแต่ปี 2550 โดยครั้งแรกในฐานะบรรณาธิการและตั้งแต่ปี 2555 เป็นนักเขียนอิสระ
ข้อมูลเพิ่มเติมเกี่ยวกับผู้เชี่ยวชาญของ
Sabine Schrör เป็นนักเขียนอิสระให้กับทีมแพทย์ของ เธอศึกษาการบริหารธุรกิจและการประชาสัมพันธ์ในเมืองโคโลญ ในฐานะบรรณาธิการอิสระ เธออยู่ที่บ้านในหลากหลายอุตสาหกรรมมานานกว่า 15 ปี สุขภาพเป็นหนึ่งในวิชาที่เธอโปรดปราน
ข้อมูลเพิ่มเติมเกี่ยวกับผู้เชี่ยวชาญของ เนื้อหา ทั้งหมดได้รับการตรวจสอบโดยนักข่าวทางการแพทย์แผลกดทับเป็นชื่อทางการแพทย์สำหรับแผลกดทับ พูดอีกอย่างหนึ่งก็พูดถึงแผลกดทับ สาเหตุคือแรงกดดันอย่างต่อเนื่องและรุนแรงที่สามารถทำลายผิวหนังและเนื้อเยื่อข้างใต้ลงไปที่กระดูก คนติดเตียงและผู้ใช้รถเข็นมักจะเป็นแผลกดทับ อย่างไรก็ตามด้วยการป้องกันโรคอย่างระมัดระวังสามารถหลีกเลี่ยงแผลกดทับได้ ที่นี่คุณสามารถอ่านทุกสิ่งที่คุณจำเป็นต้องรู้เกี่ยวกับการพัฒนา การรักษา การป้องกันโรค การวินิจฉัย และหลักสูตรของแผลกดทับ
รหัส ICD สำหรับโรคนี้: รหัส ICD เป็นรหัสที่เป็นที่ยอมรับในระดับสากลสำหรับการวินิจฉัยทางการแพทย์ สามารถพบได้เช่นในจดหมายของแพทย์หรือในใบรับรองความสามารถในการทำงาน L89
ภาพรวมโดยย่อ
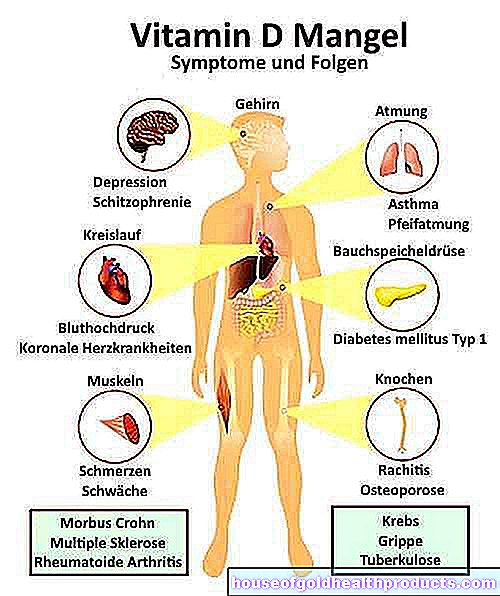
- แผลกดทับคืออะไร? แผลกดทับที่เกิดขึ้นโดยเฉพาะในบริเวณที่กระดูกอยู่ใกล้กับผิว (ก้น ข้อศอก ส้นเท้า ข้อเท้า ฯลฯ) ส่วนใหญ่ได้รับผลกระทบคือ ผู้ป่วยที่ไม่สามารถเคลื่อนไหวได้ ติดเตียง และผู้ใช้รถเข็น
- สาเหตุ : มีแรงกดทับที่หลอดเลือดอย่างต่อเนื่อง เนื้อเยื่อที่ได้รับผลกระทบได้รับเลือดไม่ดี ผลิตภัณฑ์เมตาบอลิซึมที่เป็นกรดจะไม่ถูกกำจัดออกไปอีกต่อไป และค่อยๆ ทำลายผิวหนัง เนื้อเยื่อ และกระดูก
- ปัจจัยเสี่ยง: นั่งหรือนอนนาน ๆ โดยไม่เคลื่อนไหว ผอมบาง ผิวยืดหยุ่นน้อยลง เบาหวาน ความไวต่อความเจ็บปวดลดลง เปอร์เซ็นต์ไขมันในร่างกายต่ำ กลั้นปัสสาวะไม่อยู่ ยาบางชนิด โรคอ้วน ขาดการดูแล ขาดสารอาหาร / ขาดสารอาหาร โรคผิวหนังที่มีอยู่และการระคายเคือง
- การรักษา: แผลชื้นและทำความสะอาดเป็นประจำ การกำจัดเนื้อเยื่อที่ตายแล้ว หากแผลกดทับรุนแรงมาก อาจจำเป็นต้องเข้ารับการผ่าตัด สิ่งสำคัญคือต้องกำจัดสาเหตุของแผลกดทับ เช่น การใช้เครื่องช่วยบรรเทาแรงกด (ที่นอนป้องกันการเสื่อมสภาพหรือเบาะรองนั่ง) การปรับตำแหน่งตามปกติ เป็นต้น
- ภาวะแทรกซ้อนที่เป็นไปได้: แผลอาจติดเชื้อและนำไปสู่ภาวะแทรกซ้อน เช่น การอักเสบของไขกระดูกและกระดูก โรคปอดบวม ฝีในกระดูก หรือภาวะเลือดเป็นพิษ
- การป้องกันโรค: ยาต้านการเสื่อมสภาพ (ที่นอนโฟม เจลหรือเบาะลม เบาะหนังแกะ เบาะรองนั่งพิเศษสำหรับผู้ใช้รถเข็น ฯลฯ) การจัดตำแหน่งและการเคลื่อนย้ายผู้ป่วยที่ติดเตียงเป็นประจำ เปลี่ยนเสื้อผ้าและผ้าปูเตียงบ่อยครั้ง การดูแลผิว ความสมดุล การรับประทานอาหาร การให้น้ำเพียงพอ เป็นต้น
- หลักสูตรและการพยากรณ์โรค: กระบวนการรักษาที่ยาวนานแม้จะได้รับการรักษาอย่างเหมาะสม เพิ่มความเสี่ยงต่อการกำเริบของโรคหลังจากรักษาแผลกดทับได้สำเร็จ แพทย์จึงแนะนำการป้องกันและรักษาแผลกดทับอย่างระมัดระวังโดยเร็วที่สุด
แผลกดทับ: คำอธิบาย
แผลกดทับ (decubitus, decubitus ulcer) นั้นจำกัดความเสียหายเฉพาะที่ผิวหนัง เนื้อเยื่อข้างเคียง และในกรณีที่รุนแรงคือกระดูก โดยจะปรากฏเป็นแผลที่มีความลึกต่างกันซึ่งเปิดถาวร (เช่น ที่ก้น กระดูกก้นกบ หรือส้นเท้า) คนล้มป่วยได้รับผลกระทบโดยเฉพาะ ผู้เชี่ยวชาญคาดการณ์ว่าผู้ป่วยในโรงพยาบาลประมาณหนึ่งในสิบถึงสามสิบคนจะมีอาการเจ็บความดัน ในบ้านพักคนชรามีถึง 45 เปอร์เซ็นต์ ผู้ใช้วีลแชร์มีความเสี่ยงที่จะเกิดแผลกดทับมากขึ้น โดยเฉพาะบริเวณก้น
แผลกดทับนั้นเจ็บปวดมาก พวกเขายังสามารถติดเชื้อได้ สัญญาณแรกของสิ่งนี้คือกลิ่นเหม็นเน่าเหม็นจากบาดแผล แผลกดทับอาจส่งผลต่อความผาสุกทางจิต เพราะพวกเขาจำกัดผู้ป่วยในชีวิตประจำวัน บาดแผลที่ต่อเนื่องและเจ็บปวดอาจนำไปสู่ภาวะซึมเศร้าได้
แผลกดทับ: จบการศึกษา
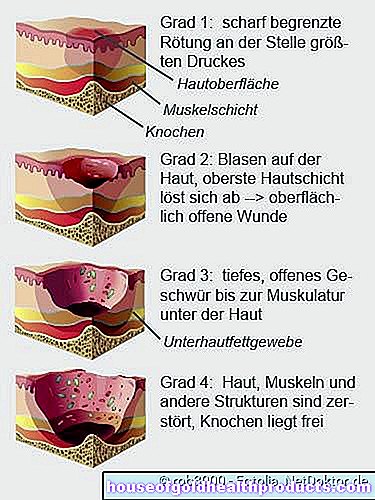
แผลกดทับจะเปลี่ยนผิวหนัง ขึ้นอยู่กับความรุนแรงของการเปลี่ยนแปลง ความแตกต่างระหว่างระดับความรุนแรงที่แตกต่างกัน:
- Decubitus ระดับ 1 (ระยะ I): ในระยะเริ่มแรก พื้นที่ผิวที่ได้รับผลกระทบจะเปลี่ยนเป็นสีแดงและถูกกำหนดไว้อย่างชัดเจนจากสภาพแวดล้อมโดยรอบ รอยแดงยังคงมีอยู่แม้หลังจากความดันบรรเทาลง บริเวณนั้นอาจจะแข็งและอุ่นกว่าผิวหนังโดยรอบ แต่ผิวหนังยังคงไม่บุบสลาย
- แผลกดทับระดับ 2 (ระยะ II): แผลกดทับระดับ 2 มีแผลพุพองบนผิวหนัง บางครั้งผิวหนังชั้นบนก็ลอกออกแล้ว แผลเปิดถูกสร้างขึ้น แต่ก็ยังเป็นเพียงผิวเผิน
- Decubitus ระดับ 3 (ระยะ III): ด้วย decubitus ระดับ 3 แผลกดทับจะขยายไปถึงกล้ามเนื้อใต้ผิวหนัง คุณสามารถเห็นแผลเปิดลึก ภายใต้ผิวหนังที่แข็งแรงรอบๆ ขอบของแผลกดทับ บางครั้งอาจมี "กระเป๋า" ที่เล็ดลอดออกมาจากแผล
- แผลกดทับระดับ 4 (ระยะ IV): ในระยะที่ 4 แผลกดทับจะมองเห็นกระดูกที่สัมผัสได้ ผิวหนัง กล้ามเนื้อ กระดูก และโครงสร้างอื่นๆ เช่น ข้อต่อหรือเส้นเอ็นถูกทำลาย
เมื่อเกิดแผลกดทับได้ง่ายเป็นพิเศษ
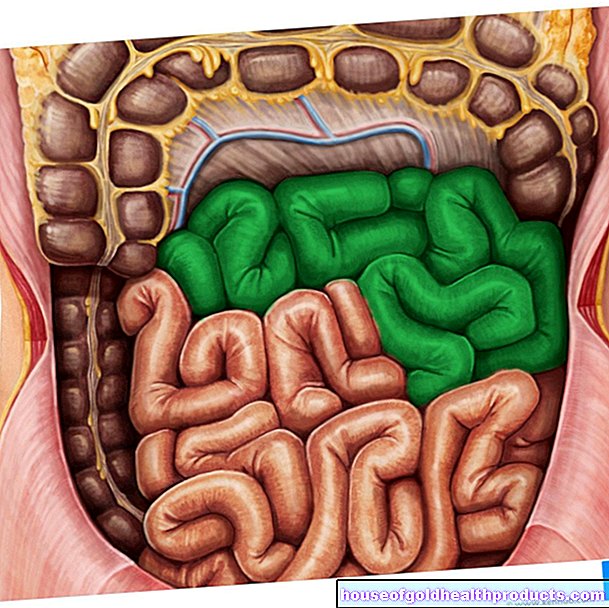
บางส่วนของร่างกายมีความไวต่อแรงกดเป็นพิเศษ แผลกดทับสามารถพัฒนาที่นั่นได้อย่างรวดเร็ว บริเวณที่มีความเสี่ยงคือบริเวณที่มีกระดูกยื่นออกมาโดยตรงใต้ผิวหนังโดยไม่ได้รับการปกป้องจากไขมันหรือเนื้อเยื่อของกล้ามเนื้อ ตัวอย่าง ได้แก่ ก้น เนินเขาขนาดใหญ่ (trochanters) ที่ด้านนอกของต้นขา ข้อเท้า และส้นเท้า
ในท่าหงาย แผลกดทับมักเกิดขึ้นที่ก้น เหนือกระดูกก้นกบ และที่ส้นเท้า เมื่อนอนตะแคง มักจะกระทบกับเนินโคนขาและข้อเท้า แผลพุพอง Decubitus มักไม่ค่อยเกิดขึ้นที่หู หลังศีรษะ หัวไหล่ หรือนิ้วเท้า
โดยทั่วไป แผลกดทับจะเกิดขึ้นที่ด้านข้างหรือตำแหน่งคว่ำน้อยลง ข้อยกเว้นคือการผ่าตัดในท่านอนหงายนานขึ้น ซึ่งอาจทำให้เกิดแผลกดทับที่หัวเข่า ใบหน้า (หน้าผากและคาง) นิ้วเท้า หรือบริเวณกระดูกหัวหน่าว
แผลกดทับ: ภาวะแทรกซ้อน
หากแผลกดทับไม่ได้รับการรักษาอย่างรวดเร็ว แผลจะลามไปยังชั้นเนื้อเยื่อที่ลึกกว่า เนื้อเยื่อตาย (เนื้อร้าย) และต้องผ่าตัดออก แผลยังสามารถติดเชื้อได้ หากแผลที่ติดเชื้อขยายไปถึงกระดูกแล้ว เชื้อโรคก็สามารถแพร่กระจายไปที่นั่นได้เช่นกัน การอักเสบของกระดูก (ostitis) และการอักเสบของไขกระดูก (osteomyelitis) อาจเกิดขึ้นหากเชื้อโรคแพร่กระจายไปทั่วร่างกายมากขึ้น อาจทำให้เกิดโรคปอดบวม ฝีในกระดูก หรือภาวะเลือดเป็นพิษ (ภาวะติดเชื้อ)
อาการขาดสารอาหารอาจเป็นผลมาจากแผลกดทับหากลามไปเป็นบริเวณกว้างบนผิวหนัง เพราะจากนั้นผู้ที่ได้รับผลกระทบจะสูญเสียแร่ธาตุและโปรตีนที่สำคัญไปอย่างถาวรผ่านแผลเปิด
แผลกดทับ: พัฒนาการ
แผลกดทับเกิดขึ้นเมื่อเนื้อเยื่อสัมผัสกับความดันมากเกินไปอย่างถาวร จากนั้นหลอดเลือดขนาดเล็กจะถูกบีบอัดและเซลล์ไม่ได้รับออกซิเจนและสารอาหารอย่างเพียงพออีกต่อไปจนตาย
นอกจากนี้ เลือดไม่สามารถระบายออกทางเส้นเลือดได้อีกต่อไป ส่งผลให้ผลิตภัณฑ์เมตาบอลิซึมที่เป็นกรดสะสมอยู่ในเนื้อเยื่อ ในคนที่มีสุขภาพดี ความเจ็บปวดจากแรงกดที่เกิดขึ้นจะกระตุ้นการเคลื่อนไหวสะท้อนกลับซึ่งใช้แรงกดจากส่วนของร่างกายที่ได้รับผลกระทบ เนื้อเยื่อจะได้รับเลือดอีกครั้งได้ดีขึ้น
มันแตกต่างกับผู้สูงอายุและผู้ป่วยที่มีการรับรู้ความเจ็บปวดบกพร่อง: ในพวกเขาการสะท้อนการเคลื่อนไหวนี้มักจะลดลง ดังนั้นความดันยังคงอยู่และเนื้อเยื่อจะกลายเป็นกรด เป็นผลให้หลอดเลือดแดงกว้างขึ้นเพื่อให้เนื้อเยื่อไหลเวียนของเลือดมากขึ้น คุณสามารถบอกได้เมื่อผิวเปลี่ยนเป็นสีแดง หลอดเลือดที่ขยายออกจะปล่อยของเหลวและโปรตีนไปยังเนื้อเยื่อที่อยู่ติดกัน ซึ่งทำให้เกิดการกักเก็บน้ำ (บวมน้ำ) และฟองอากาศ เนื้อเยื่อถูกทำลายมากขึ้นเรื่อย ๆ - มีการพัฒนาแผลกดทับ
แผลกดทับ: ปัจจัยเสี่ยง
ปัจจัยต่าง ๆ เอื้อต่อการพัฒนาของแผลกดทับ:
- การนอนหรือนั่งเป็นเวลานาน: แผลกดทับมักเกิดขึ้นในคนที่นอนหรือนั่งนิ่งๆ มากหรือน้อยเป็นระยะเวลานาน มักเกิดแผลกดทับในผู้ป่วยสูงอายุที่ติดเตียงเนื่องจากการเจ็บป่วยเฉียบพลันหรือเรื้อรัง ผู้ป่วยในรถเข็นยังอยู่ในกลุ่มเสี่ยง
- ผิวบางและไม่ยืดหยุ่น: ผิวของผู้สูงอายุมักจะแห้ง หย่อนคล้อย และไม่ยืดหยุ่น ทำให้ไวต่อแรงเฉือนเป็นพิเศษ (การเลื่อนชั้นของเนื้อเยื่อเข้าหากัน) หากผู้ป่วยนอนอยู่บนเตียงอย่างกระสับกระส่าย แรงเสียดสีที่เกิดขึ้นอาจสร้างความเสียหายร้ายแรงต่อผิวหนังบางและส่งเสริมการพัฒนาของแผลกดทับได้
- โรคเบาหวาน: ผู้ป่วยโรคเบาหวานมีแนวโน้มที่จะเกิดแผลกดทับโดยเฉพาะอย่างยิ่ง: เมื่อเวลาผ่านไป โรคเบาหวานจะทำลายเส้นประสาท ทำให้ผู้ป่วยโรคเบาหวานไม่สามารถรับรู้ถึงการสัมผัส แรงกด และความเจ็บปวดได้เช่นกัน ด้วยความล่าช้าที่สอดคล้องกัน พวกเขาจึงเพิ่มแรงกดดันต่อผิวหนังและเนื้อเยื่อ
- ลดความไวต่อความเจ็บปวด
- เปอร์เซ็นต์ไขมันในร่างกายต่ำ
- ภาวะกลั้นไม่ได้: นำไปสู่ผิวชุ่มชื้นบนทวารหนักหรือช่องคลอด ผิวนุ่มซึ่งส่งเสริมแผลกดทับ
- ยาบางชนิด เช่น ยาแก้ปวด
- โรคอ้วน: เพิ่มแรงกดบนผิวหนังและเนื้อเยื่อเมื่อนอนหรือนั่ง
- การดูแลไม่เพียงพอ: การนอนในผ้าอ้อมเป็นเวลานานโดยไม่ได้เปลี่ยนจะทำให้ผิวนุ่มขึ้น นำไปสู่การระคายเคืองและทำให้เกิดแผลกดทับได้
- ภาวะทุพโภชนาการ / ภาวะทุพโภชนาการ: ทำให้ผิวแห้ง นอกจากนี้ ผู้ที่ได้รับผลกระทบยังขาดไขมันที่กดทับด้วยแรงกดทับ ทั้งสองอย่างนี้ปูทางสำหรับแผลกดทับ
- โรคผิวหนังที่มีอยู่และการระคายเคือง
แผลกดทับ: การรักษา
ยิ่งตรวจพบแผลกดทับเร็วเท่าไหร่ก็ยิ่งสามารถรักษาได้ดีขึ้นเท่านั้น โดยพื้นฐานแล้ว การบำบัดแบ่งออกเป็นสองส่วน: การบำบัดเฉพาะที่และเชิงสาเหตุ
การบำบัดในท้องถิ่น
การบำบัดในท้องถิ่นมีจุดมุ่งหมายเพื่อรักษาแผลกดทับและช่วยให้หายเป็นปกติ ในกรณีของแผลกดทับระดับแรก การดูแลบริเวณผิวหนังที่ได้รับผลกระทบอย่างระมัดระวังและบรรเทาความดันก็เพียงพอแล้ว
แผลกดทับในระยะลุกลามต้องขจัดเนื้อเยื่อที่ตายแล้ว (debridement) ทำได้ทั้งการผ่าตัดด้วยมีดผ่าตัด (debridement ศัลยกรรม) ด้วยความช่วยเหลือของเอนไซม์ (debridement ของเอนไซม์) หรือด้วยตัวอ่อนของแมลงวัน (debridement ทางชีวภาพ, การบำบัดด้วยหนอน) จากนั้นจึงฆ่าเชื้อบาดแผล ปิดแผลด้วยผ้าชุบน้ำหมาดๆ และทำความสะอาดอย่างสม่ำเสมอ
บางครั้งขั้นตอนทางเทคนิคเช่นวิธีการปิดผนึกสูญญากาศก็ใช้เป็นส่วนหนึ่งของการรักษาเฉพาะที่
สาเหตุการรักษา
แผลกดทับสามารถรักษาได้สำเร็จก็ต่อเมื่อกำจัดสาเหตุของมันได้แล้ว นั่นคือ ความดัน ตัวอย่างเช่น แนะนำให้ใช้ที่นอนหรือที่นอนที่มีแผลกดทับแบบพิเศษสำหรับผู้ป่วยที่เอนกาย นอกจากนี้ควรจัดตำแหน่งผู้ป่วยอย่างสม่ำเสมอ เบาะรองนั่งเหมาะสำหรับผู้ใช้วีลแชร์ คุณสามารถอ่านเพิ่มเติมเกี่ยวกับเรื่องนี้ได้ด้านล่างในหัวข้อ แผลกดทับ: การป้องกันโรค
โภชนาการที่เหมาะสมก็มีบทบาทสำคัญเช่นกัน: อาหารที่มีโปรตีน วิตามิน และแร่ธาตุสูงจะช่วยให้ผิวฟื้นตัวได้ดีขึ้นและป้องกันการขาดสารอาหาร บางครั้งก็ให้อาหารพิเศษด้วย
ยาแก้ปวดช่วยบรรเทาอาการปวดที่เกี่ยวข้องกับแผลกดทับ นอกจากนี้ การออกกำลังกายแบบพิเศษช่วยกระตุ้นการไหลเวียนโลหิตและป้องกันไม่ให้ผู้ป่วยนอนที่เดิมตลอดเวลา
การรักษาโรคที่เกิดร่วมกันอย่างมีประสิทธิผล รวมทั้งโรคที่มีลักษณะทางจิตวิทยา ก็เป็นส่วนหนึ่งของการบำบัดด้วยสาเหตุเช่นกัน ตัวอย่างเช่น ภาวะซึมเศร้าอาจคุกคามความสำเร็จของการรักษา
แผลกดทับ: การผ่าตัด
แผลกดทับระดับ 1 ถึง 3 (ระยะ I ถึง III) มักไม่จำเป็นต้องผ่าตัดออก อย่างไรก็ตาม มันแตกต่างกับแผลกดทับระดับ 4 (ระยะ IV): ที่นี่ การแทรกแซงการผ่าตัดแทบทุกครั้งจำเป็น ศัลยแพทย์จะตัดแผลกดทับออก บางครั้งต้องถอดกระดูกบางส่วนออกด้วย
การทำศัลยกรรมพลาสติกอาจมีความจำเป็นสำหรับแผลกดทับที่มีขนาดใหญ่มาก จากนั้นศัลยแพทย์จะปลูกถ่ายผิวหนังและเนื้อเยื่ออ่อนจากส่วนอื่นของร่างกายไปยังบริเวณที่เสียหาย
ภาพถ่ายสามารถช่วยให้เข้าใจถึงความสำเร็จของการรักษา อย่าแปลกใจถ้าเจ้าหน้าที่ทางการแพทย์ถ่ายรูปบาดแผลเป็นประจำ
แผลกดทับ: การป้องกัน
แพทย์และเจ้าหน้าที่พยาบาลประเมินความเสี่ยงของการเกิดแผลกดทับในผู้ป่วยแต่ละรายอย่างสม่ำเสมอ เพื่อจุดประสงค์นี้ มีการใช้เอกสารประกอบ เช่น มาตราส่วนที่เรียกว่า Braden ปัจจัยเสี่ยงบางประการ เช่น ระดับการออกกำลังกายของผู้ป่วย การเคลื่อนไหว และความสามารถในการตอบสนองต่อข้อร้องเรียนที่เกี่ยวข้องกับแรงกดดัน แต่ละรายการจะให้คะแนนระหว่าง 1 ถึง 4 คะแนน
ที่ส่วนท้ายของมาตราส่วน คะแนนทั้งหมดจะถูกรวมเข้าด้วยกัน ค่า 18 คะแนนขึ้นไปหมายความว่าไม่มีความเสี่ยงของแผลกดทับ ยิ่งเลขน้อย ยิ่งเสี่ยง หากคะแนนน้อยกว่า 9 แสดงว่าผู้ป่วยมีความเสี่ยงสูงที่จะเป็นแผลกดทับ
จากผลที่ได้จะมีการใช้มาตรการส่วนบุคคลสำหรับการป้องกันโรคแผลกดทับ ตัวอย่าง:
ยาต้านการเสื่อมสภาพ
Anti-decubitus ช่วยลดแรงกดบนบริเวณที่เปราะบางของผิวหนังโดยกระจายให้ทั่วถึงมากขึ้น ระบบเหล่านี้ได้พิสูจน์ตัวเองแล้ว:
- ระบบการจัดเก็บที่อ่อนนุ่ม เช่น ที่นอนโฟม แผ่นรองเจล หรือเบาะลมจะกระจายน้ำหนักตัวและทำให้เกิดแรงกดทับบนพื้นที่ที่ใหญ่ขึ้น
- ระบบแรงดันสลับ (ที่นอนแรงดันสลับ) ประกอบด้วยเบาะลมที่จัดเรียงต่างกันซึ่งสูบลมด้วยลมสลับกัน บางระบบติดตั้งซอฟต์แวร์ที่ตรวจจับเมื่อแรงดันรุนแรงเกินไปในบางจุด จากนั้นระบบจะทำให้เกิดการเปลี่ยนแปลงโดยอัตโนมัติโดยปล่อยอากาศออกจากห้องเพาะเลี้ยงที่เกี่ยวข้องกันและเติมห้องอื่นๆ
- ระบบกระตุ้นไมโคร (MiS) เป็นที่นอนป้องกันแผลกดทับแบบควบคุมด้วยไฟฟ้า ด้วยการเคลื่อนไหวเล็ก ๆ ของพวกเขาเอง พวกเขากระตุ้นการเคลื่อนไหวของผู้ป่วยเอง สิ่งนี้ช่วยกระตุ้นการไหลเวียนโลหิตในเนื้อเยื่อซึ่งป้องกันแผลกดทับหรือสนับสนุนการสมานแผลของแผลที่มีอยู่
หนังแกะยังเหมาะอย่างยิ่งสำหรับใช้เป็นแผ่นรองลดแรงกดทับ อย่างไรก็ตาม มันให้ความร้อนมาก ดังนั้นจึงไม่ถูกมองว่าน่าพอใจเสมอไป
เบาะรองนั่งป้องกันการหย่อนคล้อยแบบพิเศษเหมาะสำหรับผู้ใช้วีลแชร์ ซึ่งช่วยลดแรงกดบนบั้นท้าย
การจัดเรียงใหม่และการเคลื่อนย้าย
ผู้ป่วยที่ติดเตียงต้องได้รับการจัดตำแหน่งใหม่อย่างสม่ำเสมอ แม้ว่าพวกเขาจะนอนบนที่นอนป้องกันการเสื่อมสภาพก็ตาม นอกจากนี้ ผู้ป่วยควรได้รับการระดมด้วยความช่วยเหลือของการออกกำลังกายการเคลื่อนไหวเฉพาะ ซึ่งรวมถึงการเคลื่อนไหวทางจิตเป็นข้อกำหนดหลักสำหรับการเคลื่อนไหวร่างกาย การอ่าน การฟังวิทยุ งานอดิเรก การสนทนา ทั้งหมดนี้ช่วยกระตุ้นจิตใจและทำให้ร่างกายแข็งแรง
บำรุงผิว
การดูแลผิวอย่างระมัดระวังจะทำให้ผิวแข็งแรงและลดความเสี่ยงของการเกิดแผลกดทับ การดูแลผิวที่เหมาะสมหมายถึงการป้องกันโรคแผลกดทับ:
- ล้างผิวหนังด้วยน้ำที่เย็นที่สุด
- ส่วนใหญ่ ให้หลีกเลี่ยงการใช้สารเติมแต่งในการซักหรือชอบสารซักฟอกที่เป็นของเหลว
- ใช้สารเติมแต่งน้ำมันอาบน้ำบนผิวที่แห้งและแตกเป็นเสี่ยงๆ
- ใช้ผลิตภัณฑ์ดูแลที่ปรับให้เข้ากับสภาพผิวของผู้ป่วย เช่น ครีมและโลชั่น (เช่น ผลิตภัณฑ์น้ำในน้ำมันสำหรับผิวธรรมดาถึงผิวแห้ง ผลิตภัณฑ์น้ำมันในน้ำสำหรับผิวมัน)
โภชนาการที่เหมาะสม
ไม่สามารถป้องกันแผลกดทับได้ด้วยอาหาร แต่ความเสี่ยงในการเกิดแผลกดทับสามารถลดลงได้ ผู้เชี่ยวชาญแนะนำอาหารที่มีประโยชน์หลากหลาย ในกรณีของแผลกดทับที่มีอยู่ ต้องให้วิตามินและแร่ธาตุที่เพียงพอเพื่อช่วยในการรักษาบาดแผล นอกจากนี้ ผู้ป่วยที่มีความเสี่ยงควรดื่มมาก ๆ เพื่อไม่ให้ผิวแห้ง
มาตรการเพิ่มเติม
มาตรการต่อไปนี้ยังช่วยลดความเสี่ยงของการเกิดแผลกดทับ:
- การเปลี่ยนเสื้อผ้าและผ้าปูเตียงบ่อยครั้งในผู้ป่วยที่เหงื่อออกมากหรือกลั้นไม่ได้ ช่วยป้องกันไม่ให้ผิวอ่อนนุ่มเนื่องจากความชื้น
- ใช้เสื้อผ้าที่ไม่หยุดยั้งที่ระบายอากาศได้
- จัดตำแหน่งปุ่มและตะเข็บของผ้าปูที่นอนและผ้าปูที่นอนเพื่อไม่ให้กดทับบริเวณที่บอบบางของผิวหนัง
- การบำบัดโรคพื้นเดิมและโรคที่เกิดขึ้นพร้อมกัน (เบาหวาน ภาวะซึมเศร้า ฯลฯ)
ผู้ที่ดูแลญาติที่ติดเตียงที่บ้านสามารถเรียนรู้วิธีป้องกันแผลกดทับได้อย่างมีประสิทธิภาพในหลักสูตรพิเศษเกี่ยวกับการป้องกันโรคแผลกดทับ เนื้อหาหลักสูตรประกอบด้วยข้อมูลเกี่ยวกับเทคนิคการจัดตำแหน่งและการจัดตำแหน่งที่เหมาะสม ตลอดจนคำแนะนำสำหรับความช่วยเหลือและมาตรการดูแลที่เหมาะสม
แผลกดทับ: การตรวจและวินิจฉัย
สามารถมองเห็นแผลกดทับได้ด้วยตาเปล่า นี่คือเหตุผลที่ควรตรวจสอบพื้นที่ของร่างกายที่มีแนวโน้มที่จะเกิดแผลกดทับเป็นประจำในผู้ที่มีความเสี่ยง ถ้าเป็นไปได้ คุณควรแสดงให้ผู้ป่วยเห็นถึงวิธีการตรวจผิวหนังของตนเอง ตัวอย่างเช่น คุณสามารถมองดูก้นของคุณเองโดยใช้กระจกส่อง คู่หรือเพื่อนสามารถมีส่วนร่วมเพื่อตรวจสอบส่วนที่เกี่ยวข้องของร่างกายเป็นประจำ ในคลินิกและสถานพยาบาล เจ้าหน้าที่พยาบาลทำหน้าที่สำคัญนี้
ทดสอบนิ้ว
แผลกดทับสามารถระบุได้ตั้งแต่เนิ่นๆด้วยการทดสอบนิ้วที่เรียกว่า ในการดำเนินการนี้ ให้กดนิ้วของคุณบริเวณผิวที่มีรอยแดงและน่าสงสัย หากผิวไม่ซีดอย่างเห็นได้ชัดในทันทีหลังจากปล่อย แสดงว่าเป็นแผลกดทับระดับ I (ระดับ 1) แล้ว
ละเลง ตัวอย่างเลือด เอกซเรย์
เพื่อให้สามารถตรวจพบการติดเชื้อในบาดแผล แพทย์มักจะเก็บตัวอย่างเนื้อเยื่อจากบริเวณที่ได้รับผลกระทบ มีการตรวจสอบเชื้อโรคในห้องปฏิบัติการ ไข้ หนาวสั่น และมีกลิ่นเหม็นเน่าจากบาดแผลสามารถบ่งบอกถึงการติดเชื้อได้ นอกจากนี้ยังสามารถตรวจเลือดของผู้ป่วยเพื่อหาเชื้อโรคได้
หากแผลกดทับรุนแรงมาก แนะนำให้ทำการเอ็กซ์เรย์ด้วย ด้วยวิธีนี้สามารถระบุได้ว่าแผลกดทับทะลุกระดูกแล้วหรือไม่
แผลกดทับ: โรคและการพยากรณ์โรค
ระยะเวลาที่ผู้ป่วยจะเป็นแผลกดทับนั้นขึ้นอยู่กับหลายปัจจัย นอกจากอายุของผู้ป่วยแล้ว ภาวะโภชนาการและสาเหตุของการติดเตียงก็มีบทบาทสำคัญเช่นกัน ในบางคน แผลกดทับจะเกิดขึ้นภายในไม่กี่ชั่วโมง สิ่งนี้สามารถเกิดขึ้นได้หากผิวหนังได้รับความเสียหายจากโรคอื่น ๆ หรือหากการเผาผลาญถูกรบกวน (เช่น ในกรณีของโรคเบาหวาน)
แผลกดทับขั้นสูงจะหายช้าเท่านั้น แม้จะได้รับการรักษาอย่างเหมาะสม บางครั้งต้องใช้เวลาเป็นเดือนกว่าที่แผลกดทับจะหายไปอย่างสมบูรณ์ ด้วยเหตุนี้จึงเป็นสิ่งสำคัญมากที่จะต้องใส่ใจกับการป้องกันโรคแผลกดทับอย่างระมัดระวังและตอบสนองอย่างรวดเร็วในกรณีฉุกเฉิน
แต่แม้หลังจากที่แผลกดทับหายดีแล้ว ผู้ป่วยก็ยังมีความเสี่ยงที่จะเกิดแผลกดทับในบริเวณที่ได้รับผลกระทบมากขึ้น (อาการกำเริบ) ดังนั้นคุณควรตรวจสอบบริเวณที่ได้รับผลกระทบของผิวหนังอย่างเข้มข้นและปกป้องจากแรงกดอย่างระมัดระวัง เพื่อป้องกันไม่ให้เกิดแผลกดทับอีก
ข้อมูลเพิ่มเติม
แนวทางปฏิบัติ:
- แนวทาง "การรักษาและป้องกันแผลกดทับเฉพาะแบบตัดขวาง" ของ Medical Society for Paraplegia e.V. ที่พูดภาษาเยอรมัน
- แนวทาง "การป้องกันและรักษาแผลกดทับ" ของคณะที่ปรึกษาแผลกดทับแห่งชาติ คณะที่ปรึกษาแผลกดทับของยุโรป และกลุ่มพันธมิตรผู้บาดเจ็บจากแรงดันแปซิฟิก





.jpg)