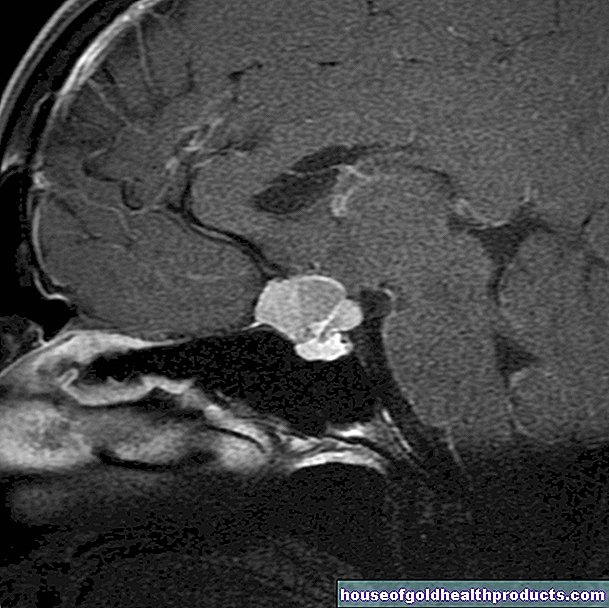
Ependymoma
Ricarda Schwarz เรียนแพทย์ใน Würzburg ซึ่งเธอสำเร็จการศึกษาระดับปริญญาเอกด้วย หลังจากทำงานหลากหลายด้านในการฝึกปฏิบัติทางการแพทย์ (PJ) ในเมืองเฟลนส์บวร์ก ฮัมบูร์ก และนิวซีแลนด์ ตอนนี้เธอทำงานด้านรังสีวิทยาและรังสีวิทยาที่โรงพยาบาลมหาวิทยาลัยทูบิงเงน
ข้อมูลเพิ่มเติมเกี่ยวกับผู้เชี่ยวชาญของ เนื้อหา ทั้งหมดได้รับการตรวจสอบโดยนักข่าวทางการแพทย์ependymoma เป็นเนื้องอกที่หายากมากในสมองหรือไขสันหลัง มันก่อตัวในกระแสน้ำในสมองและมักจะทำให้ความดันในกะโหลกศีรษะเพิ่มขึ้นด้วยอาการปวดหัวและคลื่นไส้ เด็กส่วนใหญ่อายุประมาณ 6 ขวบได้รับผลกระทบ เนื้องอกจะดำเนินการหรือฉายรังสี การพยากรณ์โรคขึ้นอยู่กับปัจจัยต่างๆ และแตกต่างกันอย่างมาก ที่นี่คุณสามารถอ่านทุกสิ่งที่คุณจำเป็นต้องรู้เกี่ยวกับ ependymoma
รหัส ICD สำหรับโรคนี้: รหัส ICD เป็นรหัสที่เป็นที่ยอมรับในระดับสากลสำหรับการวินิจฉัยทางการแพทย์ สามารถพบได้เช่นในจดหมายของแพทย์หรือในใบรับรองความสามารถในการทำงาน D43C71D33

Ependymoma: คำอธิบาย
ependymoma เป็นเนื้องอกที่สามารถสร้างได้ทั้งในสมองและในไขสันหลัง เด็กส่วนใหญ่มักได้รับผลกระทบในช่วงสิบปีแรกของชีวิต ependymoma คิดเป็นร้อยละสิบของเนื้องอกในสมองทั้งหมดในวัยเด็ก ดังนั้นจึงเป็นเนื้องอกที่พบมากเป็นอันดับสามของระบบประสาทส่วนกลางในกลุ่มอายุนี้ ทุก ๆ ปี มีเด็กประมาณสองในล้านคนพัฒนา ependymoma แต่ผู้ใหญ่ก็สามารถพัฒนาเนื้องอกนี้ได้เช่นกัน แม้ว่าจะมีน้อยกว่ามาก: ในพวกเขา ependymoma ทำขึ้นเพียงสองถึงสามเปอร์เซ็นต์ของเนื้องอกในสมองทั้งหมด
ependymoma เกิดจากเซลล์เยื่อบุโพรงมดลูก ผนังด้านในของห้องสมอง (ventricles) และช่องไขสันหลัง (spinal canal) ซึ่งเป็นที่ตั้งของน้ำไขสันหลังอักเสบ (liquor) โดยหลักการแล้ว เนื้องอกสามารถก่อตัวที่ใดก็ได้บนผนังด้านในเหล่านี้ อย่างไรก็ตาม ในเด็กและทุกกลุ่มอายุ มักเกิดในช่องที่ 4 ของโพรงในร่างกายส่วนหลัง จากนั้นอีเพนไดโมมามักจะแพร่กระจายไปยังซีรีเบลลัม ก้านสมอง หรือไขกระดูกส่วนคอส่วนบน ependymoma ในคลองกระดูกสันหลังพบได้บ่อยในผู้ใหญ่
การแพร่กระจาย
ในบางกรณี เซลล์เนื้องอกแต่ละเซลล์สามารถหลั่งและไปถึงตำแหน่งอื่น เช่น ไขสันหลังผ่านทางน้ำในสมอง หากพวกเขาเติบโตที่ตำแหน่งใหม่นี้และทวีคูณที่นั่น แสดงว่ามีการแพร่กระจาย การศึกษาทางวิทยาศาสตร์บางชิ้นสันนิษฐานว่าประมาณสองเปอร์เซ็นต์ของอีเพนไดโมมาทั้งหมดพัฒนาการแพร่กระจาย คนอื่นพูดถึงประมาณ 30 เปอร์เซ็นต์ หาก ependymoma กลับมาหลังจากการรักษาที่ประสบความสำเร็จ (กำเริบ) มันจะแพร่กระจายในผู้ป่วยเกือบทุกวินาที
การจำแนกประเภทขององค์การอนามัยโลก
องค์การอนามัยโลก (WHO) แบ่ง ependymoma เช่นเดียวกับเนื้องอกในสมองอื่น ๆ ออกเป็นระดับความรุนแรงต่างกัน:
- เกรด I: subependymoma และ myxopapillary ependymoma
- เกรด II: ependymoma
- เกรด III: anaplastic ependymoma
subependymoma เป็นเนื้องอกที่ไม่ร้ายแรง มันขยายออกสู่ห้องชั้นในของสมองและมักถูกค้นพบโดยบังเอิญเท่านั้น
myxopapillary ependymoma ก็เป็นพิษเป็นภัยเช่นกัน มันเติบโตเฉพาะในส่วนต่ำสุดของคลองกระดูกสันหลังและเกิดขึ้นในผู้ใหญ่
Anaplastic ependymoma พบได้บ่อยในเด็ก มันเติบโตอย่างรวดเร็วมากและมีการพยากรณ์โรคที่ไม่ดีเพราะมันเติบโตในเนื้อเยื่อที่อยู่ติดกัน ตรงกันข้ามกับเนื้องอกประเภทที่ 1 และ 2 ซึ่งมักจะแบ่งเขตอย่างดีจากเนื้อเยื่อสมองที่แข็งแรง
Ependymoma: อาการ
เนื่องจากอยู่ใกล้กัน ependymoma สามารถขัดขวางทางน้ำในสมองได้อย่างรวดเร็ว แต่ถ้าน้ำในสมองระบายออกไม่ถูกต้อง ความกดดันต่อสมองจะเพิ่มขึ้น ทำให้เกิดอาการปวดศีรษะรุนแรงซึ่งแทบจะไม่สามารถบรรเทาได้ด้วยยา โดยส่วนใหญ่ อาการปวดหัวจะเกิดขึ้นตอนกลางคืนหรือตอนเช้า และจะดีขึ้นเมื่อกลางวันดำเนินไป พวกเขากลับมาเป็นประจำและรุนแรงขึ้นทุกวันและหลายสัปดาห์ หากความดันในกะโหลกศีรษะยังคงเพิ่มขึ้น ผู้ที่ได้รับผลกระทบมักจะมีอาการคลื่นไส้ บางอย่างต้องผ่านพ้นไป ในกรณีที่รุนแรง พวกเขาสามารถเหนื่อยและง่วงนอน หรือแม้กระทั่งเข้าสู่สภาวะโคม่า
โดยเฉพาะอย่างยิ่งในเด็กที่อายุน้อยกว่า เส้นรอบวงศีรษะสามารถเพิ่มขึ้นได้เนื่องจาก ependymoma (macrocephalus) ในผู้ป่วยบางราย เนื้องอกจะปรากฏเป็นอาการชัก นอกจากนี้ คุณอาจรู้สึกไม่สบายเมื่อเดิน เห็น นอนหลับ และมีสมาธิ ependymoma ยังสามารถทำให้เกิดอัมพาต
Ependymoma: สาเหตุและปัจจัยเสี่ยง
ทำไม ependymoma พัฒนายังไม่ได้รับการวิจัยอย่างแน่ชัด ผู้ที่ได้รับการฉายรังสีเป็นส่วนหนึ่งของการรักษามะเร็งมีความเสี่ยงที่จะเป็นโรคนี้มากขึ้น บางครั้งเด็ก ๆ จะถูกฉายรังสีด้วยมะเร็งเม็ดเลือดขาว (มะเร็งเม็ดเลือดขาว) หรือมะเร็งตาที่เป็นมะเร็งที่ตาเรติโนบลาสโตมา และเป็นผลให้เกิดเนื้องอกในสมองบ่อยขึ้นหลายปีหลังจากการฉายรังสี
Ependymomas ในไขสันหลังมีความเกี่ยวข้องกับโรคทางพันธุกรรม neurofibromatosis type 2
Ependymoma: การตรวจและวินิจฉัย
ผู้ป่วยมะเร็งสมองมักจะไปพบแพทย์ประจำครอบครัวหรือกุมารแพทย์ก่อน เขาถามเกี่ยวกับข้อร้องเรียนที่แน่นอนและหลักสูตร การเจ็บป่วยก่อนหน้าและที่แฝงอยู่ และสภาวะสุขภาพโดยทั่วไป (การรวบรวมประวัติทางการแพทย์ = รำลึก) หากพบหลักฐานของเนื้องอกร้ายในระบบประสาทส่วนกลาง เขามักจะแนะนำให้ผู้ป่วยไปที่ศูนย์มะเร็งเฉพาะทาง (เนื้องอก) เพื่อทำการตรวจเพิ่มเติม แพทย์จากสาขาวิชาต่าง ๆ ทำงานร่วมกันเพื่อทำการวินิจฉัยที่ถูกต้อง สำหรับสิ่งนี้ มักจะจำเป็นต้องมีการตรวจสอบทางเทคนิคต่างๆ
วิธีที่ดีที่สุดในการแสดงภาพอีเพนไดโมมาคือการถ่ายภาพด้วยคลื่นสนามแม่เหล็ก (MRI) ส่วนใหญ่แล้วสารคอนทราสต์จะถูกฉีดเข้าไปในเส้นเลือดของผู้ป่วยก่อนการตรวจ เนื้องอกดูดซับสารคอนทราสต์นี้และสว่างขึ้นอย่างผิดปกติในภาพ MRI ช่วยให้คุณระบุตำแหน่ง ขนาด และขอบเขตได้เป็นอย่างดี
การตรวจน้ำในสมอง (การวินิจฉัยสุรา) เป็นการเสริมการวินิจฉัยโดยละเอียดของ ependymoma สามารถตรวจพบเซลล์เนื้องอกแต่ละเซลล์ได้ที่นี่ นอกจากนี้ โดยปกติแล้ว ตัวอย่างเนื้อเยื่อจะถูกนำออกจากเนื้องอกและตรวจดูด้วยกล้องจุลทรรศน์ นี่เป็นสิ่งจำเป็นเพื่อที่จะสามารถปรับการรักษาที่ตามมาให้เหมาะสมกับผู้ป่วยได้อย่างเหมาะสมที่สุด
Ependymoma: การรักษา
ขั้นตอนการรักษาครั้งแรกใน ependymoma คือการผ่าตัดเอาเนื้องอกออกให้สมบูรณ์ที่สุดทุกวันนี้ เป้าหมายนี้มักจะสำเร็จได้ด้วยเนื้องอกในไขสันหลัง ในทางกลับกัน เนื้องอกในสมองมักจะไม่สามารถกำจัดออกได้อย่างสมบูรณ์ หากเศษของเนื้องอกยังคงอยู่ในร่างกายหรือถ้าเนื้องอกได้แพร่กระจายไปแล้ว การฉายรังสีจะตามมา ในกรณีของ ependymoma ระดับที่สองหรือสาม การดำเนินการนี้จะดำเนินการเช่นกันหลังจากที่เนื้องอกถูกกำจัดออกจนหมด ซึ่งจะช่วยลดความเสี่ยงที่เนื้องอกจะเกิดขึ้นอีก เคมีบำบัดมักไม่ค่อยทำในการศึกษา ependymoma เป็นที่ถกเถียงกันอยู่ว่าจะนำมาซึ่งความได้เปรียบอย่างเด็ดขาดหรือไม่
อาการของโรคเนื้องอก เช่น ปวดศีรษะหรือคลื่นไส้ ให้รักษาด้วยยา ในกรณีของ ependymoma การรักษาด้วยยาคอร์ติโซนก็เป็นทางเลือกเช่นกัน ทำให้เนื้อเยื่อสมองบวมและด้วยวิธีนี้จะช่วยลดความดันในกะโหลกศีรษะที่มีอยู่
การตรวจและรักษา
คุณสามารถอ่านข้อมูลเพิ่มเติมเกี่ยวกับการตรวจและการรักษาได้ในบทความเกี่ยวกับเนื้องอกในสมอง
Ependymoma: โรคและการพยากรณ์โรค
การพยากรณ์โรคสำหรับ ependymoma ขึ้นอยู่กับปัจจัยต่าง ๆ และอาจแตกต่างกันมาก เหนือสิ่งอื่นใด ปัจจัยชี้ขาดคือตำแหน่งของเนื้องอก ไม่ว่าจะสามารถผ่าตัดออกได้หรือไม่ และแพร่กระจายไปแล้วหรือไม่
หากบริเวณเนื้องอกถูกกำจัดออกจนหมดและฉายรังสีอีกครั้ง ผู้ป่วย 60 ถึง 75 เปอร์เซ็นต์จะยังมีชีวิตอยู่ในอีก 5 ปีต่อมา และอีก 50 ถึง 60 เปอร์เซ็นต์จะยังมีชีวิตอยู่ในอีก 10 ปีต่อมา เงื่อนไขบังคับก่อน: โรคจะไม่คืบหน้า หากไม่สามารถกำจัดอีเพนไดโมมาได้ทั้งหมด และผู้ได้รับผลกระทบได้รับการฉายรังสีซ้ำ อัตราการรอดชีวิต 10 ปีจะอยู่ที่ 30 ถึง 40 เปอร์เซ็นต์เท่านั้น
แท็ก: การคลอดบุตร วัยรุ่น เท้าสุขภาพดี
.jpg)